Artikli meditsiiniline ekspert
Uued väljaanded
Erythema migrans
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
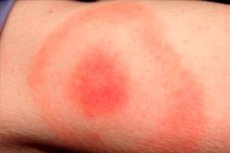
Kevade, suve ja sooja sügise viimased kuud on paljude putukate, sealhulgas iksodiidipuukide, aktiivsuse hooaeg. Seega on see ka aeg, mil selliste puukide levitatavate nakkuste esinemissagedus on kõige suurem. Kõige levinumaks selliseks nakkuseks peetakse puukborrelioosi ehk puukborelioos ehk Lyme'i tõbi. Selle patoloogia tüüpiliseks tunnuseks on erythema migrans, haiguse nahailming, mis tekib nakatunud puugi hammustuse piirkonnas. Patogeen tungib inimese nahka putuka süljevedelikuga. Nakkust diagnoositakse ja ravitakse nakkushaiguste osakonnas antibiootikumide ja sümptomaatilise ravi abil. [ 1 ]
Epidemioloogia
Rändav erüteem on nakkav nahakahjustus, mis tekib peamiselt pärast borrelioosi levitava putuka hammustust. Nakkus levib väga kiiresti, seega kipub erüteem kiiresti suurenema.
Haigus areneb olenemata inimese vanusest, rassist või soost. Enamik juhtumeid esineb 21–60-aastastel inimestel.
Erythema migransi kõige levinumad arengukohad on üla- ja alakeha, pea ja ülajäsemed.
Rändpunetus on borrelioosi algstaadium, mis on endeemiline Ameerika Ühendriikides, Austraalias, Euroopa riikides ja Siberis. Valdaval enamikul juhtudel registreeritakse haigus soojal aastaajal.
Erythema migransi kirjeldas esmakordselt enam kui sajand tagasi arst Afzelius ja veidi hiljem dr Lipschutz. Haiguse olemus selgus aga alles suhteliselt hiljuti – XX sajandi 70.–80. aastatel, kui tekitaja isoleeriti ja kirjeldati borrelioosi infektsiooni. Praeguseks on erythema migrans praktiliselt seotud selle infektsiooniga ja seda peetakse omamoodi Lyme'i tõve (borrelioosi teine nimetus) indikaatoriks.
Põhjused migransiidne erüteem
Erythema migransi kõige levinum tekitaja on Borrelia perekonnast pärit spirokeet, mis on otseselt seotud ixodes puukidega. Koos putuka süljeeritusega hammustuse ajal satub spirokeet inimese kudedesse. Kahjustatud piirkonna nahal tekivad iseloomulikud nähud.
Lümfi- ja verevooluga läbitungimistsoonist levib infektsioon siseorganitesse, liigestesse, lümfisõlmedesse ja närvisüsteemi. Surnud spirokeetid vabastavad kudedesse endotoksilist ainet, mis toob kaasa mitmeid immunopatoloogilisi protsesse.
Üldiselt võime nimetada kaks peamist (kõige levinumat) erüteemi migraani tekke põhjust ja need kõik on tingitud lestarünnakust:
- Nakatunud puugi Ixodes dammini või pacificus hammustus;
- Üksildase tähe puugi hammustus ehk Amblyomma americanum.
Puuk võib pargis või metsas jalutades inimese nahal "imeda". Need putukad võivad elada rohus, põõsastel ja puudel ning neid võivad kanda ka linnud, närilised ja teised loomad. Nakkuskandjad on üsna laialt levinud: meie riigis võib neid leida peaaegu kõikjal, eriti suvehooajal. [ 2 ]
Riskitegurid
Erythema migransi tekke peamiseks riskirühmaks võib pidada metsandusorganisatsioonide töötajaid, jahimehi ja kalureid, inimesi, kes töötavad suvilates, aedades ja köögiviljaaedades, samuti neid, kes külastavad regulaarselt metsaistandusi marjade ja looduslike ürtide kogumiseks.
Nii turistid kui ka tavalised puhkajad, kellele meeldib veeta vaba aega looduse lähedal, võivad kannatada puugihammustuste ja rändava erüteemi all. Spetsialistid ei soovita külastada putukate võimalikke elupaiku ilma erilise vajaduseta, eriti maist juulini. Kui metsa minna tuleb ikkagi, on soovitatav valida sissetallatud teed, mitte sukelduda tihnikusse. Muide, puugid on heledamatel rõivaesemetel paremini märgatavad.
Inimese immuunkaitse on rändeva erüteemi tekkes väga oluline. Tugeva immuunsuse taustal erüteem sageli ei avaldu: see aga ei tähenda, et borrelioosi tekitaja sattumine kudedesse ei too kaasa nakkust ja nakkus-põletikulise protsessi edasist arengut. [ 3 ]
Pathogenesis
Erythema migransi nakkustekitaja on kõige sagedamini gramnegatiivne bakter Borrelia spirochete, mida kannavad nakatunud puugid.
Tavaliselt elavad need putukad looduses metsaparkides, jõgede ja järvede kallastel, massiliste rohumaade ja lilleaedade lähedal. Inimene võib nakatuda hammustuse kaudu: just sellest nahakohast algab erythema migrans'i areng. Pole tähtis, kui kiiresti puuk kehast eemaldub: nakkus siseneb kehasse kohe hammustuse hetkel koos putuka süljeeritusega.
Rünnaku ajal hammustab lest nahka, rikkudes selle terviklikkust. Osa patogeenist settib otse haava, ülejäänu levib vereringe ja lümfivooluga üle kogu keha, jäädes lümfisõlmedesse.
Erythema migrans'i peetakse borrelioosi ehk Lyme'i tõve alguse üheselt mõistetavaks ja tüüpiliseks tunnuseks. Kliinilise pildi laienemine koos mitme organi haaratusega ilmneb umbes neli nädalat pärast erüteemi algust. Siiski umbes 30%-l borrelioosiga patsientidest erythema migrans'i ei esine. Spetsialistid omistavad selle inimese immuunsuse individuaalsetele iseärasustele, samuti infiltreerunud nakkuse hulgale ja bakterite virulentsusele.
Nakkustekitaja tungib kudedesse ja sügavaimatesse kihtidesse - tänu lümfisoontele. Tekib allergilise komponendiga põletikuline protsess. Eksudatiivsed, proliferatiivsed protsessid toimuvad kaitsva ja retikuloendoteliaalsüsteemi rakkude, lümfotsüütide ja makrofaagide osalusel. Patogeen seotakse, kuna struktuurid tajuvad seda võõrkehana. Samal ajal stimuleeritakse rakkude proliferatsiooni, hammustuspiirkonna koekahjustus paraneb.
Otse migreeruv erüteem on naha veresoonte võrgustiku liigse reaktsiooni, vereringe pärssimise ja kapillaaridele avalduva plasma rõhu suurenemise tagajärg. Selle tulemusena vabaneb teatud kogus plasmat dermisesse, algab turse ja tekib terve naha kohale ulatuv laik. Dermise suunas liiguvad veresoonte süsteemi T-lümfotsüüdid: nad kontrollivad "kutsumata külalisi" ja hävitavad ülejäänud patogeeni. Erüteem pärineb hammustuse kesktsoonist. Algse kahjustuse piirkonnas põletikuline reaktsioon vaibub ja piirid jätkavad laienemist T-lümfotsüütide ja dermise rakuliste struktuuride arvelt. Rändpuneteel on kalduvus tsentrifugaalselt suureneda.
Sümptomid migransiidne erüteem
Hammustuskohale tekib nahale punakas papul, mille läbimõõt suureneb ("levib") iga päevaga. See suurenemine võib kesta ühest kuni mitme nädalani. Laigu läbimõõt ületab sageli 50 mm. Papuli suurenedes muutub erüteemi keskosa kahvatuks.
Sarnane reaktsioon tekib ka hammustuse piirkonnas: kõige sagedamini on mõjutatud ülakeha, tuharad ja jäsemed. Koha piirid on tavaliselt lamedad, ilma koorumisnähtudeta. Patoloogiat ei leidu peaaegu kunagi talla- ja peopesapindadel.
Krooniline erüteem rändab (Chronic Erythema migrans) on nakkuslik dermatoos, mille põhjustavad borrelia bakterid, mis on pärast puugihammustust kudedesse sattunud. Mõnedel ohvritel on lisaks erüteem rändab ka haiguse tõsisemaid ilminguid, eelkõige meningiit.
Hammustuskoht on tavaliselt lillakaspunakas laik, mis annab endast märku teatud aja möödudes pärast kahjustust. Patoloogiline element laieneb kiiresti ja omandab ovaalse, poolringikujulise või rõngakujulise kuju. Laigu keskmine suurus on 50–150 mm. Reeglina hammustab inimest ainult üks putukas, seega on laik tavaliselt üksik.
Subjektiivsed aistingud enamasti puuduvad, naha punetuse taustal kaebusi ei ole. Mõne aja pärast kaob rändev erüteem järk-järgult, jättes sageli maha omapärase jälje pigmenteerunud laigu kujul, mis aja jooksul ka lameneb ja heleneb.
Üksikud patsiendid võivad kurta kipitust, kerget sügelust ja üldist ebamugavustunnet. Tüsistuste tekkimisel kliiniline pilt laieneb ja sellele lisanduvad uued olulised sümptomid. [ 4 ]
Esimesed märgid
Puukidest leviv erüteem rändab tavaliselt 3–30 päeva pärast puugihammustust. Mõnel juhul võib inkubatsiooniperiood kesta kuni 90 päeva.
Putukahammustuse piirkonnas on punetava roosaka või punaka täpi välimus koos papuliga. Moodustusel on väike kumerus, kontuur pidevalt suureneb ja muutub. Puudutamisel on tunda kerget soojust. Suurenedes muutub kesktsoon heledamaks ja punetus omandab rõnga välimuse. Üksikutel patsientidel võib algstaadiumis kaasneda kerge sügelus ja valutav ebamugavustunne.
Muud taustasümptomid võivad hõlmata järgmist:
- Unehäired;
- Kerge temperatuuri tõus;
- Nõrkus, pidev väsimustunne;
- Peavalu, peapööritus.
Etapid
Lyme'i tõve migreeruval erüteemil on kolm staadiumi:
- Varakult lokaliseeritud;
- Levitatakse varakult;
- Hiline.
Varase ja hilise staadiumi vahel on tavaliselt ajavahemik ilma ilmsete sümptomiteta.
Vaatleme iga etappi eraldi.
- Borrelioosi puhul on migreeruv erüteem varajane sümptom, mida esineb enamikul patsientidest. Selle arengu alguseks on punetava papulitaolise laigu ilmumine puugihammustuse piirkonda. Märk ilmneb umbes kuu aega pärast hammustust, kuid see võib ilmneda ka varem - isegi kolmandal või neljandal päeval. Oluline on märkida, et mitte kõik patsiendid ei tea, et neid on rünnanud putukas: paljud ei tea seda ja seetõttu ei pööra nad alguses punetusele tähelepanu. Aja jooksul punetav piirkond "levib", kesk- ja perifeerse osa vahele tekib helendava värvi tsoon. Keskosa on mõnikord paksenenud. Ravimata erüteem rändab tavaliselt umbes ühe kuu jooksul.
- Dissemineerunud varajane staadium näitab patogeeni leviku märke kogu kehas. Pärast esimese staadiumi lõppu ja erüteemi migransi kadumist, mida ei ole korralikult ravitud, ilmub nahale arvukalt rõngakujulisi sekundaarseid elemente, millel puudub tihendatud keskosa. Lisaks ilmnevad neuromüalgia ja gripilaadsed nähud (üldine ebamugavustunne, kuklalihaste jäikus ja palavik). Sellised sümptomid kestavad mõnikord mitu nädalat. Kliinilise pildi mittespetsiifilisuse tõttu diagnoositakse haigus sageli valesti, mistõttu ravi määratakse valesti. Mõnedel patsientidel esineb lisaks ülaltoodud sümptomitele nimmevalu, seedehäired, kurguvalu, põrna ja lümfisõlmede suurenemine. Erythema migransi teise staadiumi kliiniline pilt on sageli ebastabiilne ja muutub kiiresti, kuid püsivateks tunnusteks on üldine halb enesetunne ja jõuetus, mis kestavad üsna pikka aega - rohkem kui kuu aega. Mõnedel patsientidel esineb fibromüalgiline sündroom, mida iseloomustab laialt levinud valu ja väsimus. Erythema migransi nähud nahal võivad kohe uuesti ilmneda, kuid kergemas vormis. Neuroloogilised häired liituvad (umbes 15% juhtudest) enne artriidi teket. Kõige sagedamini esinevad sellised häired lümfotsütaarne meningiit, kraniaalne neuriit ja radikuloneuropaatia. Müokardi häireid (müoperikardiit, atrioventrikulaarne blokaad) esineb vähem kui 10% juhtudest.
- Kui edasist ravi ei toimu, liiguvad erüteem rändavad ja nakkuskahjustused järgmisse, hilisstaadiumisse, mis tekib mitu kuud või isegi aastaid pärast puugi poolt levitatud kahjustust. Enamikul patsientidest tekib artriit ning liigesed muutuvad paistes ja valulikuks. Bakeri tsüstide teke ja isegi rebenemine on võimalik. Haiguse tavaliste tunnuste hulka kuuluvad üldine ebamugavustunne, nõrkus, kerge palavik. Ravi edasise puudumisel tekib atroofia kroonilise akrodermatiidi, polüneuropaatia ja entsefalopaatia kujul.
Vormid
Erüteem on naha ebanormaalne punetus ehk punakad lööbed, mis on põhjustatud kapillaaride verevoolu suurenemisest – ja mitte kõigil juhtudel ei ole probleem tingitud Borrelia spirochetes'e sisenemisest kudedesse. Erythema migrans jaguneb mitmeks variandiks ja igal neist on oma spetsiifilised nähud ja põhjused.
- Darieri rändeerütm on haruldane ja halvasti mõistetav haigus. See avaldub Epsteini-Barri viiruse poolt provotseeritud latentse viirusinfektsiooni ägenemise sümptomite taustal. Seda tüüpi erüteemi patogenees on siiani ebaselge.
- Ränduv erüteem nodosum on spetsiifiline rasvkoes esinev põletikuline protsess (pannikuliit), mida iseloomustab palpeeritavate valulike nahaaluste sõlmede ilmumine punaka või lilla-punase tooniga, sagedamini sääremarjades. Patoloogia tekib süsteemse haiguse provotseerimise tagajärjel streptokokknakkuse, enterokoliidi ja sarkoidoosiga.
- Nekrolüütilist erüteemi migraani provotseerib glükagonoomi teke, mis tekib suhkurtõvega patsientidel kõhunäärme α-rakkudest. Patoloogia avaldub tsüklilise erüteemilise lööbena, mille servades on pindmised villid, millega kaasneb sügelus- või põletustunne. Histoloogiline uuring näitab epidermise ülemiste kihtide nekroosi koos turse ja nekrootilise keratinotsüütidega.
- Erythema migrans Afzelius Lipschutz on kõige levinum patoloogia tüüp, mis on puukborrelioosi (Lyme'i tõve) arengu algstaadium.
- Gammeli rändeerütm on spetsiifiline sügelev, triibuline, vanikulaadne nahalööve, mis tekib kehas esinevate onkoloogiliste protsesside taustal. Erüteem koosneb sadadest rõngakujulistest elementidest, mis meenutavad urtikaariat, kuid on hajutatud üle kogu keha. Sageli on laik sarnane puu sisselõike või tiigri nahaga. Haiguse peamiseks tunnuseks on kontuuride kiire muutumine, mis õigustab täielikult nimetust rändeerütm (muutuva nahaga punetus).
Tüsistused ja tagajärjed
Rändav erüteem kaob enamasti umbes kuu aega pärast haigestumist (mõnikord isegi mitme kuu pärast). Nahale jäävad mööduvad ketendavad pigmendilaigud. Mõnda aega kogeb patsient kerget sügelust, tuimust ja valutundlikkuse vähenemist.
Kui rändavat erüteemi ei ravita või ravitakse valesti, muutub patoloogia krooniliseks: süvenev põletikuline protsess aitab kaasa atroofiliste ja degeneratiivsete häirete tekkele - peamiselt närvisüsteemis. Patsientidel tekivad unehäired, tähelepanu ja mälu halvenevad, tekib emotsionaalne labiilsus, pidev ärevustunne. Kuna sellised reaktsioonid on närvikiudude demüelinisatsiooni tagajärg, progresseerub patsiendil entsefalomüeliit, tekib epilepsialaadsete krampidega entsefalopaatia. Kraniaalnärvid (nägemisnärvid, vestibulokokleaarsed närvid) võivad kahjustuda. Patoloogilised sümptomid on tinnitus, pearinglus, nägemisteravuse langus, visuaalse taju moonutused. Seljaaju edasise kahjustuse korral on tundlikkus häiritud ja tekib tuimus mis tahes selgroolülides.
Diagnostika migransiidne erüteem
Erythema migransi diagnoosi paneb nakkushaiguste arst, võttes arvesse patsiendi läbivaatuse ja küsitlemise käigus saadud teavet. Enamasti piisab diagnoosi panemiseks visuaalsest uuringust, eriti tõestatud puugihammustuse korral. Varajases staadiumis ei ole laboratoorne diagnoos nii informatiivne, kuna erythema migrans avastatakse enne seroloogiliste testide positiivsete tulemuste ilmnemist. [ 5 ]
Haiguse nakkava iseloomu kinnitamiseks tehakse vereanalüüsid (Borrelia antikehad, ensüümimmunoanalüüs või ELISA). Uuringut peetakse positiivseks, kui tuvastatakse järgmised näitajad:
- Borrelia IgM on 1:64 või rohkem;
- IgG Borrelia suhtes on 1:128 või rohkem.
Sellised uuringud ei ole alati soovituslikud, seega tehakse neid mitu korda, teatud ajaintervalliga.
Lyme'i tõve endeemilistes piirkondades pöörduvad paljud patsiendid arsti poole sarnaste haiguse sümptomitega, kuid ilma erüteemi migraani tunnusteta. Sellistel inimestel võib kõrgenenud IgG tiiter normaalse IgM tiitri vastu viidata varasemale infektsioonile, kuid mitte ägedale ega kroonilisele infektsioonile. Sellised juhtumid võivad valesti tõlgendamisel viia pikaajalise ja tarbetu antibiootikumravini.
Instrumentaalne diagnostika hõlmab mitmesuguste biomaterjalide mikroskoopiat: veri, tserebrospinaalvedelik, lümf, liigesesisene vedelik, koebiopsia proovid jne. Kultuuritestid on suhteliselt haruldased, kuna borrelioosi kultuuride idanemine on üsna töömahukas ja aeganõudev protsess.
Kui erüteemi migransi kujul löövet ei esine, muutub õige diagnoosi panemine raskemaks.
Diferentseeritud diagnoos
Sõltuvalt kliinilistest ilmingutest tuleb erüteem migransi sageli eristada teistest haigustest:
- Äge hingamisteede infektsioon;
- Roosad katusesindlid;
- Erüteemilist tüüpi turse;
- Allergiline protsess putukahammustuse tagajärjel.
Lõuna-Ameerika osariikides ja Atlandi ookeani rannikul võivad putukahammustused põhjustada erythema migrans'ile sarnast löövet, millega kaasnevad mittespetsiifilised süsteemsed sümptomid. Borrelioosi teke sellises olukorras on aga välistatud.
Kellega ühendust võtta?
Ravi migransiidne erüteem
Mõõduka või keerulise kuluga erüteemi migraani korral paigutatakse patsiendid statsionaarsele ravile nakkushaiguste osakonda. Kergemaid juhtumeid võidakse ravida ambulatoorselt.
Haigustekitaja neutraliseerimiseks kasutatakse tetratsükliini rühma antibiootikume või poolsünteetilisi penitsilliine (süstid ja ravimite sisemine manustamine). Kroonilise erüteemi migraani korral on asjakohane kasutada uusima põlvkonna tsefalosporiinravimeid (eriti tseftriaksooni ). [ 6 ]
Kohustuslik on läbi viia ja sümptomaatiline ravi:
- Detoksifitseeriv ravi, happe-aluse tasakaalu korrigeerimine (glükoosi-soolalahuste manustamine);
- Tursevastane ravi (diureetikumide manustamine Furosemiidi, Reoglumani kujul).
Kudede kapillaaride vereringe optimeerimiseks on ette nähtud:
- Kardiovaskulaarsed ravimid ( Cavinton, Trental, Instenon);
- Antioksüdandid (tokoferool, askorbiinhape, aktovegiin );
- Nootroopsed ravimid, B-rühma vitamiinid;
- Valuvaigistid ja põletikuvastased ravimid ( indometatsiin, paratsetamool, meloksikaam);
- Neuromuskulaarseid protsesse optimeerivad ained (Proserin, Distigmine).
Ravi on pikk ja selle määrab arst individuaalselt.
Ärahoidmine
Erythema migransi ennetamise põhimeetodid on samad, mis borrelioosi nakkuse ennetamisel.
Tööle minnes või õues puhkamas käies, pargis või metsavööndis jalutades on vaja pöörata tähelepanu õigele riietuse valikule. Kohustuslik on kanda peakatet, olgu selleks müts, panama või sall. Parem on valida heledad ja pikkade varrukatega riided. Optimaalselt, kui käte ja säärte piirkonnas on kätised tihedad, kasutage kummipaela. Kingad peaksid olema kinnised.
Riietele ja keha avatud osadele (välja arvatud nägu) on soovitatav kanda spetsiaalseid tõrjevahendeid - väliseid preparaate, mis tõrjuvad putukaid, sealhulgas puuke.
Koju naastes – pärast jalutuskäiku, puhkust või töövahetust – peaksite hoolikalt oma riideid, keha ja juukseid puukide suhtes kontrollima.
Samuti on vaja teada putuka eemaldamise põhireegleid, kui see peaks kehasse tungima. Puuk tuleks tungimise kohalt nahka tihedalt haarata puhaste pintsettidega või lihtsalt puhaste sõrmedega õige nurga all hoida, seda keerata ja välja tõmmata. Hammustust tuleks töödelda antiseptilise lahusega (näiteks alkoholi sisaldava kreemi, viina jne). Soovitav on puuk panna puhtasse purki ja viia see lähimasse sanitaar-epidemioloogiajaama (SES), et hinnata nakatumise tõenäosust. Kui putukat pole võimalik uurida, põletatakse see ära.
Tekkinud haava kontrollitakse regulaarselt ja kehatemperatuuri mõõdetakse nelja nädala jooksul. See on vajalik patoloogia esimeste tunnuste õigeaegseks avastamiseks. Arsti poole pöördumine peaks olema kohustuslik, kui kahjustatud alal leitakse järgmised sümptomid:
- Punetus eredalt märgistatud kontuuridega, läbimõõduga 30 mm või rohkem;
- Peavalu, tundmatu päritoluga pearinglus;
- Lumbar pain;
- Temperatuuri tõus üle 37,4 °C.
Mõned eksperdid soovitavad pärast puugihammustust antibiootikumide (penitsilliin, tetratsükliini seeria, tsefalosporiinid) profülaktilist manustamist:
- Viie päeva jooksul, kui antibiootikumravi alustati hammustuse esimesest päevast;
- 14 päeva jooksul, kui hammustusest on möödunud kolm päeva või rohkem.
Antibiootikumide isemanustamine on vastuvõetamatu: ravimeid määrab nakkushaiguste arst kahtluste ja sümptomite põhjal.
Prognoos
Elu prognoos on soodne. Ravimata jätmise korral võib haigus aga muutuda krooniliseks, mille tagajärjel kahjustub veelgi närvisüsteem ja liigesed, töövõime halveneb ja tekib puue. Paljudel juhtudel peavad patsiendid oma kutsetegevust piirama, kui sellega kaasneb liigne koormus kahjustatud organitele.
Erythema migransi ravi tänapäevane lähenemine eeldab alati keerulist toimet: just sellistel tingimustel saame rääkida patsientide suurimast efektiivsusest ja soodsast prognoosist.

