Artikli meditsiiniline ekspert
Uued väljaanded
Inimese papilloomiviiruse põhjustatud sümptomid ja haigused
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
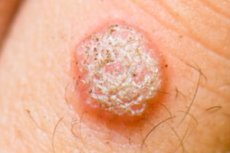
HPV sümptomid sõltuvad provotseerivatest teguritest, see tähendab, et papillomatoosil ei ole ühtset kliinilist pilti. Lastel ja nõrgenenud immuunsüsteemiga inimestel on haiguse tunnuste ilmnemine palju suurem kui teistel.
Kuid on mitmeid sümptomeid, mida peaaegu kõik nakatunud inimesed kogevad:
- Kondüloomide ja papilloomsete moodustumine nahal ja limaskestadel.
- Kudede punetus, põletustunne, ärritus ja sügelus.
- Ebamugavustunne urineerimise ja seksuaalvahekorra ajal koos suguelundite kahjustustega.
Kõige sagedamini on neoplasmidel järgmine lokaliseerimine:
- Peopesade ja jalgade nahk.
- Suguelundid ja perianaalne piirkond.
- Suuõõne.
- Kael ja õlad.
Eriti rasketel juhtudel areneb infektsioon emakakaelas, põies ja tupes. Subkliinilised vormid tekivad papilloomide ilmnemisega, mis on altid endofüütilisele kasvule. Paljud patsiendid ei pööra piisavalt tähelepanu haiguse algstaadiumile, mis viib neoplasmide pahaloomulisuseni.
Psühhosomaatika
Psühholoogilised tegurid koos nõrgenenud immuunsüsteemiga on HPV psühhosomaatika. Meditsiinilise statistika kohaselt on 80% elanikkonnast HPV-viirusega nakatunud. Samal ajal on täheldatud, et nakkuse inkubatsiooniperiood on erinevatel patsientidel erinev. Mõnel inimesel ilmuvad kasvajad kuu aega pärast nakatumist, teised aga võivad nakkusega elada kogu elu.
- Mõnikord tekivad tüükad pärast kirurgilist eemaldamist uuesti. Sellisel juhul on nende kordumise protsess psühhosomaatiline. See näitab, et nakkus on tihedalt seotud psühholoogiliste probleemidega, st keha orgaaniliste häiretega.
- Teine näide psühhosomaatikast on papillomatoosi lokaliseerimine. Teadlased selgitavad seda sellega, et keha hoiatab probleemide tekkimise eest, põhjustades naha ja limaskestade deformatsiooni.
- Psühholoogid omakorda väidavad, et HPV on sagedasem inimestel, kes on hiljuti kogenud tugevat stressi või pahameelt. Samuti on nakkusele vastuvõtlikud need, kellel on pärilik eelsoodumus psühholoogilistele haigustele.
Papillomatoosi psühhosomaatika ravimise küsimus nõuab terviklikku lähenemist. Teraapia koosneb suhtlemisest psühhoterapeudiga ja ravimteraapia kuurist. Patsientidele määratakse antidepressante ja rahusteid, mis aitavad vähendada ärevust ja depressiooni. Eriti rasketel juhtudel kasutatakse rahusteid, kuna need kõrvaldavad hirmud, ei põhjusta unisust ja taastavad autonoomse närvisüsteemi toimimise.
Taastumise prognoos sõltub patsiendi võimest stressile ja muudele negatiivsetele psühholoogilistele teguritele vastu seista.
Inimese papilloomiviirus naistel
Erinevate nahakasvajate, näiteks papilloomide ja tüükade ilmumine naiste kehale viitab papilloomiviiruse nakatumisele. Nakatumine toimub erineval viisil, viiruse leviku peamine tee on seksuaalne kontakt haige inimesega. Samuti on võimalik edasikandumine emalt lapsele või leibkonnakontakti kaudu.
Kui infektsioon satub tervesse organismi, võib see pikka aega latentse olekus püsida. Teatud teguritega kokkupuutumisel ärkab see ellu ja ründab immuunsüsteemi. Naistel tuvastatakse järgmised HPV riskifaktorid:
- Varajane seksuaalne aktiivsus.
- Seksuaalpartnerite sagedane vahetus.
- Sagedased abordid.
- Halvad harjumused.
- Nõrgenenud immuunsüsteem.
- Kaitsmata seks.
- Ainevahetushäired.
- Gastriit ja muud seedetrakti haigused, millega kaasneb mikrofloora tasakaalutus.
- Günekoloogilised probleemid.
- Sagedased külastused basseinidesse, saunadesse, vannidesse ja muudesse avalikesse kohtadesse, kus on kõrge õhuniiskus.
Nahainfektsiooni sümptomid, lokaliseerimine ja vorm sõltuvad papillomatoosi genotüübist. Kõige sagedamini kogevad naised järgmisi haiguse ilminguid:
- Teravatipulised kondüloomid (suguelundite tüükad) – ilmuvad suguelunditele, millega kaasneb sügelus, põletustunne, kahjustatud kudede ja limaskestade ärritus.
- Emakakaela düsplaasia on kõrge riskiga HPV põhjustatud vähieelne seisund.
- Emakakaela lamedad kondüloomid on viiruse kõige ohtlikum ilming, mis viib elundi epiteelirakkude patoloogiliste muutusteni.
- Emakakaelavähk on infektsiooni pahaloomuline transformatsioon, enamasti genotüübid 16 ja 18.
- Plantaarsed tüükad on jalgadel esinevad valulikud moodustised, mis tekivad epidermise suurenenud kasvu tõttu.
Suguelundite kahjustuse peamised sümptomid on:
- Sügelus ja põletustunne.
- Ebatüüpiline eritis.
- Valulik urineerimine.
- Ebamugavustunne seksuaalvahekorra ajal.
- Kondülomatoos.
Sageli jääb infektsioon märkamatuks reproduktiivsüsteemi põletikuliste kahjustuste taustal: vulvovaginiit, erosioonid jne. Samuti esineb HPV väga sageli koos teiste sugulisel teel levivate infektsioonidega: herpes, süüfilis, klamüüdia.
Infektsiooni diagnoosimiseks kasutatakse laboratoorsete ja instrumentaalsete meetodite komplekti. Ravi seisneb lokaalses teraapias, st muutunud kudede eemaldamises ja viirusevastaste ravimite kuuris. Erilist tähelepanu pööratakse immuunsüsteemi tugevdamisele vitamiinide ja immunomodulaatoritega.
Inimese papilloomiviirus ja viljatus
Meditsiinistatistika kohaselt diagnoositakse inimese papilloomiviirust sagedamini naistel pärast 30. eluaastat. Sellisel juhul ei pruugi patsient nakkust isegi kahtlustada, kuna viirus ei avaldu kliiniliselt. Paljud naised avastavad selle probleemi günekoloogilise läbivaatuse käigus rasestumisvõimetuse tõttu.
HPV põhjustatud viljatus on kõige sagedamini seotud viirusega, mis mõjutab emakakaela ja teisi reproduktiivsüsteemi organeid. Haiguse asümptomaatilise kulgemise tõttu diagnoositakse ja ravitakse kaugelearenenud staadiumis, mis vähendab rasestumisvõimet nullini.
Regulaarsed günekoloogilised uuringud ehk kvaliteetne ja õigeaegne diagnostika võimaldavad probleemi varajases staadiumis tuvastada. Tänu sellele viiakse läbi ravimeetmete kompleks, mis on väga tõhusad, võimaldades naisel rasestuda ja saada terveid lapsi.
Inimese papilloomiviirus raseduse ajal
Papilloomoos on eriti ohtlik rasedatele. Ohu põhjuseks on suur risk nakkuse edasikandumiseks sündimata lapsele emakasisese arengu või sünnituse ajal. Uuringud näitavad, et umbes 25% naistest puutub HPV-ga kokku raseduse ajal. Sellisel juhul on viiruse aktiveerimine otseselt seotud keha ümberkorraldamisega raseduse tõttu.
Nõrgenenud immuunsüsteem koos füsioloogiliste ja füüsikalis-keemiliste protsesside häirimisega organismis viib selleni, et viirus hakkab avalduma. See tähendab, et rasedus on probleemi tekkeks optimaalne tingimus. Haigus avaldub papilloomsete ja kondülomatoossete kasvajatena nahal ja limaskestadel. Samal ajal on neoplasmide lokaliseerimine väga erinev, need esinevad suguelunditel, perianaalses ja periorbitaalses piirkonnas, näol, kaelal, jalgadel ja mujal kehal.
Raseduse planeerimise etapis peaksid kõik naised läbima uuringu inimese papilloomiviiruse esinemise suhtes. Kui see avastatakse, soovitavad arstid lapse saamisega mitte kiirustada ja nakkust kõigepealt ravida. Ravi raseduse ajal viiakse läbi pärast 28. nädalat, kui kõik lapse organid on moodustunud ja kasutatavate ravimite mõju ei saa neid enam kahjustada. Naistel, kellel on tupes kondüloomid, ei ole soovitatav loomulikul teel sünnitada, kuna on oht nakatuda lapsega suguelunditest läbi minnes.
Inimese papilloomiviirus meestel
HPV peamised kandjad on mehed ja nakkus on neile vähem ohtlik kui naistele. Siiski võivad mõned genotüübid põhjustada organismis pahaloomulisi protsesse, kui neid õigeaegselt ei diagnoosita ja ravita.
Papillomatoosi eripäraks on see, et see ei pruugi pikka aega avalduda. Nakatumine toimub järgmistel viisidel:
- Kaitsmata seks viiruse kandjaga.
- Vereülekanne haigelt inimeselt tervele inimesele.
- Mittesteriilsete meditsiiniliste instrumentide kasutamine.
- Tavaliste majapidamis- ja isikliku hügieeni vahendite kasutamine.
- Halvad harjumused.
Inimese papilloomiviirus ei levi õhu kaudu, vaid ainult kontakti või seksuaalvahekorra kaudu. Nakatumise sümptomid ilmnevad siis, kui immuunsüsteem on nõrgenenud. Enamikul meestel esinevad järgmised haiguse tunnused:
- Tüükad on moodustised, millel on erinevad asukohad; need ilmuvad nii nahale kui ka limaskestadele.
- Papilloomid on HPV selge sümptom. Kasvajad on pehmed, erineva kuju, värvi ja suurusega.
- Kondüloomid on sarnased tüükadega, kuid neil on terav kuju ja need paiknevad suguelundite limaskestadel.
- Papuloos on laialt levinud haigus, mis hõlmab mitmesuguste värvide ja suurustega tüükaid. Haigus on ohtlik kasvajate vigastamise ja pahaloomulisuse ohu tõttu.
Enamasti alustatakse ravi pärast nahakahjustuste ilmnemist. Statistika kohaselt pärsib immuunsüsteem viirust 9-l 10-st mehest, seega pole ravi vajalik. Kuid 10%-l nakatunutest muutub infektsioon krooniliseks ja viib patoloogiliste onkoloogiliste protsessideni.
HPV ravi taandub nahamuutuste kirurgilisele eemaldamisele ja patogeeni ravimite ravile.Samuti on soovitatav tugevdada immuunsüsteemi vitamiinipreparaatide ja tasakaalustatud toitumisega.
Inimese papilloomiviirus huultel
Näole ja eriti huultele tekkivate kasvajate ilmnemine põhjustab märkimisväärset esteetilist ebamugavust ja psühholoogilisi probleeme. Tüükad ja papilloomid viitavad inimese papilloomiviiruse nakkusele. Selle patogeeniga nakatumine on võimalik järgmistel viisidel:
- Kaitsmata seksuaalvahekord.
- Kontaktinfektsioon kodustes tingimustes.
- Emakasisene infektsioon või sünnituse ajal.
Kasvajad lokaliseeruvad nii huulte nähtaval pinnal kui ka sisemisel limaskestal. Nende ilmumine on seotud viiruse aktiveerimisega, mis võib pikka aega püsida allasurutud olekus. Haiguse arengut soodustavad nõrk immuunsus, vitamiinipuudus, halvad harjumused, rasedus, halb toitumine, kroonilised haigused ja isikliku hügieeni mittejärgimine.
Kui huulel ilmub papilloom, peaksite hoolikalt uurima nahka ja limaskesti, otsides teisi kasvajaid. Nende vigastus põhjustab tugevat verejooksu ja suurendab nakkusohtu, mis aitab kaasa defekti muutumisele pahaloomuliseks kasvajaks.
Ravi viiakse läbi viiruse organismis pärssimiseks ja kosmeetilise probleemi kõrvaldamiseks. Patsientidele määratakse viirusevastased ja immuunsüsteemi tugevdavad ained. Kasvajate eemaldamine toimub laseri, elektrokoagulatsiooni, krüodestruktsiooni ja muude kirurgiliste meetodite abil.
Inimese papilloomiviirus suus, keelel
Suuõõne on papillomatoosi levinud lokaliseerimine. Kasvajad võivad esineda mitte ainult keelel, vaid ka suu limaskestadel. Need on kühmude ja piklike jätkete kujul. Väga sageli moodustuvad need kõval suulael, keele tipul, külgpinnal ja tagaküljel, keelealuses piirkonnas. Selliste nahadefektide eripäraks on suurenenud vigastuste oht.
Papilloomide ilmnemine on seotud nakkuse genotüüpidega 1, 2, 3, 16 ja 18. Viirus siseneb kehasse mitmel viisil: mikrotrauma, kaitsmata oraalseksi või nakatunud inimese isiklike hügieenitarvete kasutamise kaudu. Samuti aitavad HPV-le kaasa sagedane stress, halb toitumine ja kroonilised haigused.
Kõige sagedamini seisavad selle probleemiga silmitsi naised ja lapsed, kuid esineb ka meeste nakatumise juhtumeid. Vaatleme HPV tunnuseid suuõõnes ja kasvajate peamist lokaliseerimist:
- Tüükad on muutunud koed lameda ümara kühmu kujul, millel on selgelt piiritletud ja kergelt kõrgenenud piirid. Neil on tumedam värvus kui tervetel kudedel. Need võivad paikneda keele juurel ja tagaküljel, ulatudes üle 2 cm läbimõõduga. Reeglina ei põhjusta need olulist ebamugavust, kuid vigastusohu tõttu tuleb need siiski eemaldada.
- Kondüloomid on teravatipulised moodustised, mis esinevad kõige sagedamini keele all või peal. Nende esinemine on seotud koduse või seksuaalse infektsiooniga. Ilma õigeaegse ravita süveneb nende esinemine seeninfektsiooniga, mis süvendab valulikku seisundit.
- Sublingvaalne piirkond – keele alla moodustuvad õhukesed niidid, mis ripuvad keele pinnalt. Kasvaja suurus on 15–30 mm. Suure hulga veresoonte ja aktiivse söömisprotsessi tõttu on need kergesti vigastatavad, põhjustades tugevat valu, verejooksu ja infektsiooni.
- Taevas – selles piirkonnas kasvavad suured lamedad papilloomid. Neid on praktiliselt võimatu eristada tervetest limaskestadest, kuid need on kergelt kõrgenenud ja peenelt tükilise välimusega. Kasvades võivad nad mõjutada mandleid ja neelu. Neid leidub lastel ja eakatel.
- Igemed – asuvad visuaalselt raskesti ligipääsetavas kohas, mistõttu on neid raske diagnoosida. Enamasti avastatakse neid hambaarsti külastuse ajal. Papilloomide suurus võib ületada 15 mm. Nende teke on otseselt seotud hammaste ja igemete haigustega, ebamugavate proteesidega.
- Põse sisekülg - defekt võib olla mugulakujulise kasvaja või filiformse moodustise kujul. Viimased esinevad lastel sagedamini. HPV esinemine selles lokaliseerimises on seotud põskede limaskesta pidevate mikrotraumadega hambaharja, proteeside, breketite, lahase kasutamisel.
Ravi viiakse kõige sagedamini läbi ravimitega. Patsientidele määratakse suukaudseks manustamiseks mõeldud ravimid, suuõõne põhjalikuks desinfitseerimiseks mõeldud lahused ja otse kasvajatele manustatavad tooted. Kirurgilist sekkumist tehakse harvadel juhtudel, kui kasvajad omandavad suuri suurusi ja pidevalt suurenevad, põhjustades ebamugavust ja normaalse toidutarbimise häireid.
Inimese papilloomiviirus kurgus
Levinud probleem, millega inimesed otolarüngoloogi poole pöörduvad, on kurgu papillomatoos. Kasvaja on enamasti nibu kujuline, lokaliseerub kurgu limaskestal, mis põhjustab märkimisväärset ebamugavust. Harvadel juhtudel tekivad mitmed kasvajad, mis raskendavad hingamisprotsessi.
Nakatunud inimene kogeb järgmisi sümptomeid:
- Neelamisraskused.
- Võõrkeha tunne kurgus.
- Tugev valu.
- Hingamisraskused.
Kõige sagedamini esinevad sellised healoomulised kasvajad 2-5-aastastel lastel ja 20-40-aastastel naistel. Nende välimuse peamine põhjus on HPV sisenemine organismi kehva isikliku hügieeni tõttu. Nakatumine võib olla seotud ka erinevate nakkushaiguste, krooniliste patoloogiate, kaitsmata seksi, halbade harjumuste ja tasakaalustamata toitumisega.
Kasvajad võivad olla kaasasündinud. See on võimalik siis, kui viirus kandub edasi emakas või sünnitusprotsessi ajal, samuti kui naisel oli raseduse ajal viirushepatiit, punetised, klamüüdia või mükoplasmoos.
Diagnostilise protsessi käigus arvavad kogenematud arstid ekslikult, et papilloomid on suurenenud mandlid. Ravi koosneb meditsiiniliste meetodite kompleksist. Kasvajate kirurgiline eemaldamine on kohustuslik. See viiakse läbi ekstralarüngeaalsete või intralarüngeaalsete meetoditega. Samuti on näidustatud ennetavad meetmed immuunsuse parandamiseks.
Inimese papilloomiviirus suguelunditel
Teravatipulised kondüloomid on HPV-nakkuse tunnuseks. Need esinevad nii naiste kui ka meeste suguelunditel. Suguelundite tüükad on oma olemuselt healoomulised kasvajad, kuid teatud tegurite tõttu võivad nad omandada onkoloogilise staatuse.
Uuringute kohaselt on kuni 70% elanikkonnast nakkuse kandjad. Samal ajal avaldub suguelundite piirkonnas umbes 35 selle sorti. Enamasti areneb haigus järk-järgult. Madala kantserogeensusega genotüübiga nakatumise hetkest kuni kliiniliste sümptomite ilmnemiseni kulub kuni 3 kuud ja mõnel juhul isegi kauem.
Suguelundite kahjustusi põhjustavad peamiselt HPV tüübid 6 ja 11. Enamasti on neil järgmine lokaliseerimine:
- Tupe vestibüül.
- Kliitor.
- Emakakael.
- Häbemeluu ja häbememokad.
- Kusejuha.
- Peenise pea.
- Päraku ümbrus.
Kasvajad on asümptomaatilised ja diagnoositakse juhuslikult günekoloogilise läbivaatuse käigus või testide põhjal. Nahakasvajate oht seisneb selles, et juhusliku vigastuse korral võivad need põhjustada verejooksu, valu ja infektsiooni. Seetõttu suureneb pahaloomulise degeneratsiooni oht märkimisväärselt. Eriti rasketel ja kaugelearenenud juhtudel viib suguelundite papillomatoos viljatuseni. Samuti on suur tõenäosus nakatada last suguteede läbimisel.
Ravi viiakse läbi ravimite ja kirurgiliste meetodite abil. Regulaarsed arstikontrollid, kaitstud vahekord, isiklik hügieen, krooniliste haiguste ravi ja tervislik eluviis aitavad ennetada HPV-nakkust.
Inimese papilloomiviirusega väljavool
Inimese papilloomiviirus, mis mõjutab reproduktiivsüsteemi organeid, põhjustab mitmesuguseid haigusi. Üks selliste kahjustuste sümptomitest on eritis. Papillomatoosi korral koosneb lima järgmistest komponentidest: normaalne lima, deformeerunud epiteelirakud, mikrofloora mikroorganismid. Lima muutus on tingitud infektsiooni esinemisest organismis.
Ebatüüpilise eritise ilmnemine võib viidata järgmistele HPV-nakkuse põhjustatud haigustele:
- Kolpiit on paks, piimjas tupest väljuv eritis, millel on ebameeldiv lõhn.
- Erosiivne põletik - vähene leukorröa veretriipudega ja ebameeldiva lõhnaga. Harvadel juhtudel ilmub mädane eritis.
- Pahaloomulise protsessi areng – verine eritis, nii rikkalik kui ka napp.
- Sugulisel teel levivad infektsioonid – suurenenud tupevoolus, sügelus, valu.
- Genitaalherpes – suurenenud tupesekreet menstruaaltsükli teises pooles, sügelevad vesised villid limaskestadel ja nahal.
Patoloogilise eritise põhjuse väljaselgitamiseks on vaja pöörduda arsti poole ja läbida nii laboratoorsete kui ka instrumentaalsete uuringute komplekt. Õigeaegne diagnostika võimaldab teil kindlaks teha valuliku seisundi põhjuse ja alustada ravi.
Inimese papilloomiviiruse põhjustatud haigused
Inimese papilloomiviiruse mõiste hõlmab enam kui 120 tüve, mis on võimelised põhjustama erinevate organite ja süsteemide haigusi. Igal viirusel on oma seerianumber ja unikaalne DNA.
Nakkuse leviku peamised teed on seksuaalne ja kontaktne. Selle põhjal võime järeldada, et nakkusvorm sõltub viiruse tüübist, nakkuse leviku teest ja patsiendi keha individuaalsetest omadustest.
Tänapäeval eristatakse järgmisi inimese papilloomiviiruse põhjustatud haigusi:
- Emakakaela düsplaasia ja vähk.
- Naiste päraku, vulva ja tupe onkoloogilised kahjustused.
- Meeste päraku ja peenise pahaloomulised kasvajad.
- Suguelundite tüükad.
- Buschke-Loewensteini hiiglaslik kondüloom.
- 2. ja 3. raskusastmega neoplaasia.
- Suuõõne ja kõri vähk.
- Boweni tõbi.
- Keiri erütroplaasia.
- Hambaprobleemid ja palju muud.
Ülaltoodud haiguste peamised tunnused on: tüükad, papilloomid, teravatipulised kondüloomid, suguelundite mittekondülomatoossed kahjustused, kartsinoomid. Õigeaegne arstiabi ja ravi võivad takistada nakkuse arenemist tõsiseks patoloogiaks.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Tüükad
Tüügas on levinud healoomuline nahamoodustis, mis koosneb sidekoest ja epiteelist. See tekib inimese papilloomiviiruse nakkuse tagajärjel, esineb mitmes kohas ja esineb mitut tüüpi:
- Vulgaarsed (tavalised) - ümmarguse kuju ja väikese suurusega papulid. Neil on ebaühtlane, kare pind villide, papillide või pragudega. Selliste kasvajate värvus ei pruugi erineda tervete kudede omast, kuid esineb ka kollaseid kuni hallikaid tüükad. Enamasti paiknevad need käeseljal ja sõrmedel. Kasvajad võivad sulanduda suurteks laikudeks. Nad on valutud, kuid regulaarse trauma korral muutuvad nad põletikuliseks ja hakkavad veritsema.
- Lamedad – tõusevad nahapinnast kõrgemale. Neil on lame ja sile pind ning nad on väikese suurusega. Need võivad olla nahaga sama värvi, esineda ka siniseid ja tumekollaseid tüükad. Kõige sagedamini esinevad käte tagaküljel, kaelal, näol. Iseloomulikud on mitmed lööbed.
- Plantaarne - valulikud kasvajad, mis meenutavad kollaseid konnasilmi. Need võivad kerkida terve koe kohale või kasvada lohu kujul, millesse ilmuvad papillide kimbud. Need ilmuvad jalataldadele ja suurima hõõrdumise/rõhu kohtadesse.
- Teravatipulised kondüloomid paiknevad suguelunditel, kaenlaalustes ja piimanäärmete all. Nad näevad välja nagu lillkapsas või kukehari.
- Seniilne - epiteeli healoomuline kasvaja. Iseloomulik on aeglane kasv. Esialgses staadiumis ilmub pruun laik, mis järk-järgult suureneb ja võib ulatuda 6 cm läbimõõduni. Tüügase pind on kaetud kergesti eemaldatavate koorikutega. Need paiknevad kõige sagedamini keha suletud piirkondades, kuid võivad tekkida ka näol, kaelal, jäsemetel ja peanahal.
Kondüloomide teke on seotud inimese papilloomiviirusega nakatumisega nakatunud inimese kokkupuutel või majapidamistarvete kasutamise kaudu. Inkubatsiooniperiood on 1,5 kuni 6 kuud.
Ravi sõltub tüükade kujust ja asukohast. Samal ajal võivad plantaarsed ja lamedad tüükad iseenesest kaduda. Samuti väärib märkimist, et pikaajalise trauma korral muutub neoplasm põletikuliseks ja sellega kaasnevad onkoloogilised riskid. Muudel juhtudel kasutatakse organismis infektsiooni pärssimiseks kirurgilisi meetodeid ja konservatiivset ravi.
Emakakaela erosioon
Väga sageli esinevad emakakaela erosioon ja inimese papilloomiviirus koos. Samal ajal ei pruugi naine neid haigusi isegi kahtlustada. Mõlemad probleemid kahjustavad emaka epiteeli, kulgevad algstaadiumis asümptomaatiliselt ja neil on pahaloomulisuse oht.
Ektoopia ehk erosioon on emaka epiteelis esinev põletikuline protsess. Visuaalselt näeb see välja nagu roosa laik tervel koel. Täpse diagnoosi panemiseks on vajalik günekoloogiline läbivaatus ja hulk laborikatseid. Väga sageli tekib haigus immuunsüsteemi nõrgenemise ja mitmete teiste provotseerivate tegurite mõjul.
On olemas ka selline asi nagu pseudoerosioon. See on keha anatoomiline tunnus, mis esineb alla 30-aastastel naistel ja mis ei vaja ravi. Pseudoektoopia korral tuleb silindriline epiteel tupest välja, asendades lameda. See toimub tupe mikrofloora suurenenud happesusega.
Erosiooni ravitakse põletikuvastaste ja viirusevastaste ravimite abil. Patsientidele määratakse ka vaginaalsed ravimküünlad kahjustuse lokaalseks toimimiseks. Suurte ja sügavate haavandite korral viiakse läbi kahjustatud kudede krüodestruktsioon. Töödeldud pind paraneb järk-järgult ja tuleb järgmise menstruatsiooni ajal koorikuna maha. Eriti rasketel juhtudel tehakse operatsioon, mille käigus eemaldatakse emakakaela ülemine kiht üldnarkoosis. Kirurgilisi meetodeid kasutatakse põletikulise protsessi peatamiseks ja papilloomiviiruse pärssimiseks, et vähendada haiguse taastekke riski.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Emakakaelavähk
Inimese papilloomiviirus ja emakakaelavähk on omavahel tihedalt seotud. HPV esinemine aitab kaasa düsplaasia tekkele, mis on organi pahaloomulise kahjustuse riskitegur. Onkoloogiliste protsesside risk suureneb märkimisväärselt seda tüüpi viirusnakkuse esinemisel organismis: 16, 18, 31, 33, 35. Sellisel juhul toimib haiguse arengu käivitajana kohaliku ja üldise immuunsuse vähenemine.
Reeglina soodustab emakakaelavähi arengut kaugelearenenud düsplaasia või erosioon. Terve organ on vooderdatud kihilise lameepiteeliga. Nii nakkuslike kui ka põletikuliste patoloogiliste protsesside korral häirub epiteeli ja rakkude struktuur. HPV 16 viib kõige sagedamini lamerakk-kartsinoomini ja tüüp 18 adenokartsinoomini. Varajases staadiumis haigus ei avaldu, kuid progresseerudes ilmnevad järgmised sümptomid:
- Verejooks väljaspool menstruatsiooni.
- Verine eritis suguelunditest.
- Tugev menstruatsioon.
- Tugev valu alakõhus.
- Valu vahekorra ajal.
Vähi ja HPV diagnoosimiseks peab patsient pöörduma günekoloogi poole. Pärast põhjalikku läbivaatust ja kolposkoopiat annab arst saatekirja vaagnaelundite ultraheliuuringule. Samuti on näidustatud määrdproovide laboratoorne uuring, kahjustatud kudede biopsia ja nende histoloogiline analüüs.
Ravi sõltub onkoloogilise protsessi staadiumist. Kaugelearenenud vähi korral ei piisa ainult viirusevastasest ravist, seega tehakse kirurgiline ravi emaka ja selle manuste eemaldamisega. Seejärel läbib patsient keemiaravi või kiiritusravi kuuri. Kui vähk avastatakse varases staadiumis, on taastumise prognoos soodne.
Suguelundite herpes
Genitaalherpes on inimestel kõige levinum viirusnakkus ning tõsine meditsiiniline ja sotsiaalne probleem. Papilloomiviirus on teisel kohal. Statistika näitab, et umbes 90% maailma elanikkonnast on nakatunud herpes simplex viirusesse ja umbes 70% inimese papilloomiviirusesse.
Genitaalherpesel ja HPV-l on mitmeid sarnasusi ning mõnel juhul võivad need esineda samaaegselt.
- Nakatumine toimub peamiselt kaitsmata seksuaalse kontakti kaudu.
- Suguelunditele tekivad villilaadsed moodustised, mis põhjustavad tugevat sügelust, põletust ja valu. Kuigi HPV ei põhjusta valu, avaldub see kondüloomidena.
- Lööve lokaliseerub naistel suurtel ja väikestel häbememokkadel, kliitoril, tupel ja emakakaelal. Meestel on kahjustustele vastuvõtlikud eesnahk, kusiti ja peenise pea. Papilloomidel on sarnane lokaliseerumine, kuid need võivad esineda ka perianaalses piirkonnas.
Ilma õigeaegse ravita võivad mõlemad infektsioonid põhjustada mitmeid tüsistusi. Genitaalherpese puhul on tegemist raskete urogenitaalsete nakkusprotsessidega ja papillomatoosi puhul onkoloogiaga. Ravi põhineb viirusevastaste ravimite võtmisel ja kasvajate lokaalsel ravimisel. Erilist tähelepanu pööratakse ennetavatele meetmetele ja immuunsüsteemi tugevdamisele.
Kondüloomid
Üks inimese papilloomiviirusega nakatumise tunnuseid ja liike on kondüloomid. Need on healoomulised kasvajad, mis mõjutavad inimese limaskesti ja nahka. Kasvajatel on üsna ebameeldiv välimus, nende terav papillaarne kuju põhjustab olulisi kosmeetilisi probleeme ja psühholoogilist ebamugavust. Kõige sagedamini esinevad sellised deformatsioonid suguelunditel ja intiimpiirkondades, naha hõõrdumise kohtades, näol, kaelal, kätel, jalgadel.
Kondüloomidele on iseloomulik põletikuline iseloom ja need levivad peamiselt sugulisel teel. Harvadel juhtudel on võimalik ka leibkonnas nakatumine. Inkubatsiooniperiood nakatumise hetkest kuni esimeste moodustiste ilmumiseni kestab 1 nädal kuni 6 kuud. Samal ajal võib kondüloom mõne tunni jooksul oma maksimaalse suuruseni kasvada. Uued moodustised ilmuvad nii rühmadena kui ka üksikult.
Kondüloomidel on mitu sorti:
- Laiad – neil on lai alus, mis hoiab kasvajat koel kinni. Need ilmuvad süüfilise infektsiooni korral ja on kõige ohtlikumad, kui emakakael on kahjustatud. Laiad kasvajad muudavad tervete kudede struktuuri ja aitavad kaasa nende pahaloomulisele muundumisele.
- Teravatipulised (suguelundite) - neil on õhuke vars ja lobulaarne (papillaarne) struktuur. Need ilmuvad õhukesele, õrnale nahale ja limaskestadele. Alguses on need vaid kosmeetiline defekt, kuid vigastatuna hakkavad nad veritsema ja muutuvad põletikuliseks, põhjustades valulikke aistinguid. On nakkusoht.
Ravi seisneb kondüloomide kirurgilises eemaldamises ja viirusevastase ravi kuuris. Patsientidele määratakse ka ravimeid immuunsüsteemi tugevdamiseks.
Emakakaela düsplaasia
Eelvähiline ehk vahepealne seisund terve emakakaela ja selle pahaloomulise kasvaja vahel on emakakaela intraepiteliaalne neoplaasia (CIN) ehk düsplaasia. WHO andmetel kannatab selle patoloogia all üle maailma üle 40 miljoni naise. Samal ajal on ¾ patsientidest haiguse esimene staadium ja ülejäänud diagnoositakse kaugelearenenud staadiumis.
99% juhtudest on emakakaela düsplaasia põhjustatud HPV-st. Viiruse 16. ja 18. tüüp on selle haiguse suhtes väga onkogeensed; neid avastatakse 70%-l patsientidest. Ülejäänud 30%-l progresseeruvad vähem onkogeensed tüved: 31, 35, 39, 45, 51, 58. Teatud tegurite mõjul viivad need eelvähilise seisundi tekkeni.
Haiguse arengu ja HPV aktiveerimise peamised põhjused on:
- Hormonaalsete või emakasisese rasestumisvastaste vahendite pikaajaline kasutamine (rohkem kui 5 aastat).
- Suur hulk sünnitusi ja aborte.
- Avitaminoos.
- Immuunpuudulikkuse seisundid.
- Geneetiline eelsoodumus.
- Varajane seksuaalne aktiivsus.
- Seksuaalpartnerite sagedane vahetus.
- Halvad harjumused.
CIN-i eripäraks on see, et see võib pikka aega kulgeda täiesti asümptomaatiliselt. Düsplaasia avaldub tupe või emakakaela põletikuliste protsesside ajal. Sellisel juhul tekivad patoloogiale iseloomulikud sümptomid:
- Ebanormaalse värvuse ja konsistentsiga tupest väljumine.
- Sügelus ja põletustunne.
- Kontaktverejooks, mis tekib seksuaalvahekorra ajal ja hügieeniliste tampoonide kasutamisel.
- Valu alakõhus.
Kõige sagedamini diagnoositakse düsplaasiat 30–35-aastastel naistel. Haiguse arenemine vähieelseks ja vähiliseks seisundiks võtab aega, tavaliselt mitu aastat. Haigus diagnoositakse sageli ebatüüpilise eritise ja valu ilmnemisel, samuti rutiinse günekoloogilise läbivaatuse käigus. Diagnoosi kinnitamiseks tehakse patsiendile ulatuslik kolposkoopia, uuritakse emakakaela plekid ja kraapimised. Kohustuslik on kahjustatud kudede biopsia koos järgneva histoloogilise uuringuga.
Papillomatoosist põhjustatud emakakaela düsplaasia ravis osalevad samaaegselt mitu spetsialisti: günekoloog-endokrinoloog, onkogünekoloog ja immunoloog. Teraapia seisneb emakakaela kahjustatud piirkonna eemaldamises ja HPV pärssimises. Varajase diagnoosi korral on haiguse prognoos soodne, kuna täieliku taastumise tõenäosus on 90%. Edasijõudnud staadiumite ravis on oht retsidiiviks. 40% naistest seisavad silmitsi korduva düsplaasiaga.
Inimese papilloomiviiruse kandjad
Meditsiinistatistika näitab, et umbes 70% planeedi elanikkonnast on papilloomiviiruse kandjad.
- See infektsioon viib naha erinevate lokalisatsioonide ja kujudega kasvajate ilmnemiseni.
- Papilloomid kasvavad mitte ainult nahal, vaid ka limaskestadel.
- Viirus on mitmekesine, tüvesid on üle 120. Mõned neist on täiesti ohutud, teised aga võivad põhjustada pahaloomulisi protsesse.
- Suurimat ohtu kujutavad endast HPV genotüübid, millel on kõrge onkogeenne risk.
Nakkus on naiste seas laialt levinud. Tänapäeval on HPV naiste suguelundite viirusnakkuste seas teisel kohal, jäädes alla vaid genitaalherpesele. Nakatumine toimub kontakti teel. Viirus kandub edasi nakatunud inimese limaskestade või naha kaudu. Samuti on viiruse kandjaid, kes on selle pärilikult, st nakatunud emalt saanud.
Nakkus võib organismis pikka aega püsida allasurutud olekus. Immuunsüsteemi vähenemine viib selle aktiveerumiseni. Nakatunud rakud hakkavad aktiivselt kasvama, mõjutades terveid kudesid ja põhjustades paljude uute papilloomide ilmnemist.

