Artikli meditsiiniline ekspert
Uued väljaanded
Kraniotoomia
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
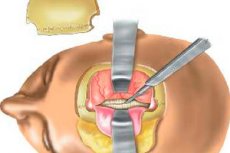
Kraniotoomia on neurokirurgiline sekkumine, mida on meditsiinis kasutatud iidsetest aegadest. Tänapäeval hõlmab operatsioon mikrokirurgiliste instrumentide, spetsiaalse mikroskoobi ja elektriseadmete kasutamist, mistõttu on kraniotoomia tehnoloogilised võimalused märkimisväärselt suurenenud. Põhjaliku teabe saamine anatoomia, erinevate kahjustuste patogeneesi, konkreetsete instrumentide kasutamise võimaluste, tehnika ja kolju avamise peamiste etappide kohta on viinud tüsistuste riski olulise vähenemiseni. [ 1 ]
Mõiste "kraniotoomia" tähendab kreeka keeles sõna-sõnalt "kolju sisselõiget". See on neurokirurgiline operatsioon, mille käigus kirurg teeb koljuluusse teatud kohta augu, et tagada juurdepääs ajule, ajumembraanidele, veresoontele, kasvajatele jne. Lisaks aitab see protseduur vähendada koljusisese rõhu progresseerumist, ennetades seeläbi tüsistuste teket, aju struktuuri nihkumist ja sellega seotud surmajuhtumeid. [ 2 ]
Menetluse tähised
Kraniotoomia kirurgia hõlmab koljuluu segmendi eemaldamist, et võimaldada juurdepääsu ajule ja edasist luukoe asendamist. Sekkumist kasutatakse neurokirurgias sageli aneurüsmide ja kasvajaliste ajusiseste protsesside korral.
Operatsioon on näidustatud healoomuliste või pahaloomuliste ajukasvajate korral. Pahaloomuliste kasvajate korral saab kraniotoomia käigus võtta biopsiaid ja eemaldada osa või kogu kasvajast.
Sekkumine toimub ajuveresoonkonna haiguste (aneurüsmid või arteriovenoossed väärarengud), kraniotserebraalse trauma (luumurrud ja hematoomid), intratserebraalse infektsiooni (abstsessid jne), neuroloogiliste patoloogiate, sealhulgas raske epilepsia korral.
Kraniotoomia on näidustatud primaarsete kasvajate korral: [ 3 ]
- Healoomuline ( meningioom );
- Pahaloomuline ( glioom ). [ 4 ]
Kirurgiline sekkumine on võimalik germinoomide ja lümfoomide, aju metastaaside korral.
Üldiselt eristavad spetsialistid selliseid sekkumise näidustusi:
- Healoomulise või pahaloomulise massi eemaldamine, mis avaldab survet ajule, mis põhjustab peavalu, teadvushäireid, orientatsioonihäireid ruumis;
- Vaskulaarsete defektide parandamine; [ 5 ]
- Koljuluumurru, ajuverejooksu parandamine;
- Intratserebraalse nakkusprotsessi ravi;
- Neuroloogiliste patoloogiate, raske epilepsia ravi;
- Koljuluu anomaaliate või moonutuste korrigeerimine lastel.
Kraniotoomia aitab enamikul juhtudel patoloogia sümptomeid leevendada. Siiski on oluline mõista, et sekkumine hõlmab kolju avamist ja aju paljastamist, mis on tehniliselt keeruline neurokirurgiline manipulatsioon.
Ettevalmistus
Nagu iga teine operatsioon, nõuab kraniotoomia eelnevat diagnoosimist mitmel tasandil. [ 6 ] Patsientidele määratakse:
- Elektrokardiograafia või muu südamediagnostika (sõltuvalt näidustustest ja patsiendi vanusest);
- Kopsude röntgenülesvõtted (fluoroskoopia või ülevaade);
- Kolju kompuutertomograafia;
- Magnetresonantstomograafia või funktsionaalne MRI;
- Kontrastaine abil aju angiograafia;
- Positronemissioontomograafia või positronemissioon-kompuutertomograafia (metastaaside korral); [ 7 ]
- KT angiograafia.
Kirurg uurib hoolikalt patsiendi haiguslugu, varasemaid haigusi ja päriliku eelsoodumuse olemasolu. Kohustuslik on pidada arvestust ravis kasutatavate ravimite üle, mis võimaldab anestesioloogil õigesti määrata anesteesia olemust ja annust. [ 8 ], [ 9 ]
Umbes 8 tundi enne sekkumist ei tohiks süüa ega isegi juua vedelikke, sealhulgas vett. Soovitav on hoiduda suitsetamisest.
Vahetult enne operatsiooni tuleks ehted, proteesid, läätsed jne eemaldada.
Kui patsient on võtnud mingeid ravimeid, on vaja sellest arstile teatada. Vere hüübimisprotsesse mõjutavad ravimid tuleb lõpetada hiljemalt 7 päeva enne eeldatavat kraniotoomia kuupäeva.
Kraniotoomia planeerimisel saab üksikute punktide selgitamiseks määrata täiendavaid uuringuid igal üksikjuhul eraldi. [ 10 ]
Kraniotoomia instrumendid
Kraniotoomia tegemiseks on vaja spetsiaalset varustust.
Operatsioonilaud peaks tagama opereeritava patsiendi stabiilse asendi. Peab olema automatiseeritud mehhanism, mis on võimeline muutma laua ja selle üksikute osade asendit vastavalt operatsiooninõuetele, et tagada mugav ligipääs konkreetsele patsiendile.
Patsiendi pea tuleb jäigalt kinnitada – nt Mayfieldi kolmepunktilise traksidega. Neurokirurgilised instrumendid peavad olema mugavad, sobivad kasutamiseks kitsastes ruumides ja samal ajal funktsionaalselt lihtsad.
Enamasti kasutatakse selliseid tööriistakomplekte:
- Levinumad neurokirurgilised instrumendid:
- Nüriotsaline sirge bipolaarne;
- Aspiraatorid;
- Klambrite komplekt ülekattega;
- Novokaiin või lidokaiin koos adrenaliiniga süstlas;
- Kõhukelme skalpell;
- Pintsetid;
- Jantzeni haava laiendaja;
- Käärid;
- Tõmbur.
- Kraniotoomia instrumendid:
- Pöördlõikurid; [ 11 ]
- Raspator;
- Folkmani lusikas;
- Polenovi teejuht Jiggly Olivecrowni saega;
- Luulõikurid ja Kerrisoni lõikurid;
- Skalpell;
- Käärid kõvakesta lahkamiseks.
Vajalikuks võib osutuda ka perforaator, dura-kaitsega kraniotoom, kiirkäepide ja teemantfrees.
Tehnika kraniotoomia
Enne kraniotoomiat raseeritakse patsiendi karvad kavandatud sekkumise piirkonnast maha. Nahka töödeldakse antiseptilise lahusega.
Patsiendi pea fikseerimine operatsioonilaual on sekkumise edukuse seisukohalt oluline hetk. Pea tuleks tõsta ja pöörata kere suhtes, vältides kaela liigset painutamist ja sellega kaasnevat venoosse vereringe häiret ning koljusisese rõhu tõusu.
Kraniotoomia järgnevad etapid hõlmavad kirurgilise välja ettevalmistamist vastavalt teadaolevatele asepsise ja antisepsise reeglitele. Enamiku selliste operatsioonide puhul kasutatakse üldnarkoosi.
Sisselõikejoone teostus sõltub luuklapi asukohast ja konfiguratsioonist ning opereeritud piirkonna veresoonte ja närvivõrgu iseärasustest. Klapi alus on suunatud koljupõhja poole, peamiste toitmisanumate poole, mis aitab vältida pehmete kudede isheemiat ja nekroosi.
Enne sisselõike tegemist võib neurokirurg teha pehmete kudede hüdropreparatsiooni, et peatada verejooks ja parandada naha aponeurootilise segmendi liikuvust. Selleks on edukalt kasutatud novokaiini infiltratsiooni mööda sisselõike piiri. Kui vastunäidustusi ei ole, võib arteriaalsete veresoonte spasmimiseks ja novokaiini toime pikendamiseks soovitada adrenaliini kasutamist.
Verejooksu peatamiseks kasutatakse spetsiaalseid nahaklambreid, mis haaravad nii veresooni kui ka naha-aponeurootilise segmendi. Emissiooniveresooned blokeeritakse vaha või Lueri lõikuritega, pigistades välist ja sisemist luuplaati ning pigistades trabekulaid.
Luuline luuümbrise fragment eraldatakse luuümbrise kaarekujulise lõikamise teel skalpelliga, jättes äärest keskpunktini 10 mm sügavuse sisselõike. Luuümbris kooritakse sisselõikest lõikuri läbimõõdule vastava kaugusele.
Tänapäeval on kraniotoomia klassikaline variant vaba luulapi moodustamine kraniotoomiga ühe lõikeava põhjal. Dura mater avatakse ristikujulise või hobuserauakujulise sisselõike tegemisega. Enne avamist koaguleeritakse veresooned, kuna kortsus kõveral kujul on dura mater palju raskem õmmelda. Edasine sekkumine toimub sõltuvalt selle kavandatud fookusest. [ 12 ]
Operatsiooni lõpus suletakse haav kihiti kolmerealise õmblusega. Olenevalt olukorrast kasutatakse subduraalset, epiduraalset või subgaleaalset passiivset drenaaži. Õmblused eemaldatakse 8-10 päeval.
Kraniotoomia keskmine kestus on 2,5–3 tundi, olenevalt operatsiooni ulatusest ja keerukusest. Mõnikord võib vaja minna rohkem kui 4 tundi.
Kraniotoomiaid on teada mitut tüüpi:
- Dekompressiivne kraniotoomia (kombineerituna koljusisese hemorraagia eemaldamisega koljusisese rõhu stabiliseerimiseks ja kontrollimiseks – nt kraniotserebraalse trauma korral). [ 13 ], [ 14 ]
- Resektsioonikraniotoomia (hõlmab luukoe osalist resektsiooni).
- Luuplastiline kraniotoomia (hõlmab eelnevalt eemaldatud luu, duraal-luu-periostaalse või naha-lihase-luu-periostaalse klapi asetamist selle algsele kohale).
- Stereotaktiline kraniotoomia (teostatakse magnetresonantsi või arvutitomograafia kontrolli all).
- Endoskoopiline kraniotoomia (millega kaasneb endoskoopilise seadme, valguse ja kaamera sisestamine läbi luuava).
- „Keyhole” (vähese kahjustusega protseduur, mille käigus tehakse kõrva taha väikese augu – kasutatakse peamiselt neoplasmide eemaldamiseks).
- Kraniotoomia "ärkvelolekus" (üldanesteesia asemel kasutatakse sedatsiooni ja lokaalanesteesiat). [ 15 ]
- Suboktsipitaalne kraniotoomia (teostatakse aju suure (tserebellopontiini) tsisterni piirkonnas).
- Supraorbitaalne (nn "kulmu kraniotoomia" kasutatakse eesaju neoplasmide eemaldamiseks).
- Pterionaalne ehk frontaalne temporaalne kraniotoomia (hõlmab sisselõike tegemist temporaalsesse piirkonda piki karvakasvu joont – täpsemalt tiivakujulises koljuosas). [ 16 ], [ 17 ], [ 18 ]
- Orbitosügomaatiline kraniotoomia (sobib aneurüsmide ja keerukate neoplasmide eemaldamiseks, teostatakse mööda orbitaaljoone kõverat).
- Tagumise lohu kraniotoomia (hõlmab sisselõike tegemist kolju põhjas).
- Translabürintine kraniotoomia (millega kaasneb mastoidprotsessi ja poolringikujuliste kanalite osaline eemaldamine).
- Bifrontaalne kraniotoomia (kasutatakse aju esiosas asuvate tahkete kasvajate eemaldamiseks).
Sõltuvalt sekkumise fookusest ja patoloogia iseärasustest valib neurokirurg konkreetse juhtumi jaoks optimaalse kirurgilise juurdepääsu. Eelkõige võib kasutada Kozyrevi kraniotoomiat. Operatsiooni käigus eraldatakse osa kolju luust (nn luulapp) ülejäänud koljust, et pääseda ligi visualiseerimiseks suletud struktuuridele (dura mater, aju, närvid, veresooned jne). Kraniotoomia ja kraniektoomia hõlmavad eespool kirjeldatud spetsiaalsete instrumentide kasutamist. Pärast sekkumist asendab kirurg luulapi sobivate titaanplaatidega, kinnitades need kruvidega luu ümbritseva osa külge. Kui luusegment eemaldatakse, kuid seda kohe ei asendata, nimetatakse seda protseduuri trepanatsiooniks. Seda tehakse siis, kui on suurenenud ajuödeemi oht või kui üheetapiline luulapi asendamine ei ole võimalik.
Seega on kraniotoomia ja trepanatsiooni terminite ainus erinevus selles, kas tekkinud luudefekt asendatakse kohe või teatud aja möödudes. Mõlemal juhul teeb kirurg koljuluusse augu, et pääseda otse ajukoele.
Sekkumised võivad olla erineva suuruse ja keerukusega. Väikesi, umbes 19 mm läbimõõduga kraniotoomiaid nimetatakse "burrideks" ja 25 mm või suuremaid avasid nimetatakse "võtmeaukudeks". Seda tüüpi ligipääse kasutatakse minimaalselt invasiivsete protseduuride jaoks, näiteks:
- Aju vatsakese šunteerimiseks, et vesipea korral vedelikku ära juhtida;
- Sügava aju stimulaatori paigutamiseks, endoskoopia;
- Koljusisese rõhu näitude jälgimiseks; [ 19 ]
- Punktsioonibiopsia, hematoomi aspiratsiooni jaoks.
Kompleksne kraniotoomia tehakse raskete patoloogiatega patsientidele:
- Ajukasvajatega;
- Subduraalsed või epiduraalsed hematoomid, hemorraagiad;
- Abstsessid;
- Vaskulaarsete aneurüsmidega;
- Epilepsia, kõvakesta kahjustus. [ 20 ]
Kraniotoomiat kasutatakse ka kolmiknärvilõpme mikrovaskulaarseks dekompressiooniks neuralgiaga patsientidel.
Loote kraniotoomia
Eraldi tuleks mainida nn loote hävitavaid operatsioone - sünnitusabi sekkumisi, mis hõlmavad loote hävitamist ja selle edasist eemaldamist läbi sünnikanali. Selliseid manipulatsioone tehakse juhul, kui ema elu on ohus, peamiselt siis, kui loode on juba surnud, et tagada selle eemaldamise võimalus ja naise elu päästmine olukorras, kus mingil põhjusel ei ole võimalik kasutada muid sünnitusabi tehnikaid.
Sellisel juhul hõlmab kraniotoomia loote aju hävitamist ja eemaldamist läbi selle koljukarpi tehtud augu, mis võimaldab pea suurust vähendada ekstserebratsiooni või kranioklaasia abil.
Sellise sekkumise jaoks kasutatakse kephalotribe - kirurgilist instrumenti, mis on tugevad tangid, millega arst haarab perforeeritud pea, et seejärel loode loote hävitava operatsiooni käigus eemaldada.
Selle sekkumise näidustused võivad olla järgmised:
- Loote hüdrotsefaalia;
- Frontaalne, anterofatsiaalne esitlus;
- Emaka rebenemise oht;
- Sünnituskanali pehmete kudede pigistamine;
- Sünnitava naise raske seisund, äge vajadus viivitamatu sünnituse järele.
Valdaval enamusel juhtudel tehakse operatsioon loote surma või defektide ja patoloogiate korral, mis muudavad lapse edasise eksistentsi võimatuks.
Protseduuri vastunäidustused
Vanus ja enamik kroonilisi haigusi ei ole enamasti kraniotoomia vastunäidustuseks. Oskuslikud kirurgid opereerivad peaaegu igas vanuses patsiente.
Kirurgia võib olla vastunäidustatud nakkus-põletikuliste protsesside ägedas perioodis, üldiselt raske dekompenseeritud seisundi korral. Sellistel juhtudel määratakse manipuleerimise võimalus individuaalselt, iga konkreetse olukorra jaoks eraldi.
Pärast sobiva ravi manustamist võib olla näidustatud kraniotoomia.
Tüsistused pärast protseduuri
Enne kraniotoomia planeerimist räägitakse patsiendile ja tema lähedastele selle keerulise neurokirurgilise operatsiooni võimalikest tüsistustest.
Riskide minimeerimiseks on oluline opereerivale arstile ja anestesioloogile eelnevalt kogu anamneesiinfo edastada. Ainult vastastikuse usalduse alusel saab eelseisva sekkumise kõiki aspekte optimaalselt määratleda ja kohandada.
Kraniotoomia kirurgilisteks tüsistusteks peetakse: [ 21 ]
- Haavainfektsioon;
- Verejooks;
- Aju turse;
- Lähedalasuvate veresoonte ja kudede terviklikkuse rikkumine;
- Krambid.
Statistiliste andmete kohaselt on protseduurijärgsed rasked tagajärjed suhteliselt haruldased – mitte rohkem kui 4% juhtudest. Nende hulka kuuluvad osaline või täielik halvatus, amneesia, kõne- või kognitiivsete võimete kaotus. Surmaga lõppenud tulemusi on kirjeldatud mitte rohkem kui 2% juhtudest.
Riskide minimeerimiseks saavad paljud patsiendid enne või pärast operatsiooni teatud ravimeetodeid – näiteks ajukoes vedeliku kogunemise vähendamiseks. Võimalike kõrvaltoimete hulka kuuluvad:
- Unisus või unetus;
- Söögiisu muutus;
- Lihaste nõrkus;
- Kaalutõus;
- Seedehäired;
- Ärrituvus, meeleolumuutused.
Krambihoogude sündroomi ilmnemisel võib patsienti ravida krambivastaste ravimitega.
Vahetult pärast kraniotoomiat võivad näol ja silmade ümbruses tekkida turse ja verevalumid. Enamasti kaovad need nähud iseenesest mõne päeva jooksul.
Ei saa välistada valu, mis võib kesta paar päeva pärast sekkumist [ 22 ] ja mida saab leevendada valuvaigistite võtmisega. Samuti on võimalik iiveldus, mis mõnikord ulatub oksendamiseni.
Kraniotoomia kõige levinumad tagajärjed: [ 23 ]
- Nähtavad armid;
- Näonärvi kahjustus;
- Krambid;
- Nõrkus teatud lihasrühmades;
- Väikese depressiooni moodustumine sekkumispiirkonnas;
- Paranasaalsete siinuste kahjustus;
- Kõnehäired, mäluprobleemid;
- Vestibulaarsed häired;
- Vererõhu ebastabiilsus;
- Keha reaktsioon anesteesiale.
Suhteliselt haruldaste tüsistuste hulka kuuluvad insuldid, verehüüvete teke, kopsupõletik, kooma ja halvatus, nakkusprotsesside kinnitumine ja ajuturse. [ 24 ], [ 25 ]
Hoolitsege pärast protseduuri
Kraniotoomia on tõsine kirurgiline sekkumine ajupiirkonda ja nõuab seetõttu keerulisi ja pikki rehabilitatsioonimeetmeid. Esmane rehabilitatsiooniperiood kestab mitu päeva ja sõltub kasutatavast anesteesia tüübist. Operatsioonijärgsel perioodil peab patsient jääma meditsiiniasutusesse spetsialistide pideva järelevalve alla. Ebastabiilsuse või tüsistuste korral võib patsienti intensiivravi osakonnas hoida mitu päeva.
Patsient kirjutatakse koju umbes 1-1,5 nädala pärast, olenevalt individuaalsest sooritusvõimest ja keha taastumise kiirusest.
Kaks kuud pärast kraniotoomiat tuleks vältida sõidukite juhtimist ja keerukate mehhanismidega töötamist. Normaalse elu juurde naasmine on võimalik alles pärast pearingluse ja peavalu kadumist ning keha funktsionaalsete võimete taastumist.
On hädavajalik pöörduda arsti poole, kui:
- Vestibulaarsed, koordinatsiooni- ja lihasjõuhäired;
- Vaimne seisund on muutunud (mälu ja mõtlemisprotsessid on halvenenud, reaktsioonid on nõrgenenud);
- Valu, punetus, verejooks või muu eritis kirurgilise sisselõike piirkonnast;
- Mul on pidev peavalu;
- Arenenud tortikollis (kaela lihasluukonna häire);
- Nägemine on halvenenud (ähmane nägemine, "kärbsed", kahekordsed pildid jne);
- Krambid, teadvusehäired;
- Tuimus, kipitus, terav nõrkus näos, jäsemetes;
- Nakkushaiguse sümptomid (palavik, külmavärinad, nõrkus jne);
- Iiveldus ja oksendamine, mis ei kao pärast ettenähtud ravimi võtmist 2 või enam päeva;
- Esineb valu, mida ei leevenda ettenähtud valuvaigistite võtmine;
- Valu rinnus, õhupuudus, köha;
- Probleemid kuseteede ja väljaheidete kontrollimisega;
- Alajäsemete tromboosi tunnused (turse, valu, palavik, jalgade hüpereemia).
Iseloomustused
Valdaval enamikul juhtudel tagab kraniotoomia patsiendi seisundi püsiva paranemise, olenevalt patoloogiast ja operatsiooni põhjusest. Kirurgiline tehnika on keeruline, kuid tulemused vastavad peaaegu alati ootustele. Kui protseduur viidi läbi neoplasmi tõttu, mis põhjustas tugevaid ja püsivaid peavalusid, kaovad need tavaliselt pärast operatsiooni.
Jäsemete nõrkuse või halvatuse korral, mis on tingitud aju kokkusurumisest neoplasma poolt, paraneb patsiendi seisund tavaliselt.
Kui kasvajaprotsess tungib ajukoesse, on prognoos vähem optimistlik.
Kraniotoomia aitab sageli epilepsiahooge kõrvaldada, kuid on oluline teada, et mõnel juhul seda ei juhtu või olukord halveneb.
Ainult kirurgia või koos kiiritusraviga saab kontrollida või ravida mitut tüüpi neoplasmasid, sealhulgas astrotsütoome, ependümoome, ganglioglioome, meningioome ja kraniofarüngioome. Invasiivsed kasvajad – eriti anaplastilised astrotsütoomid ja glioblastoomid – ei ole sageli ravitavad. Paljudel juhtudel on aga võimalik esmalt kirurgiliselt vähendada neoplasmi suurust ja seejärel seda kiiritus- ja keemiaravi abil neutraliseerida. Kui kogu kasvajaprotsessi ei ole võimalik eemaldada, on sageli võimalik patsiendi heaolu parandada ja tema eluiga pikendada.
Kraniotoomia võimaldab healoomuliste ajukasvajate edukat eemaldamist ilma hilisema retsidiivita.
Allikad
- González-Darder JM. [kraniotoomia ajalugu]. Neurotsirugia (Astur). 2016 september-oktoober;27(5):245-57.
- Subbarao BS, Fernández-de Thomas RJ, Eapen BC. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): 1. august 2022. Peavalu pärast kraniotoomiat.
- Bhaskar IP, Zaw NN, Zheng M, Lee GY. Luulapi säilitamine pärast kraniektoomiat: ülevaade Austraalia suuremate neurokirurgia keskuste praktikatest. ANZ J Surg. Märts 2011;81(3):137-41.
- Schizodimos T, Soulountsi V, Iasonidou C, Kapravelos N. Ülevaade koljusisese hüpertensiooni ravist intensiivravi osakonnas. J Anesth. 2020 okt;34(5):741-757.
- Sahuquillo J, Dennis JA. Dekompressiivne kraniektoomia kõrge koljusisese rõhu raviks suletud traumaatilise ajukahjustuse korral. Cochrane Database Syst Rev. 2019, 31. detsember;12(12):CD003983.
- Alkhaibary A, Alharbi A, Alnefaie N, Oqalaa Almubarak A, Aloraidi A, Khairy S. Kranioplastika: põhjalik ülevaade ajaloost, materjalidest, kirurgilistest aspektidest ja tüsistustest. World Neurosurg. Juuli 2020;139:445-452.
- Buchfelder M. Trefineerimisest kohandatud resektsioonini: neurokirurgia Saksamaal enne Teist maailmasõda. Neurosurgery. Märts 2005;56(3):605-13; arutelu 605-13.
- Andrushko VA, Verano JW. Eelajalooline trepanatsioon Peruus Cuzco piirkonnas: vaade iidsele Andide tavale. Olen J Phys Anthropol. 2008 september;137(1):4-13.
- Enchev Y. Neuronavigatsioon: geneoloogia, reaalsus ja väljavaated. Neurosurg Focus. 2009 sept;27(3):E11.
- Hobert L, Binello E. Trepanatsioon Vana-Hiinas. Maailma neurosurg. 2017 mai;101:451-456.
- Rao D, Le RT, Fiester P, Patel J, Rahmathulla G. An Illustrative Review of Common Modern Craniotomys. J Clin Imaging Sci. 2020;10:81.
- Sperati G. Kraniotoomia läbi aegade. Acta Otorhinolaryngol Ital. 2007 juuni;27(3):151-6.
- Yasargil MG, Antic J, Laciga R, Jain KK, Hodosh RM, Smith RD. Mikrokirurgiline pterionaalne lähenemine basilaarse bifurkatsiooni aneurüsmidele. Surg Neurol. 1976. aasta august;6(2):83-91.
- Yaşargil MG, Reichman MV, Kubik S. Näonärvi frontotemporaalse haru säilitamine interfastsiaalse oimusala klapi abil pteriaalse kraniotoomia jaoks. Tehniline artikkel. J Neurosurg. 1987 sept;67(3):463-6.
- Hendricks BK, Cohen-Gadol AA. Laiendatud väliskesta kraniotoomia: kaasaegne ja tasakaalustatud lähenemine. Oper Neurosurg (Hagerstown). 1. veebruar 2020;18(2):225-231.
- Choque-Velasquez J, Hernesniemi J. Ühe auguga kraniotoomia: lateraalne supraorbitaalne lähenemine Helsingi neurokirurgias. Surg Neurol Int. 2018;9:156.
- Choque-Velasquez J, Hernesniemi J. Ühe auguga kraniotoomia: subtemporaalne lähenemine Helsingi neurokirurgias. Surg Neurol Int. 2018;9:164.
- Zieliński G, Sajjad EA, Robak Ł, Koziarski A. Subtemporaalne lähenemine retrohiasmaatiliste kraniofarüngioomide täielikuks resektsiooniks: meie kogemused 30 juhtumiga. World Neurosurg. Jaanuar 2018;109:e265-e273.
- Zhou C, Evins AI, Boschi A, Tang Y, Li S, Przepiorka L, Sadhwani S, Stieg PE, Xu T, Bernardo A. Retrosigmoid kraniotoomiate esialgse burr hole site operatsioonieelne tuvastamine: õpetus ja tehniline märkus. Int J Med Robot. 2019 juuni;15(3):e1987.
- Stachniak JB, Layon AJ, Day AL, Gallagher TJ. Kraniotoomia intrakraniaalse aneurüsmi ja subarahnoidaalse hemorraagia korral. Kas vanus mõjutab ravikuuri, maksumust või tulemust? Stroke. 1996 veebr;27(2):276-81.
- Legnani FG, Saladino A, Casali C, Vetrano IG, Varisco M, Mattei L, Prada F, Perin A, Mangraviti A, Solero CL, DiMeco F. Kraniotoomia vs kraniektoomia tagumise lohu kasvajate korral: prospektiivne uuring operatsioonijärgsete tüsistuste hindamiseks. Kraniotoomia vs kraniektoomia tagumise lohu kasvajate korral: prospektiivne uuring operatsioonijärgsete tüsistuste hindamiseks. Acta Neurochir (Wien). Detsember 2013;155(12):2281-6.
- Hamasaki T, Morioka M, Nakamura H, Yano S, Hirai T, Kuratsu J. Kolmemõõtmeline kompuutertomograafiline protseduur retrosigmoidaalse kraniotoomia planeerimiseks. Neurosurgery. 2009 mai;64(5 Suppl 2):241-5; arutelu 245-6.
- Broggi G, Broggi M, Ferroli P, Franzini A. Kolmiknärvi mikrovaskulaarse dekompressiooni kirurgiline tehnika. Acta Neurochir (Wien). 2012 juuni;154(6):1089-95.
- Alvis-Miranda H, Castellar-Leones SM, Moscote-Salazar LR. Dekompressiivne kraniektoomia ja traumaatiline ajukahjustus: ülevaade. Bull Emerg Trauma. 2013 apr;1(2):60-8.
- Dreval, Baskov, Antonov: Neurokirurgia. Arstide käsiraamat. Kahes köites. 1. köide, kirjastaja: GEOTAR-Media, 2013.

