Artikli meditsiiniline ekspert
Uued väljaanded
Röntgenülesvõte küünarliigesest
Viimati vaadatud: 03.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
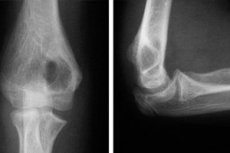
Radiograafia on diagnostiline protseduur, millel on kindel kogemus, mis ulatub üle 120 aasta. Kuid hoolimata uute kaasaegsete haiguste diagnoosimise meetodite väljatöötamisest pole see tänaseni oma olulisust kaotanud. Röntgeniseadmed on saadaval peaaegu kõigis kliinikutes, uuringuprotseduur on lihtne teostada ja informatiivse sisu poolest ei jää see palju alla teistele meetoditele. Kui arst kahtlustab liigesepatoloogiat, on röntgen kõige põhilisem meetod probleemi diagnoosimiseks. Üks populaarsemaid diagnostilisi protseduure traumatoloogias on küünarliigese röntgenülesvõte, mis on luuliiges, mis võib kahjustuda mitte ainult vigastuste, vaid ka mõnede kehas toimuvate patoloogiliste protsesside tagajärjel.
Menetluse tähised
Radiograafia on sisemiste vigastuste diagnoosimise meetod, mida kasutatakse juhtudel, kui arstil on raskusi väliste tunnuste põhjal diagnoosi panemisega või kudede kahjustuse mõningate detailide selgitamiseks. Röntgenikiirgus võimaldab näha läbi keha, et avastada patoloogilisi muutusi lihastes, luudes, kõhredes jne, mis on inimsilma eest varjatud.
Küünarliigese röntgenülesvõte, nagu ka teised röntgenikiirgust (ioniseerivat kiirgust) kasutavad uuringumeetodid, ei ole täiesti ohutu protseduur, mis võib põhjustada kiirituspõletusi ja rakkude mutatsiooni ning suurendada kasvaja tekke riski. Röntgenikiirguse ohtlikkus sõltub aga kiiritusprotseduuride kestusest ja sagedusest. On selge, et sellist diagnostilist meetodit nagu röntgen ei saa kasutada pelgalt uudishimust. Arstil peavad olema mõjuvad põhjused inimese uuringutele suunamiseks.
Küünarliigese patoloogiate puhul on järgmised kaalukad põhjused:
- seletamatu valu selles piirkonnas ilma väliste kahjustusteta,
- pehmete kudede turse küünarnuki piirkonnas,
- kudede värvi muutus (punetus, sinakas toon),
- lokaalne temperatuuri tõus,
- kaebused küünarnuki piiratud liikumise kohta käel,
- küünarnukivigastused, millega kaasneb valu, kudede punetus ja turse, nii pehmete kudede terviklikkuse rikkumisega kui ka ilma nähtavate kahjustusteta.
Mis puutub traumaatilisse vigastusse, siis röntgenpildi abil saab välistada või kinnitada luumurde ja nihestusi, mis raskendavad ravi.
Olgu öeldud, et röntgenülesvõtteid ei määra mitte ainult traumatoloogid õlavarre-, küünar- või kodarluumurru kahtluse või küünarnuki piirkonnas küünarnuki luude nihestuse korral. Kui vigastust ei olnud, kuid tuvastatakse kahtlased muutused pehmete kudede värvuses ja struktuuris, ilmneb küünarnukivalu, mis piirab käte liikumist, pöördume kõigepealt terapeudi poole ja tema otsustab, kas saata inimene röntgenisse või pakkuda ortopeedi konsultatsiooni. Kõik need arstid saavad anda saatekirja küünarliigese röntgenisse, kui see on diagnoosi selgitamiseks vajalik.
Ettevalmistus
Röntgenuuring on üks lihtsamaid diagnostikameetodeid, kasvõi juba seetõttu, et see ei vaja praktiliselt mingit ettevalmistust protseduuriks. Ainus, mida arst palub, on õla all oleva käe vabastamine riietest, ehetest ja kelladest. Dieedi- ega ravimipiiranguid ei ole vaja.
 [ 3 ]
[ 3 ]
Tehnika Röntgenülesvõte küünarnukist.
Küünarliigese röntgenülesvõtet tehakse tavaliselt istuvas asendis, kuid vajadusel saab diagnostikat teha ka lamavas asendis (näiteks kui inimene on teadvuseta) või seistes. Patsient istub toolil, mis on liigutatud röntgeniaparaadi spetsiaalse laua juurde, külili selle suhtes. Uuritav jäse asetatakse lauale arsti näidatud asendisse. Laua serv peaks olema veidi kaenlaaluste tasemest kõrgemal.
Selleks, et pilt oleks selge, peab jäseme uuringu ajal liikumatult püsima. Kui patsiendil on raskusi käe paigalhoidmisega, fikseeritakse jäse mõlemalt poolt spetsiaalsete liiva või muu raske materjaliga täidetud kottidega.
Standardite kohaselt tuleks liigesröntgenograafia teha kahes projektsioonis. Otseprojektsioonis uuringuks on vaja käsivart maksimaalselt sirgendada ja asetada lauale nii, et peopesa oleks ülespoole. Küünarnuki juures olev käsi peaks olema veidi tõstetud.
Külgprojektsiooni puhul painutatakse käsivart küünarnukist täisnurga all ja asetatakse käeseljaga ülespoole. Patsient peaks istuma sellisel kõrgusel, et õlg ja küünarvars oleksid samal tasapinnal.
Mõnel juhul on vaja uuringut teha ka teises projektsioonis - aksiaalses, kui õlavarreluu tagumine osa ja küünarnukk on selgelt nähtavad. Uuringu läbiviimiseks peab käsi olema küünarnukist võimalikult täielikult painutatud. Laual toetub käsivars õlavarreluule.
Kõigil juhtudel asetatakse röntgenikiirte kassett küünarnuki alla. Rindkere ja keha kaitsmiseks palutakse patsientidel kanda spetsiaalset röntgenikiirgust mitteläbilaskvast materjalist põlle.
Sõltuvalt kasutatavast seadmest (film või digitaalne) saab uuringu tulemusi spetsiaalsel filmil, mis vajab eelnevat ilmutamist spetsiaalselt varustatud ruumis, või digitaalsel andmekandjal, millelt saab pildi paberile printida või arvutimonitoril vaadata.
Digitaalne radiograafia, mis ilmus palju hiljem kui filmiradiograafia, on muutumas üha populaarsemaks, kuna see võimaldab teil monitoril pilti suurendada, selle üksikuid elemente suumida ja kahjustusi uurida. Ja pilti saab kettale pikka aega moonutusteta salvestada. Võib-olla on seda tulevikus vaja võrdlemiseks uute vigastuste korral või ravi efektiivsuse hindamiseks. Selliseid pilte saab arhiveerida ja pikka aega eriarsti arvutis säilitada.
Protseduuri vastunäidustused
Küünarliigese röntgenülesvõtet, nagu iga teist röntgenuuringut, ei peeta ioniseeriva kiirguse teatud omaduste tõttu ohutuks protseduuriks. Ja hoolimata asjaolust, et seda tehakse vajadusel isegi lastele, on protseduuril siiski teatud piirangud.
Peamiseks piiranguks peetakse lapsepõlve. Teoreetiliselt on röntgenikiirgus lubatud üle 14-aastastele lastele. Me ei räägi võimalikest patoloogiatest, sest tavaliselt kohandatakse kiirgusdoos ja protseduuri kestus nii, et need ei saa põhjustada olulist kahju. Lihtsalt ioniseeriva kiirguse mõju lapse kehale on tugevam ja võib mõjutada lapse erinevate süsteemide arengut. Ja mida noorem on laps, seda ohtlikumad on röntgenikiirgused tema jaoks. Näiteks imikutel on paljud olulised kehasüsteemid alles moodustumisetapis, seega on rakkude mutatsioonid, mis viivad nende tegevuse häireteni, tõenäolisemad.
Vajadusel tehakse röntgenpilte ka vastsündinutele, kuid kõik lapse kehaosad peale uuritava piirkonna kaetakse spetsiaalsete kaitsevahenditega. Vanematel lastel peab rindkere, kõht ja vaagnapiirkond olema kaetud kaitsva põllega. Samuti tuleb ioniseeriva kiirguse eest kaitsta kilpnääret ja silmi.
Kui röntgenikiirgus on väikelastele nii ohtlik, võib ette kujutada, millist kahju see võib tekitada veel sündimata lapsele, kellel on veel kujunemata elutähtsad süsteemid. Raseda naise kokkupuude kiirgusega on täis ohtu sünnitada laps, kellel on erinevad mutatsioonid ja patoloogiad, seega on röntgenikiirgus lapseootel emadele vastunäidustatud.
Rasedate röntgenülesvõtteid võib teha ainult rangete näidustuste kohaselt ning kõhupiirkonda tuleb kaitsta pliist põllega, mis ei lase röntgenikiirt läbi. Ideaalis tuleks kaitsepõlle kasutada kõigil röntgeniuuringute juhtudel, et vähendada radioaktiivse kiirguse negatiivset mõju inimkehale.
 [ 4 ]
[ 4 ]
Tavaline jõudlus
Küünarliiges on üsna keeruline struktuur, mis hõlmab õlavarre-küünarluu, õlavarre-radiaal- ja proksimaalset radius-küünarluu liigest. Kõigi nende komponentide ja nende osade hoolikaks uurimiseks tehakse radiograafia mitte ühes, vaid 2-3 projektsioonis. Sellest lähtuvalt dešifreeritakse tulemused küünarliigese kõigi kolme komponendi kohta, mitte üldiselt.
Kui küünarliigese röntgenülesvõte on normaalne, märgitakse uuringuaruandes, et selle üldine röntgenülesvõtte anatoomiline orientatsioon ei erine tavapärasest ning kõik luude ja liigeste suuruste suhted on standardsed. Liigest moodustavad komponendid on üksteisega proportsioonis, nende suurus ja kuju on normaalsed. Otseprojektsioonis pildil on selgelt nähtavad ja üksteisest eristatavad 3 liigesevahe, mis vastavad 3 liigesele, mida ühendab üldnimetus " küünarliiges ":
- õlavarreluu-küünarluu liiges (õlavarreluuploki ja küünarluu koronoidprotsessi ühenduskoht) on lihtne plokkliiges,
- õlavarreluu-radiaalliiges (koht, kus liigestub õlavarreluu pea kõrgendatud osa ja raadiuse pea õõnsus) on lihtne kuulliiges,
- Proksimaalne (ülemine) radioulnaarne liiges (raadiuse ümbermõõdu ja küünarluu radiaalõõne ühenduskoht) on lihtne silindriline liiges.
Kuulliigendite vuukide laius peaks olema sama ja standardsuurusega.
Inimese skeleti anatoomias on sellised mõisted nagu luu epifüüs, diafüüs ja metafüüs. Luu epifüüsiks nimetatakse torukujulise luu (selle pea, sealhulgas kumerate ja nõgusate osade) laienenud ümarat otsa, mis moodustab liigese. Epifüüsi liigesosa on kaetud kõhrega.
Diafüüs pole midagi muud kui torukujulise luu (selle keha) keskosa. Epifüüsi ja diafüüsi vahel asub metafüüs (lapsepõlves ja noorukieas vastutab see luu kasvu eest), mis külgneb kõhrelise epifüüsiplaadiga, mis omakorda on liigendatud subhondraalse plaadiga, millel on palju kapillaare ja närvilõpmeid.
Normaalse küünarliigese röntgenülesvõttel peaks luude epifüüside kõhrkoel (nimetatakse ka epifüüsi lõppplaadiks või kõhre kasvuplaadiks) olema sile ja selge kontuur. Epifüüsi subhondraalsel osal peaks olema iseloomulik poorne (käsnjas) struktuur.
Metafüüsi nähtavad alad peaksid olema normaalse kujuga ilma paksenemisteta, luukoe struktuur peaks vastama patsiendi vanusele (metafüüsi luustumine toimub inimese vananedes ja lõpeb 18–25-aastaselt).
Luude diafüüsi nähtavatel aladel peaks samuti olema normaalne kuju ja struktuur ilma pragude, nihete, paksenemiste või paindeteta.
Küünarliigesel on ka pehmete kudede osi. Nende hulka kuuluvad liigesekott (liigesekapsel) ja liigesesisesed sidemed. Normaalse liigese röntgenülesvõte ei näita nende osade luustumist (mustvalgel röntgenülesvõttel on luukoe heledama tooniga). Liigest ümbritsevatel pehmetel kudedel peaks olema sobiv maht (mass), struktuur ja kuju, mis näitab kasvajate ja degeneratiivsete muutuste puudumist.
Aga seni oleme rääkinud küünarliigese tavalistest röntgenülesvõtetest. Nüüd proovime mõista, mida arst näeb, kui tema juurde tuleb patsient, kellel on üks populaarsemaid küünarliigese patoloogiaid, sest enamasti ei ole tulemus nii pilvitu, nagu me eespool nägime. Lõppude lõpuks ei otsi arstiabi terved inimesed.
Näiteks läheb inimene arsti juurde kurtmisega tugeva spontaanse valu üle küünarnukis, mis süveneb käe liikumise ja füüsilise aktiivsusega. Samal ajal nõrgeneb lihasjõud. Sellised sümptomid võivad viidata küünarliigese epikondüliidile - küünarliigese kudede põletikulis-degeneratiivsele haigusele, mis mõjutab luid, luuümbrist, kõõluseid ning on küünarliigese pideva ülekoormuse tagajärg.
Epikondüliidi sümptomid, mis sageli mõjutavad teatud elukutsete esindajaid, sarnanevad teiste patoloogiatega (artriit, bursiit, pehmete kudede verevalumid, küünar- või raadiusluu stüloidprotsessi praod, epikondüülimurd, tunnelisündroom jne). Diferentsiaaldiagnostika aitab eristada üht haigust teisest. See tugineb aga harva röntgenpildi tulemustele. Haiguse alguses saab röntgenpildiga välistada ainult liigeste nihestused ja luupraod, kuid epikondüliiti ennast selle abil diagnoosida ei ole võimalik.
Aga kui haigus muutub krooniliseks, mida iseloomustavad liigesekudede degeneratiivsed muutused, aitab röntgenülesvõte mitte ainult haigust diagnoosida, vaid ka hinnata liigesekahjustuse astet, et määrata kindlaks patoloogia ravimeetodid.
Küünarliigese kroonilise epikondüliidi röntgenülesvõtete tunnusteks on osteoporoosi (luukoe hävimise) kolded, pikaajalise põletiku tagajärjel tekkinud luukasvajad (osteofüüdid), kõõluste otste tihenemine ja poorsed luustruktuurid. Kuna luustruktuurid lasevad röntgenikiirgust halvemini kui pehmed koed, on pildil rohkem heledaid laike kui vaja ja osteoporoosi piirkondades on värvus vastupidi hallile lähemal.
Näiteks mitte vähem populaarse patoloogia, küünarliigese artroosi puhul on röntgenpildil kõigepealt näha liigesevahede ahenemist, mis raskendab käe liigutamist ja küünarnukist painutamist. Seda on näha liiga õhukese riba (kuni selle puudumiseni) järgi liigesevahe asemel. Samuti muutuvad liigesepiirkonna kõhrekoe kontuurid.
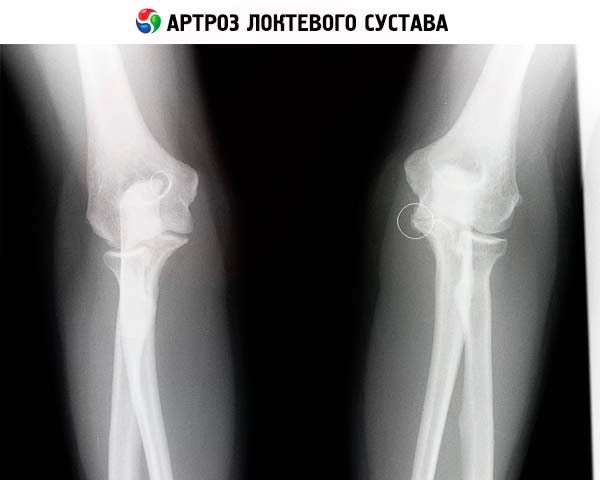
Mis puutub teise üsna levinud patoloogiasse, näiteks küünarliigese nihestusse, mis esineb nii täiskasvanutel kui ka lastel, siis röntgenülesvõtet sageli vaja ei ole. Nihestuse sümptomid on üsna selged: tugev valu küünarliigeses, selle liikuvuse piiramine valusündroomi intensiivsuse tugeva suurenemise tõttu, pehmete kudede turse kahjustatud piirkonnas, käe tundlikkuse tugev langus. Lisaks ei saa arst küünarnuki all käel pulssi tunda, kuid raadiuse väljaulatuv ots on tavaliselt hästi palpeeritav.
Sõltuvalt nihestuse toimumise tingimustest (küünarnukist sirutatud või painutatud käele kukkudes) saab diagnoosida tagumise, külgmise (liigeses olevad küünarvarreluud on nihkunud tahapoole ja sissepoole või väljapoole) või haruldasema eesmise nihestuse.
Küünarliigese nihestuse peamised röntgenpildid näitavad:
- Luude liigespindade vahelise kontakti puudumine koos nende omavahelise asukoha rikkumisega. Liigestes on ühe luu õõnsus täidetud teise luu pea kumerusega; nihestuse korral on õõnsus tühi. Sõltuvalt sellest, kui palju luud üksteise suhtes nihkunud on, diagnoositakse küünarliigese täielik või mittetäielik nihestus. Viimasel juhul puutub osa ühe luu peast kokku teise luu õõnsusega.
- Nihestunud luu telje nihestus. See märk on väga oluline laste küünarliigese röntgenülesvõtte tegemisel, sest lapse luude distaalsed osad on alles luustumise protsessis, mistõttu on luudevahelise tühimiku suuruse muutusi väga raske hinnata (kõhr laseb röntgenikiirt läbi peaaegu sama hästi kui pehmed koed, seega on need röntgenpildil praktiliselt nähtamatud ja liigesevahe all tuleks mõista luustunud piirkondade vahelist kaugust). Külgmise murru korral on aga luu nihke astet väga raske hinnata, seega on vaja teha pilte erinevates projektsioonides.

Kolmandikul traumaatiliste küünarliigese nihestuste juhtudest rebenevad väikesed luufragmendid kohast, kus liigesekapsel ja sidemed nende külge kinnituvad. Väikesed fragmendid ei ole tavaliselt ohtlikud ega sega nihestuse parandamist. Aga kui me räägime näiteks mediaalse epikondüüli rebendist, mis mõnikord juhtub küünarliigese välise nihestuse korral, on mõnikord vaja pöörduda kirurgilise sekkumise poole, et eemaldada irdunud luutükk (mis ei võimalda nihestunud luud tagasi oma kohale panna). Röntgenpildil on fragment nähtav kuju ja suurusega ebanormaalselt heledana, mis vastab kahjustatud luul tekkinud sälgule.
Kui pildil avastatakse vana nihestus, mida tol ajal ei vähendatud, võib pilt olla järgmine: nihkunud luude distaalsete osade osteoporoos ehk hävimine koos nende kuju ja suuruse muutusega, pehmete ja kõvade kudede atroofia liigesepiirkonnas, uue glenoidõõne moodustumine (neoartroos). Selliste nähtude esinemine ja raskusaste sõltuvad nihestuse "vanusest". Pärast hiljuti vähendatud nihestust ei täheldata liigesekudedes muutusi, välja arvatud juhul, kui tegemist on luutüki rebendiga.
Röntgenipildid aitavad tuvastada ka patoloogilisi nihestusi, millele ei pea tingimata eelnema trauma. Inimene ei pruugi sellist kahjustust isegi kahtlustada, kuna see on tingitud tugevast lihaspingest või kahjutust traumast. Patoloogilised nihestused tekivad liigesepiirkonnas toimuvate põletikuliste protsesside tagajärjel, millega kaasneb pidev vedela sisu kogunemine. See viib liigesekapsli venituseni ja liigeses olevad luud võivad nihkuda isegi väikese mehaanilise löögi korral.
Teisteks patoloogiliste nihestuste põhjusteks on osteoartriit, kasvajad luude liigesotstes, kaasasündinud luustruktuuri defektid jne. Kuid olenemata patoloogilise nihestuse põhjusest, kaasneb sellega valu ja piiratud käeliigutustega ning inimene ei seosta neid nihestusega. Röntgendiagnostika võib anda patoloogiast selge pildi. See võimaldab ka eristada luunihestust luumurrust või killust, mille sümptomid on väliselt sarnased.
Tüsistused pärast protseduuri
Oletame, et röntgenikiirgus on lapsepõlves kõige ohtlikum, seega määratakse see viimase abinõuna, kui pole võimalik pöörduda ohutumate diagnostiliste meetodite poole: ultraheliuuringu (UH) või magnetresonantstomograafia (MRI). Kompuutertomograafia (KT) pole selles osas nii ohutu ja sellel võivad olla radiograafia ajal röntgenikiirgusega sarnased tagajärjed (kasutatakse samu sagedusi).
Mis on röntgenikiirtes ohtlik? Nende radioaktiivsus ja võime muuta rakkude omadusi, mis põhjustab organite funktsionaalsuse ja aktiivsete proliferatiivsete protsesside häireid, mis viib lõpuks kasvajaliste protsesside tekkeni. Meil oli võimalus jälgida sarnast olukorda laiaulatuslikult pärast Tšernobõli tuumaelektrijaamas toimunud plahvatust, mille tagajärjed kajavad pealtnägijate seas tänaseni.
Kuid röntgenuuringuga on olukord mõnevõrra erinev. Me räägime täiesti erinevatest kiirgusdoosidest. Röntgenikiirguse doos ei erine palju kiirgusdoosist, mida saame lennukiga lennates või lennujaamas introskoopiat tehes, seega pole mõtet rääkida võimalikest tüsistustest. Paljud mehed, naised ja lapsed kasutavad Aerofloti teenuseid mitu korda aastas ja see ei mõjuta nende tervist mingil moel. Mida ma oskan öelda, mõned inimesed elavad ebasoodsate kiirgustingimustega piirkondades, kus kiirgusdoosid lähenevad röntgenikiirgusele.
Kohe tuleb märkida, et mitte ainult kiirgusdoos, vaid ka kiirtega kokkupuute kestus radiograafia ajal on rangelt piiratud, seega 1-3 pilti aastas ja küünarliigese röntgenülesvõtet ei pea tõenäoliselt sagedamini tegema, ei suuda patsiendi kehale olulist kahju tekitada, kuid aitab tuvastada ohtlikke patoloogiaid ja hinnata ravi efektiivsust. Isegi lapsel võib olla umbes 5-6 pilti aastas ilma tagajärgedeta.
Kuid jällegi on vaja arvestada inimese elukoha kiirgustausta ja keha kiiritamisega seotud teenuste kasutamise sagedust. On soovitav, et inimese poolt aasta jooksul erinevatest allikatest saadav kogukiirgusdoos ei ületaks 3-4 millisiiverti.
Arvustused
Küünarliigese röntgenülesvõte on üsna informatiivne mitteinvasiivne protseduur, mida saab teha peaaegu igas kliinikus, kuna see ei nõua kallite kaasaegsete seadmete ostmist (kuigi tänapäevaseid röntgeniaparaate peetakse kiirguse osas ohutumaks).
Röntgenikiirguse abil on võimalik uurida keha sügaval asuvates kudedes esinevaid degeneratiivseid-düstroofseid protsesse, tungida sügavale luukoesse, et hinnata selle struktuuri ja võimalikke muutusi, tuvastada luu erinevate osade murrud ja kaasasündinud anomaaliad, mis soodustavad vigastusi vähimagi mehaanilise löögi korral. Ja arstil on võimalus seda kõike näha ilma kirurgilise sekkumiseta, sest pehmed koed jäävad röntgenikiirgusele läbipaistvaks.
Sellise uuringu teine eelis on protseduuriks spetsiaalse ettevalmistuse puudumine. Inimene ei pea piirama end toidu, jookide, ravimite tarbimisega, nahka ette valmistama jne. Samuti puudub pärast protseduuri spetsialiseeritud ravi. Pärast uuringu tulemuste saamist veerand tundi hiljem läheb inimene raviarsti juurde, kes määrab sobiva ravi.
Kui inimene kardab ioniseeritud kiirguse doosi, võib ta kodus juua klaasi või kaks omatehtud piima, mis aitab organismist kiirgust eemaldada. Sama on soovitatav ka inimestele, kes elavad või töötavad suurenenud radioaktiivse fooniga piirkondades, kuid piim ei tohiks olla kohalik, vaid tarnitud ökoloogiliselt puhastest piirkondadest.
Arstide sõnul on röntgenikiirte kahju oluliselt väiksem kui kasu. Lõppude lõpuks peaks isegi mittespetsiifiliste nihestuste vähenemine toimuma selle kontrolli all. Rääkimata võimalusest tuvastada varjatud patoloogiaid, mida inimene pikka aega isegi ei kahtlusta.
Küünarliigese vigastusi ja selle liigeste degeneratiivseid muutusi peetakse üsna levinud patoloogiateks ning küünarliigese röntgenülesvõtet peetakse üsna populaarseks protseduuriks. Jah, luupatoloogiate diagnoosimiseks on nüüd olemas ohutumad meetodid, kuid röntgenülesvõte on endiselt üks enimkasutatavaid ja väga odavaid meetodeid, mis on peaaegu kõigile kättesaadav.

