Artikli meditsiiniline ekspert
Uued väljaanded
Soolestiku ummistus
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
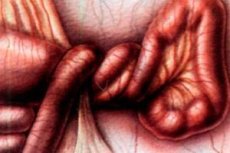
Kõhukelme äge kirurgiline patoloogia, mis seisneb soolesektsiooni või selle osa keerdumises mesenteeriumi või selle telje ümber. Soole valendik on blokeeritud, mesenteeriumi närvid ja veresooned on kokku surutud ning seedetraktis tekib mehaaniline takistus.
Soole volvuluse tunnused ei tohiks mitte ainult põhjustada erksust, vaid sundida ka viivitamatut arstiabi otsima, kuna see seisund kujutab endast reaalset ohtu elule. Joobeseisundi ja dehüdratsiooni kiire suurenemine võib viia patsiendi surmani juba esimesel päeval.
Epidemioloogia
Üldiselt on meestel selle haiguse esinemissagedus kaks korda suurem kui naistel, kuigi naistel tekib umbsoole volvulus tõenäolisemalt kui meestel.
Keskmiselt on see patoloogia levinud keskealiste ja eakate inimeste seas.
Kõige levinum keerdumine on käärsoole lõikudes, millest 80% esineb sigmasooles; 15% pimesooles; 3% ristisuunas käärsooles; 2% põrna painutuses.
Sigmoidse käärsoole patoloogiaga patsientide keskmine vanus on 60 aastat; vanema eaga suureneb selle patoloogia tõenäosus.
Pimesoole volvulus mõjutab nooremat elanikkonda (keskmine vanus 50 aastat). Mõnes riigis, näiteks Indias, kus enamik elanikkonnast on taimetoitlased, on haigestunute keskmine vanus veelgi noorem – 33 aastat.
Lastel on peaaegu kõik juhud lokaliseeritud peensooles ja põhjustatud arenguhäiretest.
Aafriklased kannatavad selle patoloogia all kaks korda sagedamini kui teised. USA meditsiinistatistika kohaselt moodustavad soole volvulusega patsiendid ligikaudu kahekümnendiku kõigist obstruktsiooniga patsientidest; nende hulgas on käärsoole volvulus kümnendiku selle lokaliseerimisega obstruktsioonide koguarvust.
„Volvuluse vöö“ piirkondadesse, kus volvulust põhjustab peamiselt soolesulgus, kuuluvad mõned Aafrika riigid, Aasia riigid (India, Iraan), Brasiilia ja Venemaa. Brasiilias seostatakse seda haigust Chagase tõve levikuga.
Teine kõige olulisem sigmakäärsoole obstruktsiooni põhjus raseduse ajal on selle volvulus. Arvatavasti liigutab kiiresti kasvav emakas seda soolestikku, mis provotseerib jämesoole keerdumist. Valdav enamus volvulusest rasedatel (3/4) täheldatakse raseduse viimasel kolmel kuul.
Põhjused soolestiku ummistus
Selle seisundi põhjused on väga erinevad ja mõnikord esmapilgul üsna süütud. See võib tekkida isegi une ajal - asendi muutus võib põhjustada soole volvulust. See võib juhtuda inimesel, kes on aastaid elanud ebatervislikku eluviisi, toitub halvasti ja seetõttu on tal probleeme seedetraktiga.
Vanemad hirmutavad oma lapsi sageli väitega, et närimiskummist võib tekkida volvulus, ja võib-olla nad ise usuvad seda. Närimiskumm ei põhjusta aga aktiivset soolestiku peristaltikat, maomahl ei seedi seda ja valdav enamus juhtudest eritub see soolestikust väljaheitega.
Siiski on hurmaa puhul täiesti võimalik tekkida soolevolvulus. Kaki, mis sisaldab liiga palju tanniine, lapse magu ei seedi; see moodustab suure tüki, mida sooled ei suuda väljapoole lükata. See võib põhjustada sooleseina soolesulgumist – ühe soole osa tõmbamist teise. Loomulikult on selleks vaja süüa rohkem kui üks vili või pool sellest. Laste soolevolvulust võib põhjustada lisaks hurmale ka mandariinide, banaanide ja lapsele sobimatute toitude (suitsuliha, heeringas jne) liigne tarbimine.
Soole volvuluse põhjused peituvad sageli seedesüsteemi organite struktuuri anatoomilistes iseärasustes. Imikutel põhjustavad seda haigust kõige sagedamini emakasisesed arenguhäired, kõige sagedamini - see on ebanormaalselt pikk mesenteer ja aktiivne soole peristaltika. Jämesoole kaasasündinud gigantism, kaasasündinud soolemotoorika puudumine, kaasasündinud diafragma song, harvemini, kuid võivad imikul põhjustada soole volvulust. Varajane kunstlik toitmine võib seda haigust põhjustada. Imikute soole invaginatsiooni juhtumid - ahenenud soolestiku osa tõmbamine normaalsesse luumenisse, mis viib obstruktsioonini, ei ole laste praktikas haruldased.
Kaasasündinud soole volvuluse põhjuseks peetakse embrüo soolejuha väärarenguid või kesksoole fikseerimise anomaaliat.
Mõnikord ummistub soole luumen mekooniumiga, millel on ebanormaalne tihedus.
Üle ühe aasta vanustel patsientidel põhjustab soole volvulust rangelt võttes kaks tegurit:
- mesenteeriumi arenguhäire, mille pikkus võimaldab sellel liikuda eri suundades,
- soolestiku võimetus liigutada oma sisu, mis on kokku kleepunud, nii et iga lihaste liigutus viib soolevoltide keerdumiseni.
Riskitegurid
Riskifaktorid:
- Pikaajalisest paasturežiimist väljumine, millega kaasneb ülesöömine, mis aktiveerib soolestiku motoorikat ja võib esile kutsuda volvuluse.
- Süstemaatiline ülesöömine (eriti öösel) põhjustab soolevoltide liigset täitumist, aktiveerides samaaegselt selle motoorikat, mis võib viia ühe või mitme soolesilmuse volvuluseni.
- Äge rõhu tõus kõhukelmes, isegi väike, trauma, ebatavaliselt raske füüsilise töö või nõrkade kõhulihastega stressi tõttu võib põhjustada soolestiku sektsioonide nihkumist ja provotseerida seda patoloogiat.
- Kirurgiliste sekkumiste ja põletiku tagajärjel tekkivad kõhuõõne sidekoe armide ja adhesiooni muutused.
- Dieet, mis sisaldab peamiselt jämedat, toorest, kiudainerikast toitu, mis stimuleerib soolestiku peristaltikat.
- Sagedased, nn, toidumürgitused, st patogeensete mikroorganismidega nakatumine, millega kaasnevad düspeptilised sümptomid.
- Kõhukinnisus on sigmakäärsoole volvuluse provotseeriv tegur ja see esineb peamiselt eakatel inimestel.
- Mesosigmoidiit, mis võib põhjustada sigmakäärsoole mesenteeriumi ja volvuluse deformatsiooni
- Võõrkeha võib soole valendiku sulgeda (obstruktsioon) ja neoplasm või rasedus võib seda väljastpoolt kokku suruda (kägistamine), mis viib keerdumiseni.
- Mürgistus, tugevate ravimite (soole peristaltikat pärssivad, lahtistid) võtmine ja mõned kesknärvisüsteemi haigused põhjustavad soolelihaste spasme või halvatust.
- Massiivne helmintiline invasioon põhjustab mõnikord ka soole volvulust.
Peensoole torsiooni põhjustavad peamiselt arenguhäired, sidekoe armkoe ja adhesiooni muutused ning songad.
Jämesoole volvulus on peamiselt omandatud patoloogia. Selle lokaliseerimise põhjusteks on armide ja adhesioonide teke kõhukelmes, rasedus, kasvajad, kirurgilised manipulatsioonid soolestikus. Valdav enamus jämesoole volvulusest esineb sigmakõhus.
Täieliku soole volvuluse korral moodustub kahjustatud sektsioonide suletud obstruktsioon, nende innervatsioon ja isheemia põhjustavad lõpuks gangreeni ja sooleseina perforatsiooni.
Pathogenesis
Sõltumata algpõhjusest areneb patoloogia järgmiselt: sool pöörleb, mõnikord korduvalt, ja selle valendik on täielikult blokeeritud, soole sisu peatub, mesenteeriumi närvid ja veresooned pigistatakse, sooleseina verevarustus peatub ja see muutub nekrootiliseks. Sooleseina nekroos suurendab selle läbilaskvust kõhukelmesse sisenevate toksiinide suhtes ja tekib fekaalne peritoniit.
Sümptomid soolestiku ummistus
Kohe pärast sooleaasade keerdumist ilmnevad esimesed haigusnähud - koheselt lööv terav valu, kõige sagedamini naba piirkonnas, seejärel algab refleks-oksendamine. Spetsiifiline märk on see, et osa kõhust on paistes ja sellel on näha sooleaasasid. Kui koputada kõhu paistes osale, on heli sarnane trummirullile.
Kaasuvad sümptomid on hüpotensioon, kõhukinnisus ja kõhupuhitus ilma gaaside vabanemiseta, nõrkus, hallikas-muldne kahvatus. Näole ilmub higi, võib isegi alata deliirium. Patsient räägib raskustega ja hingab raskelt, maos on kuulda vee pritsimisele sarnaseid helisid.
Soolestiku silmused võivad keerduda soolestiku igas osas, kus asub mesenteeria. Keerdumise tase määrab patoloogia kliinilise pildi ja ravitaktika.
Volvuluse tüübid liigitatakse vastavalt tasemele, kus see esineb:
- peensool;
- pimesool;
- sigmakäärsool;
- põiki käärsool.
Tavaliselt on peensoole kurvide pöördenurk kuni 90º. Pööre üle 180º põhjustab kliinilisi sümptomeid; sellesse liigutusse võib tõmbuda üks või mitu peensoole kurvi. Pimesool asub lähedal, seega on selle volvuluse tunnused sarnased.
Peensoole (pimesoole) volvulust iseloomustavad järgmised kliinilised sümptomid:
Tugeva valu esinemine volvuluse ajal on määratud verevarustuse lakkamisega selles soolepiirkonnas. Äge valu on lakkamatu, pidev, torkav või lõikav, tuntav ülakõhus. See intensiivistub pidevalt, muutudes talumatuks.
Seda tüüpi torsiooni korral näitavad patsiendid ärevust, agitatsiooni ja mõnikord karjuvad valust. Reeglina tõmbavad nad põlved rinnale, kuid see ei leevenda valu.
Keerdumiskoha ette moodustub soolesisu kogunemine, mis provotseerib soolesilmuste ummistumist, aktiveerib selle peristaltikat, mis on visuaalselt märgatav, ning sellega võivad kaasneda gurgitavad helid kõhus ja kramplik valu.
Kui peensoole või rinnakelme alumiste osade silmused on keerdunud, siis naba piirkonnas täheldatakse asümmeetrilist turset, mis on tingitud väljaheidete kogunemisest volvuluse tasemest kõrgemale.
Peensoole volvulusega kaasneb oksendamine, mis algab samaaegselt valuga (alguses eritub oksendamine sapiga, hiljem - väljaheitega). Oksendamine ei leevenda patsiendi seisundit.
Kõhukinnisus ja gaaside kogunemine, mida ei saa eralduda, algab hiljem, kuna jämesoole motoorika on endiselt normaalne, jätkub väljaheidete ja gaaside eraldumine. Kui pöördute viivitamatult arsti poole, kui kahtlustate peensoole volvulust, saab selle staadiumi mööda hiilida, kuid kui väljaheidete ja gaaside eraldumine jätkub pikka aega, võib see peatuda.
Üldine seisund on häiritud - ilmnevad dehüdratsiooni, nõrkuse, pearingluse, minestuse tunnused. Keha joobeseisundi sümptomid suurenevad - lihasvalu, tahhükardia, kahvatus, kõrge palavik, higistamine otsmikul.
Käärsoole volvulus on sagedasem ja selle kõige levinum asukoht on sigmakäärsooles.
Selle sümptomid on sarnased peensoole volvuluse sümptomitega, kuid on ka mõningaid erinevusi.
Valusündroom tekib ägedalt, kuid mõnikord võib see areneda järk-järgult. Seda on tunda peamiselt alakõhus ja see võib kiirguda nimmepiirkonda. Valu on pideva iseloomuga, aeg-ajalt paroksüsmaalne.
Seedimata toidu ja sapi oksendamine toimub samaaegselt valuga ning kordub kaks või kolm korda ilma leevendust toomata. Oksendamist põhjustab sel juhul suuremal määral valuärritus. Roojaga oksendamine algab hiljem, peritoniidi tekkega.
Kõhukinnisus ja gaaside eraldumise puudumine algavad kohe. Alguses võib aktiivne soolemotoorika olla märgatav, kuid aja jooksul see hääbub.
Kõht on märgatavalt paistes ja asümmeetriline. Kõhu paremal küljel olevad ülemised osad on suurenenud - sigmakäärsool on pärast keerdumist nihkunud. Gaaside ja väljaheidete kogunemine selles venitab selle silmuseid, suurenedes. See liigutab kõhuõõne organeid ülespoole, mis suruvad diafragmale, vähendades rindkere mahtu, pigistades kopse ja häirides hingamisprotsessi, häirides südame tööd. See avaldub hingamisraskustes, arütmiates, tahhükardias, valus rinnaku taga.
Mõnikord esineb põiki käärsoole volvulus, mille sümptomid meenutavad sigmakäärsoole volvulust.
Vormid
Soole pöörlemisnurga järgi volvuluse klassifikatsioon: osaline volvulus (kuni 270°), täielik (270–360°), kui sool keerdub mitu korda – mitmekordne. Reeglina keerduvad soole kurvid päripäeva.
Kaasasündinud volvulus avaldub lapse esimestel elutundidel. Esimesteks sümptomiteks on valusündroom (laps on rahutu, kapriisne, nutab kogu aeg), oksendamine, hüpotensioon, kõhu asümmeetria, soolestiku peristaltika vähenemine. Gaasieritus on häiritud, mekoonium võib erituda, kuid normaalset väljaheidet ei täheldata, pärakust eritub lima (täielik volvulus) või väljaheide tuleb välja väikeste portsjonitena, mille maht muutub aina väiksemaks (osaline).
Laste soole volvulus avaldub kõrge palaviku, ägeda kõhuvalu, oksendamise, vere või lima esinemisena väljaheites. Laps sööb ja magab halvasti, nutab sageli, on kapriisne, tõmbab jalad kõhule. Hood tekivad ja taanduvad ootamatult, vaheaegadel võib laps kaks korda oksendada. Tekib intensiivne gaaside teke, mõne aja pärast algab kõhukinnisus ja gaasid lakkavad. Uurimisel märkab laps alakõhus tükki.
Soole volvulust on lootel üsna raske diagnoosida; seda ravitakse pärast lapse sündi. Selle patoloogiaga kaasnevad sageli ema polühüdramnionid ja muud arenguhäired, näiteks Downi sündroom.
Tüsistused ja tagajärjed
Kui patsient ei pöördu esimeste sümptomite ilmnemisel arsti poole, hakkab mõne tunni pärast tekkima peritoniit. Kehatemperatuur tõuseb ja ilmneb vale heaolu paranemine. Patsient võib arvata, et pole vaja muretseda. See eksiarvamus võib viia surmavate tagajärgedeni.
Kui tekib volvulus, katkeb sooleseina keerdunud osa verevarustus ja selle innervatsioon täielikult. Arvukate meditsiiniliste uuringute kohaselt sõltub patsiendi edasine elukvaliteet ja sageli ka elu ise otseselt arstiabi õigeaegsusest.
Võimalikud tüsistused: dehüdratsioon, sooleseina perforatsioon ja nekroos; süsteemne mädane infektsioon ja mürgistus; adhesioonhaigus ja korduv soole torsioon.
Dehüdratsioon:
- Soole volvulus avaldub sagedase oksendamise näol, kui keha kaotab palju vett ja elektrolüüte;
- Inimese joodav vedelik imendub jämesooles, kuid volvuluse korral, eriti peensooles, see sinna ei jõua.
Dehüdratsiooni tagajärjel suureneb südame koormus, hüpotensioon, ainevahetushäired, nõrkus, minestamine (isegi kooma). Kui keha kaotab umbes viiendiku veest, on võimalik surmav tulemus.
Verevarustusest ilma jäänud soolesein kaotab oma tugevuse, puruneb ja kogunenud sisu valgub kõhukelmesse ning põhjustab selle põletikku (fekaalne peritoniit). See provotseerib sooleseina koe nekrootilisi muutusi (tekib gangreen). Sellisel juhul on vajalik kiireloomuline operatsioon, mille käigus eemaldatakse osa soolestikust ja tehakse kõhuõõne antiseptiline ravi.
Kleepuv haigus on sidekoe adhesioonide teke, mis ilmnevad põletikupiirkondades. See põhjustab soolevoltide nihkumist, mis võib provotseerida igasuguse seedetrakti obstruktsiooni kordumist.
Diagnostika soolestiku ummistus
Soole volvuluse diagnoosimine, nagu iga teise haiguse puhul, põhineb küsitlemisel, läbivaatusel, laborianalüüside andmetel ja instrumentaalsetel uuringutel. Patsiendi küsitlemine ja läbivaatus aitavad oletada haiguse põhjust ja määrata edasisi uuringuid.
Puuduvad laboratoorsed testid, mis kinnitaksid või lükkaksid ümber soole volvuluse diagnoosi. Siiski tehakse mõningaid teste tüsistuste (gangreen, peritoniit) tuvastamiseks ja diferentsiaaldiagnoosimiseks.
Soole volvuluse kahtluse korral määratakse kliiniline vereanalüüs, mis aitab tuvastada kõrvalekaldeid selle haiguse iseloomulikes näitajates: leukotsüütide normaalse arvu ja erütrotsüütide settereaktsiooni ületamine; erütrotsüütide normaalse arvu ja hemoglobiinisisalduse vähenemine. Need andmed võimaldavad meil eeldada peritoniidi ja sooleverejooksu esinemist.
Vere biokeemiline analüüs võib näidata laktaatdehüdrogenaasi taseme tõusu ning albumiini, kaaliumi ja kloori taseme langust.
Meie puhul on maksafunktsiooni testid tavaliselt normaalsed, see analüüs tehakse diferentsiaaldiagnoosiks.
Väljaheite analüüs näitab mõnikord vere olemasolu (soole limaskesta nekroos).
Vere happe-aluse tasakaalu uuringud näitavad erinevatel aegadel erinevaid kõrvalekaldeid normist.
Instrumentaalne diagnostika – kõhuõõne röntgenuuring (ülevaade, irrigograafia, suuõõne kontrastaine), kompuutertomograafia, diagnostiline laparoskoopia.
Lihtne röntgenülesvõte näitab sooleaasa obstruktsiooni ja obstruktsiooni olemasolu, baariumklistiiriga tehtud röntgenülesvõte aga tuvastab soole volvuluse tüüpilised asukohad; peensoole torsiooni kinnitamiseks (eriti lastel) kasutatakse enne röntgenülesvõtet baariumsuspensiooni suukaudset manustamist.
Kompuutertomograafia on kasulik pimesoole ja peensoole volvuluse korral. Tomogrammil on näha spiraalne, nn "tormimärk", soolestiku obstruktiivsed muutused ja selle seinte paksenemine, mesenteeriumi turse.
4–10 kuu vanustel lastel eristatakse obstruktsiooni korral volvulust invaginatsioonist (kitsenenud sooleosa tõmbamine normaalse valendikuga soolestikku).
Kui raseduse ajal kahtlustatakse naistel volvulust, raskendab diagnoosi asjaolu, et röntgenuuring on vastunäidustatud ja seda kasutatakse ainult kõige äärmuslikumatel juhtudel, diagnostilist laparoskoopiat ei kasutata anesteesia ebasoovitavuse tõttu ja kolonoskoopiat ei kasutata raseduse katkemise võimaluse tõttu.
Sõltumata perioodist kasutatakse ultraheliuuringut; see võib paljastada obstruktiivseid muutusi, vedelikku kõhukelmes jne.
Mida tuleb uurida?
Diferentseeritud diagnoos
Diferentsiaaldiagnostika viiakse läbi haigusloo, laboratoorsete ja instrumentaalsete uuringute põhjal. Peensoole volvulust eristatakse kasvajatest, divertikuloosist, adhesiiv- ja kalkulaarsetest moodustistest. Selle sigmakäärsoole patoloogia korral on välistatud selle pahaloomuline kasvaja, divertikuloos, mesenteeriline isheemia jne. Pimesoole keerdumist tuleb eristada pimesoolepõletikust, munasarja tsüstist, muudest obstruktsioonidest ja kuseteede infektsioonidest.
Visuaalse kontrolli andmed on eristamisel otsustava tähtsusega.
Kellega ühendust võtta?
Ravi soolestiku ummistus
Haigus kujutab endast tõsist ohtu patsiendi elule, esimeste sümptomite ilmnemisel peate viivitamatult pöörduma arsti poole.
Kuni kiirabi saabumiseni on vaja patsienti mugavalt asetada. Ärge söötke ega andke vett, kuna roojamine võib ainult süvendada kõhu väänamist ja esile kutsuda oksendamist. Ärge mingil juhul andke ravimeid, need võivad muuta kliinilist pilti ja raskendada diagnoosi. Ärge loputage magu, ärge tehke klistiiri ega soojendage magu.
Haiglaravi ja kirurgiline ravi on ainsad asjad, mis saavad patsiendi elu päästa.
Erandiks on sigmakäärsoole tüsistusteta volvulus. Sigmakäärsoole volvuluse sirgendamise võime päraku kaudu sõltub selle lähedusest pärakule. Seda protseduuri teostavad meditsiiniasutuses spetsialistid. See hõlmab baariumilahuse pumpamist volvuluse kohale pärasoole kaudu. Tekib suurenenud rõhk ja volvulus võib sirgeks minna. Kui lahtikeerdumist ei toimu, kasutatakse kirurgilist sekkumist.
Kirurgilised tehnikad valitakse individuaalselt, võttes arvesse volvuluse asukohta, soolestiku kahjustatud osade seisundit ja patsiendi heaolu.
Selle defekti kõrvaldamise operatsioonid viiakse läbi üldnarkoosis. Laparotoomia sisselõige (ülalt alla mööda kõhu keskjoont, naba jääb paremale) on vajalik kirurgilise välja hea ülevaate ja mitmesuguste manipulatsioonide ligipääsetavuse tagamiseks.
Läbi sisselõike harutatakse sooleaasad lahti ja eemaldatakse kogunenud sisu. Kui sooleaasad on elujõulised - pärast sirgendamist taastub nende normaalne välimus, motoorika ja verevarustus, siis on operatsioon lõppenud. Kõhuõõnt pestakse antiseptikutega, paigaldatakse drenaažitoru ja
haav õmmeldakse.
Tüsistuste avastamisel suurendatakse operatsiooni ulatust: eemaldatakse surnud silmused, rakendatakse anastomoos või peritoniidi korral viiakse soole otsad kõhuseina pinnale (ileostoomia), mis võimaldab patsiendil taastada toitumisprotsessi soolestiku lahtiühendamise korral ja jätkata põletikuvastast ravi. Kui seisund normaliseerub, tehakse patsiendile operatsioon soole terviklikkuse taastamiseks.
Volvuluse erinevate lokaliseerimiste korral toimingute tegemise põhimõtted on sarnased, mõningate spetsiifiliste erinevustega.
Kui operatsioon viidi läbi ilma soolestiku osa eemaldamata, taastuvad patsiendid kiiresti. Pärast soole volvuluse resektsiooni peab patsient läbima pikaajalise taastusravi, mille jooksul tuleb järgida teatud piiranguid. Operatsioonijärgsete taastumismeetmete hulka kuuluvad voodirežiim, valu leevendamine, operatsioonijärgse haava ravi, füsioteraapia, hingamisharjutused ja dieettoit.
Operatsioonijärgsed patsiendid peavad õmbluste lahtiharutamise vältimiseks rangelt voodis püsima. Päev pärast operatsiooni võite hakata tegema lihtsaid käteharjutusi (tõstmine ja langetamine, painutamine ja sirutamine) ning ettevaatlikke pöördeid ühelt küljelt teisele. Veel päeva või kahe pärast on soovitatav voodist tõusta ja teha lühike jalutuskäik palatis ja koridoris. Kerge füüsiline aktiivsus pärast operatsiooni aitab parandada vereringet, ennetab lamatiste teket ja vähendab verehüüvete tekkimise ohtu.
Taastusravi oluline aspekt on efektiivne valuvaigistus.
Sõltuvalt patsiendi seisundist ja individuaalsest tundlikkusest kasutatakse erinevate rühmade valuvaigisteid.
Pärast operatsiooni kasutatakse narkootilisi aineid, mis leevendavad tõhusalt tugevat valu, näiteks morfiini või omnoponi.
Omnopon on kompleksne ravim, mis koosneb kolmest narkootilise valuvaigisti (morfiin, kodeiin, tebaiin) ja papaveriinist, mis ennetab soolestiku silelihaste spastilisi kokkutõmbeid. Pärsib igasugust valu teadvust välja lülitamata, säilitades samal ajal muud aistingud.
Patsientidele määratakse subkutaansed süstid annuses 10 mg ravimit kolm kuni neli korda päevas.
Võib põhjustada iiveldust, oksendamist, hingamisdepressiooni. Pikaajaline kasutamine põhjustab narkosõltuvust.
Vastunäidustatud hingamisfunktsiooni häirete, düstroofia ja eakate patsientide korral.
Operatsioonijärgse õmbluse piirkonnas põletiku ja valu leevendamiseks kasutatakse mittesteroidseid põletikuvastaseid ravimeid, näiteks indometatsiini või ketorolaki.
Ketorolak on aktiivne valuvaigisti, leevendab palavikku, turset ja põletikku. Prostaglandiinide tootmise inhibiitor. Hoiab ära trombi tekke. Näidustatud operatsioonijärgse valu korral.
Võib kombineerida narkootiliste valuvaigistitega. Patsientidele määratakse intravenoosselt annuses 30 mg kuue tunni järel. Nagu kõigil mittesteroidsetel põletikuvastastel ravimitel, on ka sellel palju vastunäidustusi ja kõrvaltoimeid allergiatest neuropsühhiaatriliste häireteni. Seda ei kasutata lastel, raseduse ja imetamise ajal.
Spasmolüütikume kasutatakse soolelihaste lõdvestamiseks, selle motoorika inaktiveerimiseks ja spasmide ennetamiseks.
Drotaveriin on aktiivne spasmolüütikum, mis toimib seedetrakti silelihaste ja veresoonte lõõgastajana. Sellel on valuvaigistav toime, mis laiendab veresooni ja soodustab nende küllastumist hapnikuga.
Drotaveriinvesinikkloriid tungib läbi platsentaarbarjääri. Seda ei ole ette nähtud rasedatele ja imetavatele naistele ning 0–12-aastastele lastele.
Patsientidele määratakse 40-80 mg intramuskulaarselt kaheksatunnise intervalliga. Ravim on hästi talutav, allergilised reaktsioonid ja muud kõrvaltoimed esinevad äärmiselt harva.
Haava ravitakse pärast operatsiooni esimesest päevast kuni täieliku paranemiseni üks või kaks korda päevas vastavalt näidustustele. Seda tehakse mädase infektsiooni ja põletikuliste protsesside vältimiseks. Iga kord sidumise ajal pestakse haava antiseptiliste ainetega, näiteks betadiini ja alkoholiga (70%), uuritakse ja kantakse uuesti peale mitu kihti antiseptikuga immutatud marli, mis kinnitatakse steriilse sidemega.
Betadiin on kompleksne antiseptik, mis on joodi ja polüvinüülpürrolidooni ühend. Kokkupuutel nahaga vabaneb ühendist aktiivne joodiioon, mis reageerib rakuvalkudega, moodustades jodamiine. Seda saab kasutada pikka aega ilma immuunsuse tekkimise riskita. Sellel on bakteritsiidne, fungitsiidne toime, see hävitab viiruseid ja algloomi. See toimib kauem kui anorgaanilist joodi sisaldavad tooted ja praktiliselt ei ärrita töödeldud pinda. Selle toime avaldub kuni värvuse kadumiseni nahapinnalt. Vastunäidustatud joodi suhtes ülitundlikkuse, kilpnäärme suurenenud talitluse, rasedate ja imetavate naiste ning imikute puhul. Mitte kasutada koos teiste hõbedat, hüdroperiiti, kloorheksidiini sisaldavate välispidiseks kasutamiseks mõeldud antiseptikumidega, ensümaatiliste preparaatidega ja elavhõbedat sisaldavate ravimitega.
Taastumisperioodil võib patsiendile määrata füsioteraapiat: teraapiad - ülikõrgsageduslik, laser, magnet; diadünaamika; elektroforees.
Kõigil patsientidel pärast kirurgilisi sekkumisi on soovitatav teha hingamisharjutusi: kiirendatud sügavaid sisse- ja väljahingamisi või õhupallide täispumpamist kopsude ventileerimiseks, et ennetada hüpostaatilise kopsupõletiku ja teiste hingamissüsteemi tüsistuste teket. Selliseid harjutusi on soovitatav teha mitu korda päevas, eriti pikaajalise voodirežiimi ajal.
Dieettoit
Pärast soole volvuluse elimineerimist osa soolestiku ektoomiaga manustatakse patsiendile mitu päeva intravenoosselt tilguti kaudu toitaineid, vedelikku, mikroelemente ja vitamiine. Kolme kuni nelja päeva pärast patsiendi seisund stabiliseerub ja ta saab loomulikult süüa.
Looduslik toitumine algab nulldieediga, mille eesmärk on varustada keha minimaalselt oluliste toitainetega, vältides samal ajal soolestiku silelihaste aktiivset kokkutõmbumist ja gaaside teket, mis mõjutavad negatiivselt kudede paranemist opereeritud piirkonnas.
Nulldieet hõlmab sagedast (8 korda päevas) sööki väikeste portsjonitena (mitte rohkem kui 300 g) ainult vedelal kujul. Toit ja jook kuumutatakse temperatuurini 45ºС, päevane vedelikutarbimine on umbes kaks liitrit, toit ei ole soolane.
Süüa võib: nõrka puljongit dieetlihast - vasikaliha-, küüliku-, kalkunirinna- ja kooresuppidest; riisipuljongit, püreestatud putru; madala rasvasisaldusega kodujuustu ja kibuvitsajooki; tarretist ja küpsetatud õuna; tarretist ja nõrka teed.
Seejärel dieet nr 1a, mis hõlmab kuus korda päevas söömist, kõike soojalt, vedelalt ja püreestatult.
Süüa võib: püreestatud tatart, riisi, mannaputru puljongis või veega lahjendatud piimas (1:4); teraviljadest püreestatud suppe köögiviljapuljongis; aurutatud valguomletti; aurutatud madala rasvasisaldusega kala suflee kujul; tarretist, tarretist, nõrka teed, värskelt pressitud mahla magusatest puuviljadest.
Kui tüsistusi pole, minge edasi dieedile nr 1b, mis lisaks eelmisele sisaldab: valge leiva kreekereid; aurutatud kotlette ja lihapallikesi; keedetud (aurutatud) köögivilju, liha ja kala püree kujul; hapukoort.
Umbes kaks kuni kolm nädalat pärast operatsiooni, haiglast väljakirjutamisel, määratakse dieet nr 1. Piiranguid on üha vähem - toidu temperatuur on soe või toatemperatuur, ei ole soovitatav süüa tooteid, mis aktiveerivad maomahla sekretsiooni ja soolestiku peristaltikat. Lubatud on süüa kääritatud piimatooteid, kreekereid, madala rasvasisaldusega küpsiseid ja eilset leiba. Esimene ja teine roog keedetakse ja aurutatakse, nende koostisosad on hakitud.
Üleminek normaalsele eluviisile toimub umbes pooleteise kuu jooksul.
Alternatiivmeditsiin
Soole volvulit ei tohiks kodus ravida. Rahvapäraste ravimite või homöopaatiliste preparaatide kasutamine ei lahenda probleemi, vaid ainult süvendab seda. Soole volvuluse ennetava meetmena võivad taastumisperioodil aga aidata rahvapärane ravi ja homöopaatia. Enne alternatiivse ravi alustamist on siiski vaja konsulteerida arstiga.
Soole volvulust võivad põhjustada mitmesugused põhjused. Mõned neist, näiteks kaasasündinud patoloogiad, ei allu tõenäoliselt rahvameditsiini retseptidele. Enamikku teisi saab aga korrigeerida.
Kroonilist kõhukinnisust peetakse tõsiseks soole volvuluse riskiteguriks. Siin saab edukalt kasutada rahvapäraseid abinõusid.
Lihtsaim soovitus on võtta hommikul tühja kõhuga suus supilusikatäis taimeõli ja keerutada seda suus nii kaua kui talutav, seejärel sülitada ülejäänu välja (see peaks olema värvi muutnud) ja loputada suud. See protseduur eemaldab ka kehast joobe.
Hommikuks sööge hommikusöögiks toorest riivitud peedist, porgandist ja peeneks hakitud kapsast taimeõliga valmistatud „luuda“ salatit.
Peedi infusioon vees. Koori 0,5 kg juurvilju, tükelda, vala peale liiter keeva vett, lase kolm kuni neli tundi tõmmata. Seejärel lisa 150 g suhkrut ja teelusikatäis kuivpärmi, pane üheks päevaks pimedasse kohta. Kurna päeva pärast. Joo ½ tassi kolm kuni neli korda päevas. Lõdvestab soolelihaseid, on krambivastase ja antiseptilise toimega, normaliseerib peristaltikat.
Vadakukalja vereurmarohuga. 3 liitri vadaku jaoks on vaja klaasi peeneks hakitud vereurmarohu ürti ja suhkrut. Sega vereurmarohi suhkruga, vala marlitükile, seo sõlme, aseta vadakuga anumasse, kata marliga ja pane 14 päevaks pimedasse kohta. Eemalda sõlm, pigista välja ja kurna. Hoida purki kaljaga külmkapis nailonkaane all. Joo ½ klaasi kaks korda päevas pool tundi enne sööki. Kuur on 14 päeva, kahe või kolme päeva pärast joo ülejäänud kalja vastavalt skeemile.
Taimne ravi aitab mitte ainult kõhukinnisuse, vaid ka ülesöömise ja toidumürgituse korral.
Lahtistina võite valmistada astelpaju koorest keedut: valage 100 g purustatud toorainet liitri veega, keetke tund aega madalal kuumusel (ärge keetke). Laske jahtuda, kurnake.
Võtke üks supilusikatäis viis või kuus korda päevas, pool tundi enne või tund pärast sööki.
Ülesöömise korral aitab kalmusejuur väga hästi; söö pool teelusikatäit purustatud kalmusejuurt ja loputa see veega maha.
Raudrohu leotis aitab: keeva veega valada kuhjaga teelusikatäis, minuti pärast kurnata, lasta veidi jahtuda ja juua.
Toidumürgituse tagajärgi saab neutraliseerida siguriteediga: 25 g purustatud kuiva toorainet valage klaasi keeva veega, mähkige kinni ja laske üleöö seista. Jooge kolm kuni neli korda päevas, pool tundi enne sööki. Jooge siguriteed pärast mao puhastamist, milleks jooge kolm klaasi soolatud vett. Magu võib puhastada mitu korda.
Samuti valmistatakse kuivatatud vaarikalehtede või piparmündi infusioon. Neid juuakse tühja kõhuga hommikul ja õhtul. Jooma tuleb aeglaselt, väikeste lonksudena.
Homöopaatia viitab ka konservatiivsetele ravimeetoditele, seetõttu on selle probleemi kõrvaldamine homöopaatiliste ravimitega vastuvõetamatu.
Volvuluse ennetamiseks ja kroonilise kõhukinnisuse ning põletikulise soolehaiguse vastu võitlemiseks on saadaval palju ravimeid, näiteks:
Causticum (Causticum) – kasutatakse kõhukinnisuse korral, millega kaasneb kõva ja kuiv väljaheide, mõnikord ka limaeritus; roojamine toimub suure vaevaga ja pingutusega;
Bryonia (Bryoniya) – päraku ja pärasoole kuivade limaskestade, suuõõne samade aistingute, tugeva janu, keele katku, roojamisvajaduse puudumise; puhituse korral; võivad kasutada rasedad naised;
Hüdrastis (Hüdrastis) – krooniline kõhukinnisus patsientidel, kes on pikka aega võtnud lahtisteid; rasedad naised, kes soovivad süüa liha, mitte köögiviljatoite;
Natrium muriaticum (Natrium muriaticum) - praod, rebendid pärakus koos verejooksuga; torkiv tunne pärast roojamist; kuivad limaskestad; kõik see põhjustab patsiendil kibestumist; soolestiku pärasooleosa paresteesia; kõhukinnisus patsientidel, kellel on väikese vaagna siseorganite nihkumine; patsiendid higistavad, on väga nõrgad, armastavad soolast toitu.
Homöopaatilisi ravimeid peaks määrama homöopaatiline arst, kes uurib patsiendi haiguslugu, elustiili, harjumusi ja eelistusi. Kõike seda võetakse väljakirjutamisel arvesse ja iseravimine, isegi äärmiselt väikestes annustes kasutatavate homöopaatiliste ravimitega, on ohtlik.
Ärahoidmine
Soole volvuluse ennetamine on elustiil, mis ei soodusta selle haiguse teket. Eriti oluline on see inimestele, kellel on kõhuorganite kaasasündinud anatoomilised tunnused.
Selle haiguse ennetamine seisneb eelkõige dieedi järgimises. Pikaajaline paastumine koos järgneva liigse küllastusega, suures koguses taimse toidu tarbimine suurendab soole torsiooni riski.
Soovitatav on süüa regulaarselt ja mitmekesiselt väikeste portsjonitena, 4-5 korda päevas, riskirühma kuuluvatel inimestel eelistada vedelat, purustatud toitu. Jätke toidust välja väga kuum või külm, rasvane, suitsutatud, soolane toit ja alkohol.
On vaja õigeaegselt vabaneda roojamisraskustest. Kui teil on nõrk soole peristaltika tõttu kalduvus kõhukinnisusele, peate sööma rohkem taimset toitu, mis normaliseerib soolestiku motoorikat ja soodustab väljaheidete kiiremat väljutamist organismist.
Näiteks neoplasmide põhjustatud kõhukinnisuse korral tuleks igapäevasest menüüst eemaldada tooted, mis stimuleerivad soolestiku motoorikat. Kuna sel juhul võib aktiivne soolestiku motoorika esile kutsuda soolestiku pöörlemist.
Ravige õigeaegselt kõhukelmeorganite ja sooleinfektsioonide ägedaid põletikulisi protsesse, mis võivad viia adhesioonide ja muude tüsistuste tekkeni.


 [
[