Artikli meditsiiniline ekspert
Uued väljaanded
Vitiligo
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.

Vitiligo on haigus, mida iseloomustab nahavärvi kadu laikudena. Värvuse kao ulatus ja kiirus on ettearvamatud ning võivad mõjutada mis tahes kehaosa. See seisund ei ole eluohtlik ega nakkav. Vitiligo ravi seisneb kahjustatud nahapiirkondade välimuse parandamises. Haigust ei saa täielikult ravida.
Riskitegurid
Praegu on võimalik tuvastada mitmeid depigmentatsiooni arengut soodustavaid eelnevaid tegureid. Nende hulka kuuluvad: psühholoogiline, lokaalne füüsiline trauma, siseorganite patoloogia, joove (äge või krooniline), sünnitus, kokkupuude ultraviolettkiirgusega (või ioniseeriva kiirgusega), põletused jne.
Pathogenesis
Lisaks on tuvastatud mitmeid sisemisi ja väliseid tegureid, millel on dermatoosi tekkes oluline roll: tsütokiinid ja põletikumediaatorid, antioksüdantne kaitse, oksüdatiivne stress jne. Samuti pole vähetähtsad välised tegurid, nagu ultraviolettkiirgus, viirusnakkused, kemikaalid jne.
Siiski tuleks meeles pidada ka ülaltoodud tegurite sõltumatut või sünergilist mõju ehk vitiligo multifaktoriaalset olemust. Selles osas järgivad mõned autorid vitiligo puhul konvergentsiteooriat.
Neurogeenne hüpotees põhineb depigmentlaikude paiknemisel piki närve ja närvipõimikuid (segmentaalne vitiligo), vitiligo teke ja levik algab sageli pärast närvilisi kogemusi, vaimset traumat. Patsientidel dermise närvide seisundi uurimisel leitakse Schwanni rakkude basaalmembraani paksenemist.
Küsimus immuunsüsteemi osalemisest vitiligo patogeneesis on pikka aega vaieldud. Vitiligohaigete immunoloogiliste parameetrite muutuste analüüs on näidanud, et immuunsüsteemil on teatud roll patoloogilise protsessi tekkimises ja arengus. Teatud defitsiidi esinemine T-rakkudes (T-lümfotsüütide ja T-abistajarakkude kogupopulatsiooni vähenemine) ja humoraalsetes sidemetes (kõikide klasside immunoglobuliinide vähenemine), mittespetsiifiliste resistentsusfaktorite (fagotsütaarse reaktsiooni näitajate) nõrgenemine T-supressorite muutumatu või suurenenud aktiivsuse taustal viitab immuunsüsteemi toimimise häiretele, immunoloogilise jälgimise nõrgenemisele, mis lõppkokkuvõttes võib olla üks patoloogilise protsessi tekkimise ja arengu käivitajaid.
Vitiligo sagedane kombinatsioon erinevate autoimmuunhaigustega (pernicious aneemia, Addisoni tõbi, diabeet, fokaalne alopeetsia), ringlevate organispetsiifiliste antikehade ja melanotsüütide vastaste antikehade olemasolu, samuti C3 komponendi ja IgG ladestumine vitiligo naha basaalmembraani tsooni, lahustuva interleukiin-2 (RIL-2) taseme tõus vereseerumis ja nahas kinnitavad autoimmuunse mehhanismi osalemist selle haiguse tekkes.
Vitiligo sagedane kombinatsioon endokriinsete näärmete haigustega on viidanud viimaste osalemisele vitiligo tekkes.
Vitiligo naha lipiidide peroksüdatsiooni (LPO) protsesside suurenemine, katalaasi ja tioredoksüreduktaasi aktiivsuse vähenemine viitas LPO osalemisele melanogeneesis. Vitiligo esinemine patsientide pereliikmetel ja lähisugulastel viitab pärilikele teguritele vitiligo tekkes. Autori enda materjali ja kirjandusandmete analüüs vitiligo perekondlike juhtumite kohta näitas, et koormatud perekondliku anamneesiga isikud on ohustatud ja võivad teatud päästikfaktorite mõjul tekkida vitiligo laigud.
Teadlased ei ole veel vitiligo pärilikkuse tüübi osas üksmeelele jõudnud.
Eriti huvitav on vitiligo ja peamiste histosobivusgeenide (HLA-süsteem) vahelise seose uurimine. Uuringutes olid kõige sagedamini tuvastatud HLA haplotüübid DR4, Dw7, DR7, B13, Cw6, CD6, CD53 ja A19. Haplotüüpide esinemise sagedus võib aga uuritava populatsiooni lõikes varieeruda.
Sümptomid vitiligo
Vitiligolaik on valge või piimvalge depigmentatsioon, millel on selged piirid, ovaalne kuju ja erinevad suurused. Laigud võivad olla eraldi või mitu ja tavaliselt ei kaasne nendega subjektiivseid aistinguid. Normaalses kulus on vitiligokahjustuse pind ühtlane, sile ja puudub atroofia, telangiektaasia või koorumine. See on vitiligo üldine definitsioon.
Vitiligo laigu värvus sõltub nahatüübist ja melaniinipigmendi säilivusest kahjustuses. Depigmenteerunud kahjustust ümbritseb tavaliselt normaalselt pigmenteerunud tsoon.
Trikroomse vitiligo korral on helepruun tsoon, kus keskne depigmenteerunud tsoon läheb üle ümbritsevasse pruuni (või tumepruuni) normaalselt pigmenteerunud tsooni. See vahepealne tsoon on erineva laiusega ja on Woodi lambi all selgelt nähtav. Trikroomne vitiligolaik asub sageli tüvel ja seda leidub tavaliselt tumeda nahaga inimestel.
Mõnedel patsientidel võib depigmenteerunud laigu ümbritseda hüperpigmenteerunud tsoon. Kõigi nende värvide (depigmenteerunud, akromaatiline, normaalne ja hüperpigmenteerunud) olemasolu võimaldas seda tüüpi vitiligo nimetada kvadrikroomseks vitiligoks (neljavärviliseks).
Punktaalse vitiligo korral on hüperpigmenteerunud või normaalselt pigmenteerunud naha taustal nähtavad väikesed, täpsed depigmenteerunud laigud.
Põletikuline vitiligo on haruldane. Seda iseloomustab punetus (erüteem), tavaliselt vitiligoosse laigu servades. Märgitakse, et selle esinemine on vitiligo progresseerumise märk.
Erinevate ärritajate või päikesekiirguse mõjul imbuvad vitiligo laigud (kui need paiknevad naha avatud aladel - rinnal, kaelal, käte ja jalgade tagaküljel) sisse, paksenevad, naha muster muutub, mis viib kahjustuse, eriti selle servade, lihheniseerumiseni. Seda haiguse varianti nimetatakse kõrgendatud piiridega vitiligoks.
Tuleb meeles pidada, et depigmentatsiooni kolded võivad tekkida ka pikaajaliste põletikuliste nahahaiguste (psoriaas, ekseem, erütematoosluupus, lümfoom, neurodermatiit jne) kohas. Selliseid koldeid nimetatakse tavaliselt põletikujärgseks vitiligoks ja neid on üsna lihtne eristada primaarsest vitiligoost.
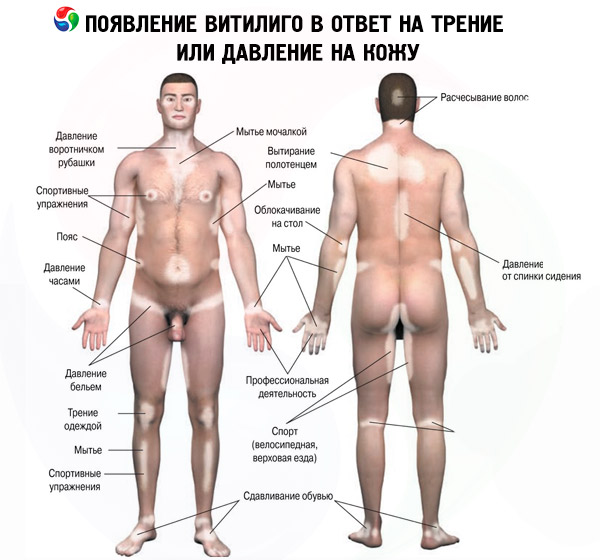
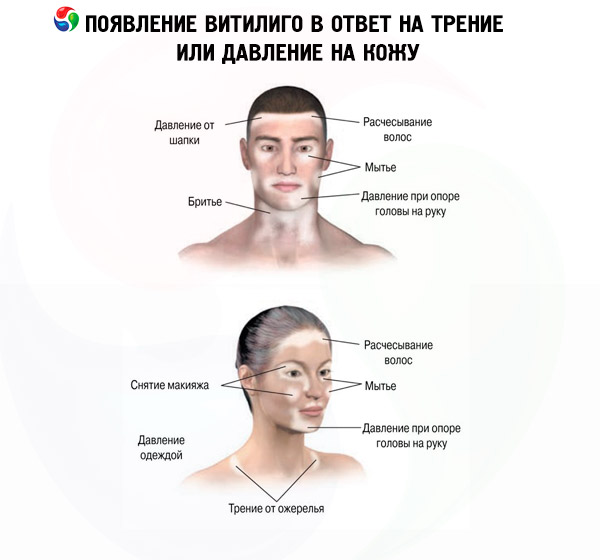
Depigmenteerunud laigud võivad paikneda sümmeetriliselt või asümmeetriliselt. Vitiligole on iseloomulik uute või olemasolevate depigmenteerunud laigude suurenemine mehaaniliste, keemiliste või füüsikaliste tegurite mõju piirkonnas. Dermatoloogias tuntakse seda nähtust isomorfse reaktsioonina ehk Koebneri fenomenina. Vitiligo korral on pärast nahamuutusi kõige levinum juuste värvimuutus, mida nimetatakse leukotrichiaks ("leuko" - kreeka keelest valge, värvitu, "trichia" - juuksed). Tavaliselt muutuvad peas, kulmudel ja ripsmetel vitiligolaikudes asuvad juuksed värvi, kui depigmenteerunud laigud lokaliseeruvad peas ja näol. Küüneplaatide kahjustus vitiligo korral (leukonühhia) ei ole spetsiifiline sümptom ja selle esinemissagedus on sama, mis üldpopulatsioonis. Enamikul patsientidest on vitiligoossed laigud haiguse alguses ümmarguse või ovaalse kujuga. Kahjustuste progresseerudes, suurenedes või ühinedes muutub kahjustuse kuju, omandades figuuride, vanikute või geograafilise kaardi kuju. Vitiligo laikude arv varieerub ühest mitmeni.
Etapid
Vitiligo kliinilises kulges eristatakse järgmisi etappe: progresseeruv, statsionaarne ja repigmentatsioonistaadium.
Kõige sagedamini täheldatakse ühte lokaliseerunud laiku, mis ei pruugi pikka aega suureneda ehk olla stabiilses olekus (statsionaarses staadiumis). Vitiligo aktiivsusest või progresseerumisest on tavaks rääkida siis, kui kolme kuu jooksul enne uuringut tekivad uued või vanad depigmentatsioonikolded. Vitiligo loomuliku kulgemise korral tekivad aga mõne kuu pärast uued depigmentatsioonikolded primaarse naha lähedale või teistele piirkondadele, st vitiligo hakkab aeglaselt progresseeruma. Mõnedel patsientidel tekib naha patoloogilise protsessi ägenemine mõne päeva või nädala jooksul pärast haiguse algust või tekib mitu depigmentatsiooni üksteise järel naha erinevatele piirkondadele (pea, torso, käsi või jalg). See on kiiresti progresseeruv staadium, nn vitiligo fulminans (välkvitiligo).
Kõik ülaltoodud kliinilised sümptomid (leukotriihia, Koebneri fenomen, perekondlikud juhtumid, juuste ja limaskestade kahjustused, haiguse kestus jne) määravad enamasti vitiligo progresseerumise ette või esinevad sageli patsientidel, kellel on aktiivne nahapatoloogia.
Vormid
Eristatakse järgmisi vitiligo kliinilisi vorme:
- lokaliseeritud vorm järgmiste sortidega:
- fokaalne - ühes piirkonnas on üks või mitu täppi;
- segmentaalne - üks või mitu täppi paiknevad närvide või plexuste kulgemise ääres;
- limaskest - mõjutatud on ainult limaskestad.
- üldistatud vorm järgmiste sortidega:
- akrofastsiaalne - käte, jalgade ja näo distaalsete osade kahjustus;
- vulgaarne - hulk juhuslikult hajutatud laike;
- segatud - akrofasiaalse ja vulgaarse või segmentaalse ja akrofasiaalse ja (või) vulgaarse vormi kombinatsioon.
- universaalne vorm - kogu naha täielik või peaaegu täielik depigmentatsioon.
Lisaks on kahte tüüpi vitiligo. B-tüübi (segmentaalne) korral paiknevad depigmenteerunud laigud närvide või närvipõimiku kulgemisel, nagu vöötohatise puhul, ja on seotud sümpaatilise närvisüsteemi talitlushäiretega. A-tüüp (mittesegmentaalne) hõlmab kõiki vitiligo vorme, mille puhul sümpaatilise närvisüsteemi talitlushäireid ei täheldata. Seda tüüpi vitiligo on sageli seotud autoimmuunhaigustega.
Vitiligoosse kahjustuse repigmentatsioon võib tekkida päikesekiirte või meditsiinilise ravi mõjul (indutseeritud repigmentatsioon) või tekkida spontaanselt, ilma igasuguse sekkumiseta (spontaanne repigmentatsioon). Kahjustuste täielik kadumine spontaanse repigmentatsiooni tagajärjel on aga väga haruldane.
Eristatakse järgmisi repigmentatsiooni tüüpe:
- perifeerne tüüp, mille puhul depigmenteerunud kahjustuse servas ilmuvad väikesed pigmendilaigud;
- perifollikulaarne tüüp, mille puhul depigmenteerunud taustal ilmuvad juuksefolliikulite ümber väikesed nõelapea suurused pigmenditäpid, mis seejärel tsentrifugaalselt suurenevad ja protsessi soodsa kulgemise korral ühinevad ning katavad kahjustuse;
- tahke tüüp, mille puhul depigmenteerunud koha kogu pinnale ilmub esmalt vaevumärgatav helepruun tahke vari, seejärel muutub kogu koha värvus intensiivseks;
- marginaalne tüüp, mille puhul pigment hakkab ebaühtlaselt roomama tervelt nahalt depigmenteerunud koha keskele;
- Segatüüpi, mille puhul ühes kahjustuses või külgnevas kahjustuses võib täheldada mitme ülalkirjeldatud repigmentatsioonitüübi kombinatsiooni. Kõige levinum kombinatsioon on perifollikulaarne marginaalne repigmentatsioonitüüp.
Mida tuleb uurida?
Kuidas uurida?
Diferentseeritud diagnoos
Praktikas on sageli vaja eristada vitiligo sekundaarsetest depigmentlaikudest, mis tekivad pärast primaarsete elementide (papulid, naastud, tuberkullid, pustulid jne) taandumist selliste haiguste korral nagu:
Depigmenteerunud laigud võivad aga olla primaarseks tunnuseks ka teistes haigustes ( pigmenteerimata nevus, süüfilis, albinism, leepra jne) ja sündroomides (Vogt-Koyanogi-Harada, Alszandrini jne).
Kellega ühendust võtta?
Ravi vitiligo
Vitiligo raviks on kaks põhimõtteliselt vastandlikku meetodit, mille eesmärk on luua ühtlane nahapigmentatsioon. Esimese meetodi põhiolemus on väikeste, normaalselt pigmenteerunud nahapiirkondade pleegitamine, mis asuvad pideva depigmentatsiooni taustal. Teine meetod on levinum ja selle eesmärk on pigmentatsiooni suurendamine või nahavärvi defekti varjamiseks erinevate kosmeetikavahendite kasutamine. Seda ravimeetodit saab läbi viia nii kirurgiliselt kui ka mittekirurgiliselt.
Vitiligo ravis kasutavad paljud dermatoloogid mittekirurgilist meetodit, mis hõlmab fototeraapiat (PUVA-ravi, lühilaine ultraviolett-B-ravi), laserteraapiat (madala intensiivsusega heelium-neoon, Eximer-lazer-308 im), kortikosteroide (süsteemne, lokaalne), ravi fenüülalaniini, khelliini, türosiini, melageniini, lokaalsete immunomodulaatorite, kaltsipatriooli, pseudokatalaasi ja taimsete preparaatidega.
Viimastel aastatel on mikrokirurgia arenguga üha tavalisemaks muutunud kultiveeritud melanotsüütide mikrosiirdamine tervest nahast vitiligo kahjustusse.
Paljutõotav suund on vitiligo ravimiseks mitmete mittekirurgiliste, samuti kirurgiliste ja mittekirurgiliste meetodite kombinatsiooni kasutamine.
PUVA-ravis kasutatakse fotosensibilisaatoritena sageli 8-metoksüpsoraleeni (8-MOP), 5-metoksüpsoraleeni (5-MOP) või trimetüülpüropeeni (TMP).
Viimastel aastatel on teatatud 290–320 nm lainepikkusega fototeraapia kõrgest efektiivsusest. Selline (lairibaline UVB-fototeraapia) UVB-teraapia osutus aga vähem efektiivseks kui PUVA-ravi, mis on selle ravimeetodi ebapopulaarsuse põhjuseks.
Kohalikku FTX-i kasutatakse juhtudel, kui patsiendil on piiratud vitiligo vorm või kahjustused hõlmavad vähem kui 20% kehapinnast. Välismaal kasutatakse fotosensibilisaatorina 1% oksaraleeni lahust ning Usbekistanis (ja SRÜ riikides) ammifuriini, psoraleeni ja psoberaani 0,1% lahuse kujul.
Haiguse ravis on palju teateid paiksete kortikosteroidide, immunomodulaatorite (elidel, protopic), kaltsipatriooli (daivopsx) efektiivsuse kohta.
Normaalselt pigmenteerunud naha pleegitamist (või depigmentatsiooni) vitiligo korral kasutatakse juhul, kui patsiendi depigmenteerunud kahjustused hõlmavad olulisi kehapiirkondi ja nende repigmentatsiooni on praktiliselt võimatu esile kutsuda. Sellistel juhtudel, patsiendi naha ühetoonilise värvimiseks, pleegitatakse või depigmenteeritakse normaalse naha väikeseid saari (või alasid), kasutades 20% monobensoüüleeterhüdrokinooni (MBEH) salvi. Esmalt kasutatakse 5% MBEH salvi ja seejärel suurendatakse annust järk-järgult, kuni saavutatakse täielik depigmentatsioon. Enne ja pärast MBEH kasutamist soovitatakse patsientidel vältida naha päikesevalguse käes hoidmist.


 [
[