Artikli meditsiiniline ekspert
Uued väljaanded
Blepharoconjunctivitis
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
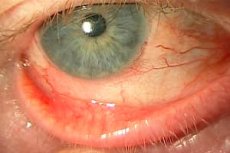
Blefarokonjunktiviit on põletikuline silmahaigus, mille põhiolemus on silma limaskesta (konjunktiivi) ja silmalaugude põletik. Tüüpilised sümptomid on valu, põletik, põletustunne ja silma kuivus. Haigusel võib olla erinev etioloogia, kuid patogenees põhineb põletikulisel protsessil. Selle haiguse oht seisneb selles, et see võib progresseeruda ja tüsistuste kiiresti areneda. Kõige sagedamini tekib põletiku taustal nakkusprotsess, mis omakorda viib selleni, et silm hakkab mädanema ja tekivad kaasuvad patoloogiad.
Epidemioloogia
Statistiliselt kaasneb silmapiirkonna põletikulise protsessiga peaaegu alati infektsioon. Mitmete autorite-uurijate poolt blefarokonjunktiviidiga patsientide osalusel läbi viidud bakterioloogilised uuringud võimaldasid kindlaks teha järgmise patoloogia etioloogilise struktuuri: patsientidel on ülekaalus 2 ja 3 tüüpi mikroorganismidega seotud seosed (46%). Neist: S. Aureus + E. Coli - 12%; S. Aureus + C. Albicans - 8%; S. Aureus + S. Pneumoniae - 8%; S. Aureus + S. Pneumoniae - 8%.aureus + S.pneumoniae S.pyogenes - 8%; S. Aureus + S.pyogenes + Streptococcus spp. - 8%; S. Aureus + Streptococcus spp. + Bacteroides spp. - Raskete silmapatoloogiate ja keerulise blefarokonjunktiviidiga patsientide rühmas on ülekaalus 4 ja 5 tüüpi mikroorganismidega seotud seosed (55%). Neist: S. Aureus + E. Coli + Peptostreptococcus spp + Monococcus spp - 16,5%; S. Aureus + C.Albicans + E. Coli + S.epidermidis - S. Aureus + C. Albicans + E. Coli + S. Epidermidis - 16,5% epidermidis - 16,5%; S. Aureus + E. Coli + Klebsiella pneumoniae + C.Albicans + Enterococcus spp - 11%; S. Aureus + S.epidermidis + H.influenzae + S.pyogenes + E. Coli - 11%.
Vanusenäitajate analüüsimisel leidsime, et 30–35% juhtudest täheldatakse blefarokonjunktiviiti esimesel eluaastal lastel, 25–30% juhtudest 1–12-aastastel lastel. 12–35-aastastel inimestel täheldatakse mäda silmas palju harvemini – mitte rohkem kui 5% registreeritud patoloogia juhtudest. Ülejäänud 35–40% esineb üle 35-aastastel inimestel. Pärast blefarokonjunktiviidi tekke aluseks olevate etioloogiliste tegurite analüüsimist jõudsime järeldusele, et 95% juhtudest on selle patoloogia tekke põhjuseks bakteriaalse infektsiooniga seotud põletikuline protsess.
Põhjused blepharoconjunctivitis
Põhjuseid võib olla palju: põletiku teke, infektsioon (bakteriaalne, viiruslik). Mõned blefarokonjunktiviidi tüübid tekivad allergiliste reaktsioonide ja seeninfektsiooni taustal. Blefarokonjunktiviidi põhjuseks võivad olla spasmid, joove, samuti ainevahetusprotsesside ja lokaalse vereringe häired nii silma limaskestadel kui ka võrkkesta ja aju tasandil. Blefarokonjunktiviit võib olla üldise somaatilise haiguse või nakkushaiguse tagajärg. Sageli tekib see külmetuse, hüpotermia korral, pärast operatsiooni, eriti silmas ja ajus.
Riskitegurid
Riskirühma kuuluvad erinevad inimrühmad. Esiteks on need inimesed, kellel on esinenud kroonilisi, harvemini ägedaid silmahaigusi. Negatiivset mõju avaldavad mitmesugused traumad ja kirurgilised sekkumised, eriti kui nendega kaasneb silma terviklikkuse rikkumine. Riskiteguriteks võivad olla kaasuvad patoloogiad, eriti mitmesugused ainevahetushäired, nagu ateroskleroos, suhkurtõbi, isutus ja rasvumine. Nägemisorganite patoloogiate arengut võivad soodustada süsivesikute, valkude, rasvade ainevahetuse häired, vitamiinide ja mineraalide puudus või liig. Nägemis-sensoorse süsteemi jaoks on eriti olulised B-vitamiinid, K-vitamiin, A-vitamiin, E-vitamiin, samuti mineraalid nagu väävel, tsink, vask ja raud.
Riskifaktorite hulka kuuluvad mitmesugused infektsioonikolded organismis, püsiv viirusnakkus ja mikrofloora häired. On teadaolevaid blefarokonjunktiviidi tekke juhtumeid parasiitide taustal, nahalestade (demodex) juuresolekul. See on seotud nende mikroorganismide silma tungimise suure riskiga. Seega tekib patogeenide tungimise kohas põletikuline ja nakkuslik protsess, millega sageli kaasneb mäda teke. Kontaktläätsi võib samuti pidada riskifaktoriks, kuna silma limaskesta ja läätse kokkupuude loob hapnikuvaba keskkonna. Selles keskkonnas on optimaalsed tingimused mikroorganismide (anaeroobide) paljunemiseks, mis võib põhjustada põletikku ja mäda teket.
Riskiteguriteks võib pidada ka kaasnevaid üldhaigusi. Eriti negatiivselt mõjutavad need haigused, mille puhul inimene võtab antibiootikume, viirusevastaseid või põletikuvastaseid ravimeid. See on tingitud asjaolust, et need ravimid häirivad kohalikku immuunsust, rikuvad limaskestade koloniseerimiskindlust, mis suurendab silma saastumise ohtu patogeenidega.
Blefarokonjunktiviiti diagnoositakse sageli vastsündinutel, esimesel eluaastal lastel, eriti enneaegselt sündinutel või väikese kehakaaluga lastel. See on tingitud asjaolust, et selles vanuses lastel pole mikrofloora veel täielikult välja kujunenud ja silm on uute tingimustega kohanemise staadiumis. Seega on keskkonnateguritel kahjulik mõju nii silmale endale kui ka selle limaskestale. Võimalikud riskifaktorid, mille taustal võib tekkida patoloogiline protsess nägemissüsteemis, on ületöötamine, nägemishügieeni rikkumine ja suurenenud silmade koormus.
Risk suureneb ka siis, kui inimesel toimuvad vanusega seotud muutused, biokeemiline ja hormonaalne taust on häiritud ning immuunsus väheneb.
Pathogenesis
Patogenees põhineb peamiselt silma limaskesta (konjunktiivi) ja silmalau põletikulisel protsessil. Patogeneesi määravad suuresti põhjus ja vallandavad tegurid, mis põletikulist protsessi ise käivitavad. Järk-järgult võib liituda bakteriaalne infektsioon, kuna aseptilist (mittepõletikulist) protsessi organismis täheldatakse harva. Järk-järgult võib tekkida mäda, mida sageli peetakse bakteriaalse infektsiooni märgiks. Kõik see viib mikrofloora edasise häirdumiseni, kaitse- ja kompensatsioonimehhanismide vähenemiseni, hormonaalse tausta häirdumiseni.
Põletikuline protsess areneb standardsel viisil: leukotsüüdid, lümfotsüüdid ja neutrofiilid jõuavad nakkuskoldesse. Kõik need rakud toodavad aktiivselt põletikulisi tegureid. Samuti toodavad nad mediaatoreid, interleukiine, tsütokiine ja teisi mediaatoreid, mis aktiveerivad üsna kiiresti lokaalset immuunsust, tekivad mitmesugused kompenseerivad ja kaitsvad reaktsioonid. Nendega kaasneb sageli põletustunne ja pisaravool.
Sümptomid blepharoconjunctivitis
Sümptomid sõltuvad patoloogia kulgu iseloomust. Seega võivad blefarokonjunktiviidi sümptomid olla nii ägedad kui ka kroonilised. Esiteks esinevad limaskestade häirete tunnused, mis avalduvad limaskestade rabeduse ja punetuse näol. Selle taustal tekib valu, põletustunne ja silmade kuivus. Järk-järgult sümptomid süvenevad, tekib pisaravool, mõnikord - tugev mädane eritis. Teiseks on silma funktsionaalsed võimed oluliselt halvenenud. Eelkõige esinevad väsimuse tunnused, nägemine võib olla halvenenud, ilmneb valguskartus.
Blefarokonjunktiviidi esimesteks tunnusteks on kaebused silma ummistuse tunde, sügeluse, põletustunde, pisaravoolu, valu, suurenenud väsimuse ja vesiste silmade kohta. Kõik need sümptomid kipuvad õhtu poole märkimisväärselt süvenema. Sageli tekib silma pinnale või silmalaule kile, mille kaudu on võimatu pilti selgelt näha. Tundub, nagu oleks silm kaetud valge looriga. Nägemisteravus väheneb, kõik siluetid on tajutavad ähmased.
Esimene märk võib olla mäda ilmumine, millega algavad kõik patoloogia peamised sümptomid. Eriti märgatav on mäda teke hommikul. See on tingitud asjaolust, et öösel ei ole pisaraaparaat aktiivne, mäda ei uhu pisaratega ära. Seega avaldub hommikul selle intensiivne kogunemine. Tuleb arvestada, et mäda koguneb otse limaskesta pinnale, silmalau alla, mis toetab limaskesta enda ja silmalau põletikku. Sel perioodil on silma avamine tavaliselt üsna raske, sest silmalaud on kokku kleepunud ja sageli tekib turse.
Blefarokonjunktiviit lastel
Üks levinumaid haigusi lastel on blefarokonjunktiviit, mis on tingitud mitmest tegurist. Seega vastsündinutel ja esimesel eluaastal lastel täheldatakse patoloogiat kõige sagedamini ja see kulgeb kõige raskemalt. See on tingitud silma ebaküpsusest ja selle funktsionaalsest ettevalmistamatusest aktiivseks toimimiseks, vastupanuvõimest nakkusteguritele. Varajases eelkoolieas lastel on patoloogia seotud peamiselt kõrge aktiivsuse tasemega, sanitaar- ja hügieeninormide mittejärgimisega. Seega iseloomustab selles vanuses lapsi uudishimu, suur soov õppida ja uurida kõike uut. Lapsed mängivad sageli liivakastis, maapinnal, määrivad käsi näkku ja silmi. Võõrkehade, saasteainete sattumine võib põhjustada vastava reaktsiooni, millega kaasneb põletikulise ja nakkusliku protsessi teke.
Algkooliealistel lastel on blefarokonjunktiviit peamiselt seotud silmade koormuse suurenemisega, silma kohanemisega uute ja suurte koormustega. Seega muutub lapse juhtiv tegevus harivaks, mitte mänguliseks. See on seotud nägemissüsteemi koormuse suurenemise, selle ülekoormuse ja suurenenud kohanemisega.
Noorukieas esineb lastel sageli blefarokonjunktiviiti, mis areneb organismi suurenenud sensibiliseerumise taustal sagedaste nakkus- ja somaatiliste haiguste taustal. Sel perioodil on lastel reeglina vähenenud organismi kohanemisvõime, immuunsuse seisund, mikrofloora ja aktiivsed hormonaalsed muutused. Samuti on noorukitel sageli täheldatud allergilisi ja autoimmuunseid reaktsioone ning suurenenud sensibiliseerumist.
Kuna esimesed murettekitavad sümptomid, mis viitavad blefarokonjunktiviidi tekkele lastel, võivad olla silmavalu, põletustunne, suurenenud pisaravool, suurenenud väsimus.
Eneseravi ei tohiks kunagi harrastada, kuna see võib oluliselt häirida kogu visuaalse süsteemi homöostaasi ja põhjustada tõsiseid tüsistusi.
Vormid
Sõltuvalt klassifikatsiooni aluseks olevatest kriteeriumidest on blefarokonjunktiviiti mitut tüüpi. Seega, vastavalt haiguse avaldumise olemusele, eristatakse ägedat ja kroonilist blefarokonjunktiviiti. Ägeda patoloogia korral tekib äge nägemiskahjustus, sümptomid süvenevad järsult, esineb valu, põletustunne, suurenenud pisaravool. Kroonilist blefarokonjunktiviiti iseloomustavad sellised tunnused nagu latentne, varjatud kulg, patoloogia sümptomite järkjärguline suurenemine. Sõltuvalt patoloogia arengut provotseerinud etioloogilisest tegurist eristatakse allergilist, demodektoosset, viiruslikku, herpeetilist, meibomi ja mädast blefarokonjunktiviiti.
Äge blefarokonjunktiviit.
See on silmalauge ja konjunktiivi mõjutav põletik, mis põhjustab punetust, sügelust, turset ja mõnikord lima või mäda eritumist silmast. Selle seisundi võivad põhjustada mitmesugused tegurid, sealhulgas bakteriaalsed ja viirusnakkused, allergilised reaktsioonid või kokkupuude väliste ärritajatega.
Ägeda blefarokonjunktiviidi iseloomulikud tunnused ja sümptomid on järgmised:
- Silmalaugude ja konjunktiivi punetus ja turse. Konjunktiiv on läbipaistev membraan, mis katab silmavalge ja silmalaugude sisekülge. Põletik muudab selle punaseks ja turseks.
- Sügelus ja põletustunne. Levinud aistingud, mis võivad olla üsna ärritavad.
- Silmadest erituv eritis, mis võib olenevalt põletiku põhjusest olla limane või mädane. Hommikul võivad silmalaud olla kleepuvad, kuna une ajal eritis kuivab.
- Võõrkehatunne silmas ja suurenenud pisaravool.
- Samuti võib esineda valgustundlikkust ehk fotofoobiat, eriti kui põletik on tugev.
Ägeda blefarokonjunktiviidi ravi sõltub põhjusest. Bakteriaalsed infektsioonid võivad vajada antibiootikume tilkade või silmasalvide kujul. Viirusinfektsioone, näiteks herpesviirust, saab ravida viirusevastaste ravimitega. Allergilisi reaktsioone kontrollitakse sageli antihistamiinikumide ja allergeenidega kokkupuute vältimisega.
Krooniline blefarokonjunktiviit.
Krooniline blefarokonjunktiviit on silmalau servade ja silma konjunktiivi pikaajaline ja korduv põletikuline seisund. Seda seisundit iseloomustab pikaajaline põletikuline protsess, mis võib kesta kuid või isegi aastaid, ägenemise ja sümptomite vähenemise perioodidega.
Kroonilise blefarokonjunktiviidi iseloomulikud tunnused on järgmised:
- Korduvad sümptomid: Kroonilise blefarokonjunktiviidiga patsientidel võivad perioodiliselt ägeneda sellised sümptomid nagu sügelus, põletustunne, liivased silmad, rasked silmalaud ja suurenenud pisaravool.
- Silmalaugude servade muutused: silmalaugude servade põletik võib põhjustada mitmesuguseid muutusi, nagu punetus, turse, koorikute teke, servade paksenemine ja ripsmete väljalangemine.
- Kaaviari ja kamedoonide ilmumine: Silmalaugude servadele võivad tekkida kollakad kaaviar (õline eritis meibomi näärmetest) ja komedoonid (meibomi tuubulite ummistus), mis võivad põhjustada ebamugavust ja süvendada põletikku.
- Kroonilise konjunktiviidi teke: silma konjunktiivi põletik võib samuti muutuda krooniliseks, mis avaldub silmamuna pinnal olevate veresoonte punetuse, turse ja hüperplaasia näol.
- Seotud seisundid: Krooniline blefarokonjunktiviit võib olla seotud teiste seisunditega, nagu rosaatsea, seborröa dermatiit, demodekoos ja allergilised reaktsioonid.
- Vajalik on pikaajaline ravi: kroonilise blefarokonjunktiviidi ravi nõuab sageli pikaajalist ja süstemaatilist lähenemist, mis hõlmab regulaarset silmalaugude hügieeni, paiksete ravimite (nt tilkade või salvide) manustamist ja kaasnevate seisundite ravi.
Krooniline blefarokonjunktiviit võib patsiendi elukvaliteeti oluliselt halvendada, mistõttu on oluline käia regulaarselt silmaarsti juures kontrollis ja järgida ravisoovitusi sümptomite ohjamiseks ja ägenemiste vältimiseks.
Allergiline blefarokonjunktiviit.
See on silmalaugude ja konjunktiivi allergiline põletik, mis võib tekkida organismi kokkupuutel erinevate allergeenidega. See on üks levinumaid allergilisi silmahaigusi.
Allergilise blefarokonjunktiviidi iseloomulikud tunnused on järgmised:
- Sügelus ja ärritus: Patsiendid kurdavad sageli tugevat sügelust ja ebamugavustunnet silmalaugudel ja konjunktiivis.
- Silmade ja silmalaugude punetus: Silmad võivad olla punased ja silmalaugude ümbritsev nahk võib olla ka põletikuline ja punane.
- Pisaravool: Suurenenud pisaravool on üks tüüpilisi allergilise silmapõletiku tunnuseid.
- Silmalaugude ja ümbritsevate kudede turse: Allergilise protsessi mõjul võivad silmalaud paisuda ja paksemaks muutuda.
- Fotoreaktsioon: Valgustundlikkus võib suureneda, mis võib eredas valguses põhjustada valulikkust ja ebamugavustunnet.
- Limasmädane eritis: Mõnel juhul on patsientidel silmadest limasmädane eritis.
- Liiva tunne silmades: Patsiendid võivad tunda, et neil on midagi silmades, näiteks liiva või võõrkeha.
- Nägemiskahjustus: Silmade turse ja ärrituse tõttu võib esineda ajutist nägemiskahjustust.
Allergilise blefarokonjunktiviidi ravi hõlmab tavaliselt antihistamiinikumide silmatilkade või salvide, põletikuvastaste tilkade ja külmade kompresside kasutamist sümptomite leevendamiseks. Raske allergilise reaktsiooni korral võib olla vajalik süsteemsete antihistamiinikumide või kortikosteroidide manustamine arsti järelvalve all.
Demodektiline blefarokonjunktiviit
Põhjustatud demodekside paljunemisest. Demodeksid on mikroskoopilised lestad, mis elavad tavaliselt inimestel silmalaugude servades asuvates meibomi näärmetes. Siin on selle haiguse peamised omadused:
- Põhjus: Demodekoosse blefarokonjunktiviidi põhjustab demodekside parasiit Meibomi näärmetes, kus need lestad toituvad ja paljunevad.
- Sümptomid: Demodektilise blefarokonjunktiviidi iseloomulikeks sümptomiteks on silmalau servade punetus, sügelus, põletustunne, liiva tunne silmas, eritis silmast, sageli hommikul pärast magamist, ja võimalik koorikute teke ripsmete alusel.
- Diagnoos: Demodektilise blefarokonjunktiviidi diagnoosimiseks on tavaline kraapida silmalau servade pinda, et uurida sisu mikroskoobi all demodekside olemasolu suhtes.
- Ravi: Demodektilise blefarokonjunktiviidi ravi hõlmab demodektiliste ravimite, näiteks permetriini või ivermektiini kasutamist, mida saab manustada paikselt tilkade või salvidena. Näärmete puhastamiseks lestadest ja nende taasilmumise vältimiseks võib soovitada ka maski ja silmalaugude masseerimist.
- Ennetamine: Demodektilise blefarokonjunktiviidi ennetamine hõlmab regulaarset silmalaugude ja silmade hügieeni, sealhulgas silmalaugude puhastamist meigist ja muudest saasteainetest ning kokkupuute vältimist saastunud pindadega.
- Seotud seisundid: Demodekoosne blefarokonjunktiviit võib olla seotud teiste nahahaigustega, nagu rosaatsea või seborröa dermatiit, seega nõuab ravi mõnikord nende seisundite haldamiseks terviklikku lähenemist.
Viiruslik blefarokonjunktiviit.
See on põletikuline seisund, mille põhjustavad viirused, mis mõjutavad konjunktiivi (silma limaskesta) ja silmalau servi. Seda seisundit võivad põhjustada mitmesugused viirused, sealhulgas adenoviirused, herpesviirused ja teised. Siin on viirusliku blefarokonjunktiviidi peamised omadused:
- Nakkuslik iseloom: Viiruslik blefarokonjunktiviit on kontakti teel leviv nakkushaigus. See võib esineda saastunud pindade või viirusekandjate puudutamise kaudu, samuti aerosoolide kaudu.
- Sümptomid: Viirusliku blefarokonjunktiviidi iseloomulikeks sümptomiteks on konjunktiivi ja silmalau serva punetus, turse, põletustunne, sügelus, liivatunne silmas, valgustundlikkus, pisaravool ja rohke pisaravool. Patsientidel võib esineda ka silmast eritist, mis võib olla hägune või sisaldada mäda.
- Inkubatsiooniperiood: viirusliku blefarokonjunktiviidi inkubatsiooniperiood võib varieeruda sõltuvalt viiruse tüübist, kuid tavaliselt jääb see mõnest päevast nädalani.
- Levik: Viiruslik blefarokonjunktiviit võib kergesti inimeselt inimesele levida, eriti tihedas kontaktis, näiteks lastegruppides, perekondlikus suhtluses ja avalikes kohtades.
- Viiruslikud tekitajad: Viiruslikku blefarokonjunktiviiti võivad põhjustada mitmesugused viirused, kuid kõige levinumad on adenoviirused (eriti tüübid 3, 4 ja 8) ja herpesviirused (HSV-1 ja HSV-2).
- Ravi: Viirusliku blefarokonjunktiviidi ravi hõlmab tavaliselt sümptomaatiliste meetmete kasutamist, näiteks külmakompresside kasutamist turse ja ärrituse leevendamiseks ning paiksete viirusevastaste tilkade või salvide kasutamist haigusperioodi lühendamiseks ja viiruse leviku ohu vähendamiseks.
- Ennetamine: Viirusliku blefarokonjunktiviidi ennetamise oluliste meetmete hulka kuuluvad regulaarne kätepesu, saastunud pindadega kokkupuute vältimine ja teistele edasikandumise vältimine.
Herpeetiline blefarokonjunktiviit.
Herpeetiline blefarokonjunktiviit on põletikuline haigus, mida põhjustab herpesviirus, mis mõjutab silmalau serva ja konjunktiivi. Selle seisundi võib põhjustada kas 1. tüüpi herpes (HSV-1), mis on tavaliselt seotud huule- ja näoherpesega, või 2. tüüpi herpes (HSV-2), mis on sagedamini seotud genitaalherpesega. Siin on herpeetilise blefarokonjunktiviidi peamised omadused:
- Viiruslik haaratus: Herpeetiline blefarokonjunktiviit on põhjustatud herpesviirusest, mis võib nakatada silmalau serva ja konjunktiivi, põhjustades põletikku ja mitmesuguseid kliinilisi ilminguid.
- SümptomOmadused: Herpeetilise blefarokonjunktiviidi sümptomiteks võivad olla silmalau ja/või konjunktiivi punetus, turse, sügelus, põletustunne, liiva tunne silmas, valgustundlikkus ning silmalau serva ja konjunktiivi pinna villid või haavandid.
- Kordumised: Herpeetilisele blefarokonjunktiviitile on tavaliselt iseloomulikud perioodilised ägenemised, mis võivad esineda nõrgenenud immuunsuse, stressi või muude provotseerivate tegurite taustal.
- Viiruse levik: Herpesviirus võib levida silma ja näo naha naaberpiirkondadesse, põhjustades muid viiruskahjustusi, nagu herpeetiline keratiit (sarvkesta põletik) või herpeetiline dermatiit (nahapõletik).
- Ravi: Herpeetilise blefarokonjunktiviidi ravi hõlmab viirusevastaste ravimite kasutamist paiksete tilkade või silmasalvide kujul, et aidata vähendada põletikku ja kontrollida retsidiive. Rasked või korduvad juhud võivad vajada süsteemset viirusevastast ravi arsti juhendamisel.
- Edastumise ennetamine: Kuna herpes on nakkav viirus, on oluline võtta ettevaatusabinõusid, et vältida viiruse levikut teistele, sealhulgas vältida silma ja nahaga kokkupuudet ägenemise ajal ning järgida head hügieeni.
- Regulaarne läbivaatus: Herpeetilise blefarokonjunktiviidiga patsiente peaks silmaarst regulaarselt läbi vaatama, et hinnata silma seisundit ja anda soovitusi edasise ravi ja hoolduse kohta.
Mädane blefarokonjunktiviit.
See on põletikulise haiguse vorm, mida iseloomustab mädase eritise esinemine silmalau serva piirkonnas ja/või konjunktiivi pinnal. Siin on mädase blefarokonjunktiviidi peamised tunnused:
- Mädane eritis: Üks mädase blefarokonjunktiviidi peamisi tunnuseid on mädase eritise esinemine silmalau serval ja/või silma pinnal. See võib avalduda kollaka või roheka eritisena.
- Punetus ja turse: mädase blefarokonjunktiviidiga kaasnev põletik võib põhjustada silmalau servade ja konjunktiivi punetust ja turset.
- Valulikkus ja ebamugavustunne: mädase blefarokonjunktiviidiga patsientidel võib silmalau serva ja silma piirkonnas esineda valulikkust, põletustunnet või sügelust.
- Tiivulise rahvusvahelise mulli (harja) moodustumine: Mõnel mädase blefarokonjunktiviidi juhul võib tekkida tiivuline rahvusvaheline mull, mis on silmalau serva moodustuv abstsess. See on tavaliselt mädaga täidetud ja võib vajada drenaaži.
- Võimalik nägemiskahjustus: Raske ja pikaajalise mädase blefarokonjunktiviidi korral, eriti piisava ravi puudumisel, võib esineda nägemiskahjustus tüsistuste või sarvkesta juureinfektsiooni tõttu.
- Ravi: Mädase blefarokonjunktiviidi ravi hõlmab tavaliselt antibiootiliste paiksete ravimite kasutamist silmatilkade või salvide kujul, soojade kompresside pealekandmist turse leevendamiseks ja põletiku vähendamiseks ning hügieenilisi protseduure silmalaugude puhastamiseks ja mädase eritise eemaldamiseks.
Meibomi blefarokonjunktiviit.
See on põletikuline seisund, mis mõjutab ülemise ja alumise silmalau servades asuvaid meibomi (rasunäärmeid) ning konjunktiivi. Selle seisundiga kaasnevad sageli sellised haigused nagu seborröa dermatiit, rosaatsea või krooniline blefariit. Siin on meibomi blefarokonjunktiviidi peamised omadused:
- Meibomi näärmehaigus: Meibomi blefarokonjunktiviiti iseloomustab meibomi näärmete põletik, mis eritavad silma kaitsmiseks ja niisutamiseks vajalikku õlist sekretsiooni.
- Tsüstid ja komedoonid: Meibomi näärmete põletik võib viia tsüstide ja komedoonide (meibomi näärmete väljutuskanalite ummistuse) tekkeni. See võib põhjustada sekreedi voolu blokeerimist ja sekreedi vähenemist.
- Sümptomid: Meibomi blefarokonjunktiviidi sümptomiteks võivad olla liiva või võõrkeha tunne silmas, põletustunne, sügelus, silmalau servade punetus ja turse. Mõnel juhul võib esineda suurenenud pisaravool või silmade ärrituse sümptomeid.
- Korduvad ägenemised: Meibomi blefarokonjunktiviit on sageli krooniline haigus, millega kaasnevad ägenemiste ja sümptomite vähenemise perioodid.
- Põhjalik ravi: Meibomi blefarokonjunktiviidi ravi hõlmab sageli soojade kompresside paigaldamist meibomi näärmetes oleva õli pehmendamiseks ja vedeldamiseks, silmalaugude servade masseerimist ummistuste leevendamiseks ja õlise sekreedi eritumise stimuleerimiseks, paiksete ravimite (näiteks tilkade või salvide) pealekandmist põletiku vähendamiseks ja infektsiooni vastu võitlemiseks ning regulaarset silmalaugude hügieeni.
- Seotud seisundid: Meibomi blefarokonjunktiviit on sageli seotud teiste seisunditega, nagu seborröa dermatiit, rosaatsea või demodekoos.
- Arsti nõuanded: Meibomi blefarokonjunktiviidi kahtluse korral on oluline pöörduda silmaarsti või oftalmoloogi poole hindamiseks ja efektiivse ravi määramiseks.
Meibomiit
See on silmalaugudes asuvate meibomi näärmete põletikuline haigus. Need näärmed eritavad õlist eritist, mis aitab silma pinda määrida ja takistab pisaravedeliku aurustumist. Meibomi näärmete põletikku võivad põhjustada mitmesugused tegurid, sealhulgas infektsioon, näärmete väljutuskanalite ummistus ja anatoomilised iseärasused.
Meibomiidi omaduste hulka kuuluvad:
- Silmalau turse ja punetus: Haigusega kaasneb tavaliselt silmalau piirkonna turse ja punetus, eriti basaalservas.
- Valulikkus: Põletikulised meibomi näärmed võivad puudutamisel või vajutamisel olla valusad.
- Silmalau serva punetus: Põletik võib põhjustada silmalau serva punetust, mis mõnikord põhjustab ebamugavust ja sügelust.
- Sekretsioon: Mõnikord võib meibomi näärmetest erituda kollakat või valkjat eritist, eriti silmalau vajutamisel.
- Halasiooni teke: Pikaajalise ja ebapiisavalt ravitud meibomiidi korral võib tekkida halasioon, mis on suurem tsüst, mis moodustub meibomi näärmest.
- Ebamugavustunne pilgutamisel: Mõnedel patsientidel võib pilgutamisel tekkida ebamugavustunne või valu meibomi näärmete põletiku tõttu.
Meibomiidi ravi hõlmab tavaliselt hügieenilisi protseduure, nagu soojade kompresside ja silmalaugude massaaži rakendamine, samuti põletikuvastaste või antibiootikumidega tilkade või salvide võtmist.
Chalazion
Halasioon on meibomi näärme põletikuline haigus, mis avaldub tsüsti moodustumisena ülemises või alumises silmalaugus. Siin on halasiooni peamised omadused:
- Tsüsti moodustumine: Halasioon algab tavaliselt väikese massi või tüki moodustumisega ülemise või alumise silmalau servas. See võib olla valulik või ebamugav puudutada.
- Aeglane areng: halasioon võib aja jooksul aeglaselt areneda. Tsüst võib alguses olla väike ja valutu, kuid kasvades võib see muutuda palpeeritavamaks.
- Punetus ja turse: Moodustunud tsüsti ümber võib esineda punetust ja turset, eriti kui põletik suureneb.
- Sekretsioon: Tsüsti sisse võib koguneda rasv, mis võib mõnikord erituda õlise eritisena.
- Migratsiooni ebamugavustunne: Sõltuvalt tsüsti suurusest ja asukohast võib see põhjustada ebamugavust, kui ülemine või alumine silmalaug rändab, eriti masseerimisel või vajutamisel.
- Võimalik armide teke: Kui halasioon püsib pikka aega või kordub, võib silmalau piirkonda tekkida armkude.
- Harva nakatunud: halasioon tavaliselt ei nakatu, kuid harvadel juhtudel võib see muutuda nakkusallikaks, eriti kui see ise avatakse või kahjustub.
Halasioon võib iseenesest taanduda, kuid kui see on pikaajaline, korduv või tekitab märkimisväärset ebamugavust, on soovitatav pöörduda hindamiseks ja raviks silmaarsti poole. Ravi võib hõlmata soojade kompresside paigaldamist, silmalaugude masseerimist, paiksete ravimite manustamist või mõnel juhul tsüsti kirurgilist eemaldamist.
Tüsistused ja tagajärjed
Blefarokonjunktiviit võib kaasneda ebasoodsate tagajärgede ja tüsistustega, eriti ebapiisava ravi korral või kui seda ei ravita täielikult. Peamiste tüsistustena tuleks pidada keratiiti, mis on haigus, mille korral tekib silma sarvkesta põletik. Ravimata jätmise korral nägemine järk-järgult halveneb ja sarvkest muutub häguseks. Kõige ohtlikumate tüsistuste hulka kuulub nurgeline konjunktiviit. Selle haiguse spetsiifiliseks tunnuseks on silma limaskesta, konjunktiivi all asuva vaskulaarse kihi põletik. Harvadel juhtudel võivad tekkida silma, vaskulaarse kihi kasvajad. Võib kahjustuda silmanärv, mis sageli lõpeb koenekroosi ja pimedusega.
Diagnostika blepharoconjunctivitis
Silmahaiguste diagnoosimise aluseks on oftalmoloogiline uuring. See viiakse läbi silmaarsti kabinetis spetsiaalsete seadmete ja instrumentide abil. Uuringu käigus hinnatakse visuaalselt silma limaskestade seisundit, selle nähtavaid struktuure, silmalaugude seisundit, veresoonkonda, märgitakse põletikulisi, traumaatilisi, düstroofilisi protsesse ja muid muutusi. Silmapõhja uurimine on kohustuslik spetsiaalsete seadmete abil (vajalikud on seadmed, pimekamber, luubid, läätsed). Nägemist võib olla vaja kontrollida standardmeetodite abil. On palju teisi silmauuringu meetodeid, mida kasutatakse spetsialiseeritud kliinikutes ja osakondades täiendava uuringu näidustuste korral.
Laboratoorne diagnostika
Oftalmoloogias kasutatakse peamiselt mikrobioloogilisi (bakterioloogilisi, viroloogilisi), immunoloogilisi, seroloogilisi ja immunohistokeemilisi meetodeid. Neid kasutatakse bakteriaalsete, viiruslike, immunoloogiliste patoloogiate või onkoloogilise protsessi arengu näidustuste ja kahtluse korral silma piirkonnas. Nagu ka standardmeetodeid, nagu kliiniline vereanalüüs, uriinianalüüs, väljaheidete analüüs, biokeemilised ja immunoloogilised uuringud, on need samuti sageli vajalikud. Kuid need on tõhusad ja informatiivsed peamiselt põletikuliste ja bakteriaalsete protsesside korral, millega kaasneb immuunsuse, sealhulgas lokaalse immuunsuse vähenemine. Need analüüsid võimaldavad hinnata patoloogia üldpilti, hinnata, mis täpselt organismis häiritud on, oletada patoloogilise protsessi põhjust, selle raskusastet, hinnata ravi efektiivsust, protsesse dünaamikas, ennustada ravi kestust ja tulemusi. Näiteks leukotsüütide valemi nihe, mis viitab viirusliku, bakteriaalse infektsiooni arengule, viitab sellele, et põletikuline protsess silmades on organismi üldiste häirete tagajärg, mis tekivad viirusliku, bakteriaalse mikrofloora aktiveerimise taustal. Seejärel võib andmete selgitamiseks olla vajalik väga spetsiifiline oftalmoloogiline uuring.
Oftalmoloogias kasutatavate spetsiifiliste analüüside hulka kuuluvad silma eritiste, silma limaskesta ja silmalau kriimustuste ja määrdumiste uurimine, pisarate, loputusvee, ripsmete, mädaste eritiste, eritise uurimine ning koeproovide histoloogilised uuringud.
Instrumentaalne diagnostika
Silmapõhja seisundi, kudede struktuuri ja silma limaskestade hindamiseks, silma veresoonkonna uurimiseks, konkreetsele stiimulile reageerimise tuvastamiseks kasutatakse mitmesuguseid seadmeid. Spetsiaalsete reagentide abil luuakse üks või teine efekt, eelkõige laiendatakse pupilli, kontrasteeritakse veresooni, visualiseeritakse läätse või muid silma üksikuid struktuure. Meetodeid kasutatakse silmasisese ja koljusisese rõhu mõõtmiseks.
Instrumentaalsed meetodid hõlmavad meetodeid, mis võimaldavad saada pildi ja hinnata silma või selle üksikute struktuuride seisundit staatikas või dünaamikas. Teatud meetodid võimaldavad registreerida silmas toimuvaid muutusi nii normaalses olekus, puhkeolekus kui ka teatud toimingute sooritamisel. Analüüsida saab silmaliigutusi, lihaste kokkutõmbumist, pupilli reaktsiooni valgusele, pimedusele, kemikaalide sissetoomisele ja kontrastile. Samuti on arvukalt meetodeid mitte ainult nägemismeelelise süsteemi, vaid ka juhtivate elementide, sealhulgas nägemisnärvi, reflekskaare, aga ka visuaalsete signaalide töötlemise eest vastutavate ajuosade funktsionaalse aktiivsuse hindamiseks.
Diferentseeritud diagnoos
Diferentsiaaldiagnoosi aluseks on vajadus eristada erinevaid seisundeid ja haigusi, millel tekivad sarnased sümptomid. Esiteks on vaja eristada blefarokonjunktiviiti teistest bakteriaalsetest ja viirushaigustest. Oluline on välistada pahaloomulised, degeneratiivsed ja düstroofsed muutused silma põhistruktuurides. Oluline on eristada blefarokonjunktiviiti blefariidist, konjunktiviidist, keratiidist, keratokonjunktiviidist ja nurgepatoloogiatest. Vajadusel määrab arst täiendavaid spetsialisti konsultatsioone ja abimeetodeid (laboratoorsed, instrumentaalsed).
Populaarne protseduur on silmaeritise uurimine, see näitab põletikulise protsessi olemust, mis määrab suuresti edasise ravi. Uuringuks võetakse spetsiaalsetes steriilsetes tingimustes väike kogus limaskesta irdeid (konjunktiivi pinnalt võetud tampoon). Seejärel pakendatakse materjal steriilselt ja kõiki vajalikke transporditingimusi järgides toimetatakse edasiseks uurimiseks laborisse, kus seda hinnatakse.
Lisaks viiakse läbi bakterioloogiline ja viroloogiline uuring, mis võimaldab tuvastada blefarokonjunktiviidi põhjuse. Seega bakteriaalse päritoluga põletikulise protsessi korral eraldatakse ja identifitseeritakse vastav bakter, mis on haiguse tekitaja. Viirusprotsessi korral eraldatakse viirus, antakse selle kvantitatiivsed ja kvalitatiivsed omadused. Lisaks on võimalik valida efektiivne antiseptiline ravim, valida selle annus ja kontsentratsioon, mis annab soovitud efekti.
Blefarokonjunktiviidi ja teiste silmahaiguste diferentsiaaldiagnoos hõlmab iga seisundi erinevate kliiniliste tunnuste ja omaduste arvestamist. Blefarokonjunktiviidi ja nende seisundite diferentsiaaldiagnoosimiseks toimige järgmiselt.
-
- Iridotsükliit on iirise ja ripskeha põletik.
- Peamised sümptomid on silmavalu, valguskartus, silmade punetus ja nägemise hägustumine.
- Diferentseerimine toimub oftalmoskoopia ja silma põletikuliste muutuste hindamise abil.
-
- Keratokonjunktiviit on sarvkesta ja konjunktiivi põletik, mis on sageli põhjustatud allergilisest reaktsioonist.
- Sümptomiteks on punetus, sügelus, pisaravool ja liiva tunne silmades.
- Diferentseerimine toimub sarvkesta hindamise teel, kasutades spetsiaalseid meetodeid, näiteks skaneerivat lasertomograafiat (OCT) või fluorestseiini angiograafiat.
Nurkne konjunktiviit:
- Nurkkonjunktiviiti iseloomustab silma nurkade põletik, mille põhjuseks on sageli bakteriaalne infektsioon või seborröa dermatiit.
- Peamised sümptomid on punetus, turse ja limas-mädane eritis silmanurkadest.
- Diferentseerimine võib põhineda eritise iseloomul ja bakterioloogilise analüüsi tulemustel.
-
- Blefariit on silmalau serva põletik, mille tavaliselt põhjustab bakteriaalne infektsioon või demodektoos.
- Sümptomiteks on punetus, sügelus, ärritus ja õline eralduv ketendus silmalaugude basaalservas.
- Diferentseerimine võib hõlmata silmalau serva, eritise tüübi ja ravivastuse hindamist.
-
- Keratiit on sarvkesta põletik, mis võib olla põhjustatud infektsioonist, traumast, allergiatest või muudest põhjustest.
- Peamised sümptomid on silmavalu, ähmane nägemine, valguskartus ja sarvkesta punetus.
- Diferentseerimine hõlmab sarvkesta põletiku olemuse, bakterioloogiliste ja viroloogiliste testide tulemuste ning antibiootikumravile reageerimise hindamist.
Kui diagnoosi osas on kahtlusi või ebakindlust, on edasiseks hindamiseks ja raviks oluline pöörduda kogenud silmaarsti poole.
Kellega ühendust võtta?
Ravi blepharoconjunctivitis
Blefarokonjunktiviidi ravi võib hõlmata mitmeid meetodeid ja samme, mis varieeruvad sõltuvalt seisundi põhjusest ja raskusastmest. Siin on üldised ravipõhimõtted ja -sammud, mida saab rakendada:
- Puhastamine ja hügieen: Ravi esimene samm on silmalaugude ja silmalaugude puhastamine. See võib hõlmata soojade kompresside kasutamist koorikute pehmendamiseks ja silmalaugude servadest eraldamiseks ning hügieenitoodete kasutamist silmalaugude nahalt õli, meigi ja muude saasteainete eemaldamiseks.
- Kompresside kasutamine: Soojad kompressid võivad aidata leevendada põletikku, vähendada turset ja parandada silmalau voolamist. Seda saab teha sooja, niiske pesulapi või spetsiaalsete soojade silmamaskidega.
- Infektsiooni ravi: Kui blefarokonjunktiviit on põhjustatud bakteriaalsest infektsioonist, võib arst välja kirjutada antibiootikume paiksete tilkade või salvide kujul, mida manustatakse silmalaugude servadele.
- Nakkus- ja põletikuvastaste tilkade kasutamine: Lisaks antibiootikumidele võib põletiku ja sügeluse leevendamiseks soovitada ka antiseptikume ja/või põletikuvastaseid komponente sisaldavaid tilkasid.
- Mehaaniliste ärritajate eemaldamine: Kui blefarokonjunktiviit on põhjustatud allergiatest või ärritusest, on oluline tuvastada allergeenid või ärritajad ja vältida nendega kokkupuudet.
- Seotud seisundite ravi: Kui blefarokonjunktiviit on mõne muu seisundi, näiteks seborröa dermatiidi või rosaatsea sümptom, võib aluseks oleva seisundi ravimine aidata parandada ka silmade tervist.
- Hormonaalse tasakaalu korrigeerimine: Kui blefarokonjunktiviit on seotud hormonaalse tasakaalutusega, nagu see võib olla rosaatsea puhul, võib olla soovitatav kasutada ka hormonaalseid ravimeid.
- Regulaarsed kontrollid: Kui ravi on alanud, on oluline oma silmi regulaarselt jälgida ja käia silmaarsti või üldarsti juures kontrollis.
Blefarokonjunktiviidi efektiivne ravi võib olenevalt teie konkreetsest olukorrast nõuda erinevate meetodite kombinatsiooni. Oluline on arutada oma arstiga parimaid ravivõimalusi just teie konkreetse juhtumi jaoks.
Ärahoidmine
Ennetusmeetmete aluseks on normaalse immuunsuse, limaskestade ja mikrofloora normaalse seisundi säilitamine ning nakkuskollete peatamine. Oluline on järgida hügieenireegleid. Silma ei tohi sattuda määrdunud vett ega higi, samuti ei tohiks silma sattuda määrdunud käte ega esemetega, isegi kui midagi on sinna sattunud. Keha normaalse seisundi säilitamiseks on vaja täisväärtuslikku toitumist, päeva režiimi järgimist, töö ja puhkuse suhet, piisavat vitamiinide, eriti A-vitamiini tarbimist. Oluline on anda silmadele puhkust, eriti kui töö on seotud pideva silmade koormusega (autojuhid, töö arvutiga, mikroskoobiga). Päeva jooksul on vaja silmi perioodiliselt lõdvestada. Selleks on olemas spetsiaalsed harjutused, silmadele mõeldud võimlemiskompleksid. Samuti on vaja teha lihtsalt lõõgastavaid harjutusi, sealhulgas trataka, meditatsioon, mõtisklus, keskendumine, pimedusse vahtimine, keskendumine paigalseisvale või helendavale objektile. Need kõik on spetsiaalsed tehnikad silmade tervena hoidmiseks. Lisaks on vajalik, et toit oleks rikas karotinoidide (A-vitamiini) poolest. Oluline on tarbida piisavalt vedelikku.
Prognoos
Kui pöördute õigeaegselt arsti poole ja võtate vajalikke meetmeid, võib prognoos olla soodne. Muudel juhtudel, kui te ei järgi arsti soovitusi, ei ravi või ravite valesti, on blefarokonjunktiviit raske ja võib lõppeda mitmesuguste tüsistustega, kuni sepsise ja täieliku nägemise ning isegi silma enda kaotusega.

