Artikli meditsiiniline ekspert
Uued väljaanded
Põrnatsüst täiskasvanu ja lapse puhul
Viimati vaadatud: 12.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
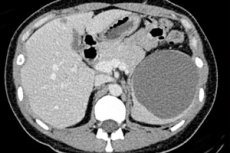
Kasvajalaadsed moodustised ümbritsevatest kudedest eraldunud õõnsuste kujul võivad tekkida erinevates organites, sealhulgas põrnas. Põrna tsüst (RHK-10 järgi kood D73.4) peetakse haruldaseks, kuna see ei avaldu alati ja seda ei ole kõhukelmega kaetud põrnas nii lihtne tuvastada. Sageli avastatakse sellise lokaliseerimisega tsüst kõhuõõne uurimisel hoopis teisel põhjusel. [ 1 ]
Epidemioloogia
Kõhuõõne organite ultraheli ja kompuutertomograafia laialdane kasutamine on viinud selleni, et põrna tsüstid on sagedamini avastatud ja nüüd moodustavad need 1% kõigist selle organi diagnoositud patoloogiatest ja ainult 0,07% üldpopulatsiooni haigustest (mõnedel teistel andmetel 0,5–2%).
Statistiliselt moodustavad mitteparasiitsed tsüstid vähem kui kolmandiku kõigist põrna tsüstidest ja enamik neist (peaaegu kaks kolmandikku) on trauma tagajärjel tekkinud pseudotsüstid. Ainult 10% kõigist mitteparasiitsetest põrna tsüstidest on primaarsed (kaasasündinud) tsüstid, mis esinevad kõige sagedamini lastel ja noorukitel ning esinevad harva kliiniliselt.[ 2 ]
Põhjused pernakustad
Erinevat tüüpi põrna tsüstidel on erinevad tekkepõhjused ja histoloogilised tunnused.
Eristatakse põrna mitteparasiitseid ja parasiitseid tsüste (ehhinokokktsüste). Põrna mitteparasiitsed tsüstid võivad olla epiteel- (tõelised) tsüstid või pseudotsüstid (valetsüstid). [ 3 ], [ 4 ]
Põrna primaarsed epiteeli (epidermoidsed) tsüstid on kaasasündinud, enamasti üksikud (solitaarsed) ja üsna suured (sees oleva seroosse vedelikuga). Nende teke on seotud embrüonaalse (emakasisese) arengu häirete või geneetiliselt määratud defektidega. Selline põrna tsüst lapsel või noorukil on kõige levinum. [ 5 ], [ 6 ]
Enamik pseudotsüste – mille seinad koosnevad kiulisest koest, kuid pole epiteeliga vooderdatud – tekivad põrna nüri kõhutrauma tagajärjel koos vere kogunemisega (hematoom). Selline tsüst täiskasvanu põrnas on tavaliselt täidetud vere ja surnud rakkudega. Kolmandikul juhtudest läbib selle limaskest kaltsifikatsiooni ning seejärel määratakse kaltsifitseeritud või kaltsifitseeritud põrna tsüst. [ 7 ], [ 8 ]
Pseudotsüst võib olla infektsioonide, põrnainfarkti (näiteks põrnaarteri tromboosi korral) ja pankreatiidi korral ilmneb selline tsüstiline moodustis mitte ainult kõhunäärmes, vaid ka põrnas.
Lisaks põrnainfarktile võib vaskulaarse põrna tsüsti põhjustada pelioos ehk väikeste verega täidetud tsüstide olemasolu põrna pinnal.
Parasiitne ehk ehhinokokiline põrna tsüst tekib parasiitse paelussi Echinococcus granulosus ehk ehhinokoki munade ja primaarsete vastsete nakatumise tagajärjel, mis sisenevad organismi seedetrakti kaudu ja vereringe kaudu siseorganitesse. Nende tsüstide seinad on sageli ka kaltsifitseerunud. [ 9 ], [ 10 ]
Riskitegurid
Imikutel on kalduvus põrnas tsüstide tekkeks täheldatud raseduse ja vastsündinute enneaegsete patoloogiate korral; täiskasvanutel - suurenenud trombotsüütide hävimise (trombotsütopeenia), krooniliste viirusinfektsioonide, samuti süsteemse erütematoosluupuse, aplastilise aneemia, reumatoidartriidi ja teiste autoimmuunhaiguste korral.
Põrnainfarkti tekke riskifaktorid, mis võivad põhjustada vaskulaarse tsüsti teket, on seotud trombidega põrna verega varustavas arteris, ateroskleroosiga, süsteemsete sidekoehaigustega ja leukeemiaga. Pelioosi tekke risk suureneb kroonilise alkoholismi, HIV, tuberkuloosi ning anaboolsete steroidide ja suukaudsete rasestumisvastaste vahendite kasutamise korral. [ 11 ]
Pathogenesis
Kõik ülaltoodud põhjused võivad põrna negatiivselt mõjutada ja põhjustada koekahjustusi.
Põrna tsüsti moodustumise patogeneesi kaalumisel rõhutavad eksperdid selle tähtsust organismi immuunsüsteemi ühe organina, samuti selle multifunktsionaalsust, sealhulgas erütrotsüütide ja trombotsüütide ladestumist, leukotsüütide ja antikehade tootmist, hemoglobiini metabolismi kasutatud erütrotsüütidest, fagotsütoosi ja vere filtreerimist (sealhulgas apoptoosi produktidest ja patoloogilisest nekroosist ning toksilistest ainetest).
Teadlased ei ole veel lõplikult kindlaks teinud, kuidas primaarsed (kaasasündinud) tsüstid põrnas tekivad, kuid on pakkunud välja mitu versiooni. [ 12 ]
Põrna moodustumine mesenteeriumi dorsaalses osas mesodermaalsest mesenhüümist (hematopoeetiliste tüvede ja dendriitrakkude osalusel) algab raseduste teise kuu alguses ning kuni selle lõpuni on põrn vereloome organ, mis sünteesib punaseid vereliblesid.
Elundi iseloomulik struktuur (lobulid, trabekulid, parenhüüm, venoosne süsteem) kujuneb välja alates 15. rasedusnädalast ning umbes 18.–19. nädalast algab lümfotsüütide (T-rakkude) akumuleerumise ja diferentseerumise etapp. [ 13 ]
Seega võib tsüstide moodustumine olla tingitud kõhukelme mesoteliaalmembraani rakkude sissetoomisest loote põrna soontesse (ja nende metaplaasiasse) või sisemise idukihi endodermi kaasamisest moodustuva organi lümfiruumi või pulpi.
Ehhinokokktsüsti arengumehhanismi põhjustab parasiitide sissetung: vereringega põrna kudedesse sattudes transformeeruvad paelussi Echinococcus granulosus primaarsed vastsed järgmisse staadiumisse – finnaks, mis on parasiidi edasiseks arenguks mõeldud kestaga kaetud kapsel. Nende kapslite ümber moodustub põrna või maksa parasiittsüst. [ 14 ]
Sümptomid pernakustad
Kui väike põrnatsüst avastatakse kogemata, pole enamikul patsientidest mingeid sümptomeid. Kui see on aga suurem, võivad esimesteks märkideks olla ebamugavustunne vasakul pool hüpohondriumit ja valutu mass vasakus ülakõhus (kolmandiku patsientide puhul palpatsiooni teel tuvastatav).
Lisaks võivad esineda järgmised sümptomid: röhitsus, kiire täiskõhutunne söömise ajal, valutav valu vasakul küljel, iiveldus ja mõnikord oksendamine pärast söömist, kõhupuhitus, kõhulahtisus.
Samuti võib uurimise ajal täheldada põrna turset ja splenomegaaliat, eriti kui tegemist on parasiitse tsüstiga. Samuti on ehhinokokktsüstiga üldine nõrkus ja kerge palavik.
Loote põrna kaasasündinud tsüsti saab tuvastada sünnieelse ultraheli abil alates 20. rasedusnädalast. Vastsündinu põrnas olevat suuremat kaasasündinud tsüsti on võimalik tunda palpatsioonil ja suurenemise korral põhjustada selliseid sümptomeid nagu oksendamine ja soolehäired. Kõige sagedamini on see vastsündinutel üksik või isoleeritud põrna tsüst.
Loe ka:
Tüsistused ja tagajärjed
Mis on põrna tsüstis ohtlik? Tavaliselt ei põhjusta see tüsistusi, kuid selle moodustumise peamised negatiivsed tagajärjed on järgmised:
- verejooks tsüsti "kotti", mis võib kahjustada selle seinte terviklikkust;
- põrna tsüsti rebend koos hemorraagiaga ja selle sisu levik kõhuõõnde (üle 5 cm suuruste tsüstide puhul on risk 25%), mis võib põhjustada ägeda kõhu sümptomeid ja peritoniidi teket;
- tsüsti nakatumine suppuratsiooniga, mis viib keha joobeseisundini;
- Parasiitide levik ehhinokokktsüstist teistesse organitesse.
Eksperdid ei välista sekundaarse tsüsti membraani rakkude (äärmiselt haruldase) pahaloomulise transformatsiooni võimalust.
Diagnostika pernakustad
Tavaliselt algab põrna tsüsti diagnoosimine patsiendi anamneesiga ja nõuab põhjalikku kliinilist läbivaatust.
Vereanalüüsid: üldised kliinilised ja biokeemilised, ehhinokokkide antikehade (IgG) ja seerumi kasvajamarkerite (CEA, CA 19-9) määramine.
Peamine roll on instrumentaalsel diagnostikal: ultraheli, KT ja/või MRI.
Kaasasündinud põrnatsüstid on ultraheliuuringul siledate seintega anekhogeense massi välimusega. Epidermoidtsüstidel on keeruline struktuur, mille tagumiste seinte ebakorrapärasused ja paksus on tingitud epiteeli perifeersetest trabeekulitest ja verehüüvete sisemisest kajast. Vaata lähemalt - Põrna patoloogia ultraheli tunnused
Praegu on põrnatsüstid teadaolevalt haruldane kliiniline seisund, mille esinemissagedus üldpopulatsioonis on 0,07%. Rakulise epiteelikihi olemasolu või puudumise põhjal jagunevad need tsüstid primaarseteks (tõelisteks) ja sekundaarseteks (valedeks) tsüstideks. Primaarsed tsüstid jagunevad etioloogia põhjal parasiitseteks (60%) ja mitteparasiitseteks tsüstideks. Mitteparasiitsed tsüstid on tavaliselt kaasasündinud. Need tsüstid esinevad peamiselt noortel täiskasvanutel ja paiknevad põrna ülemises pooluses. [ 15 ]
Põrna tsüst on kompuutertomograafial detailsemalt nähtav, seega aitab põrna kompuutertomograafia tegemine määrata tsüstilise moodustise paljusid parameetreid ja panna täpsema diagnoosi. [ 16 ]
Seega võib lokaliseerimise järgi olla põrna ülemise pooluse tsüst (extremitas anterior), mis ulatub käärsoole kohale ettepoole; tagumise pooluse tsüst (extremitas posterior) või sisemise osa tsüst - põrna hilum'i piirkonnas (hilum lienis). Sügavama asukoha korral - pulbis või pulbis (pulpa splenica) - diagnoositakse tsüst põrna parenhüümis.
Põrn on kapseldatud organ ja elundi kiulise membraani (tunica fibrosa) alla moodustub subkapsulaarne põrna tsüst.
Lisaks moodustub sageli põrna multilokulaarne või mitmekambriline tsüst ja enamasti on see ehhinokokktsüst.
Diferentseeritud diagnoos
Põrna tsüstide diferentsiaaldiagnostika hõlmab abstsessi, hemangioomi, splenoomi, lümfangioomi, lümfoomi, plasmatsütoomi, retsikulo- ja liposarkoomi ning teratoomi. [ 17 ]
Ravi pernakustad
Tuleb meeles pidada, et tsüstilist moodustist "lahustada" ei ole ravimit. Seetõttu on üle 4 cm läbimõõduga tsüsti ravi kirurgiline. [ 18 ]
Sõltuvalt kliinilisest olukorrast viiakse kirurgiline ravi läbi selliste meetodite abil nagu:
- sisu perkutaanne aspiratsioon - põrna tsüsti laparoskoopiline punktsioon; [ 19 ], [ 20 ]
- tsüstiõõne skleroteraapia etüülalkoholiga (pärast selle sisu punktsiooni eemaldamist);
- marsupialiseerumine (tsüsti limaskesta mittetäielik eemaldamine, tsüstostoomia);
- resektsioon, see tähendab tsüsti eemaldamine;
- põrna kahjustatud osa eemaldamine, säilitades samal ajal vähemalt 30% selle parenhüümist. [ 21 ]
Mitmete tsüstide, põrna hilumis või parenhüümis asuvate suurte tsüstide või ümbritsevate kudedega tihedate veresoonte adhesioonidega tsüstide korral peavad spetsialistid eelistatud meetodiks avatud või laparoskoopilist splenektoomiat [22 ].
Kui tsüst ei ole suurem kui 3 cm, jälgitakse selle seisundit iga-aastase ultraheliuuringuga.
Ärahoidmine
Enamiku põrna tsüstide teket ei ole võimalik ära hoida.
Prognoos
Valdava enamuse tsüstide prognoos on hea, kuid üle 5 cm läbimõõduga põrna tsüstil on suur rebenemise oht, mis võib põhjustada eluohtlikku kõhuõõnesisese verejooksu.

