Artikli meditsiiniline ekspert
Uued väljaanded
Hüppeliigese murd koos nihestusega
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
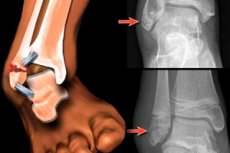
Nihkunud pahkluumurruks loetakse murdunud luufragmentide nihkumist. [ 1 ]
Epidemioloogia
Hüppeliigese murrud on levinud ja moodustavad kuni 10% kõigist luuvigastustest ning nende esinemissagedus on viimastel aastakümnetel suurenenud. Välisekspertide andmetel on hüppeliigese murdude aastane esinemissagedus ligikaudu 190 murdu 100 000 inimese kohta. Inimesed ja enamik mõjutatutest on eakad naised ja noored mehed (füüsiliselt aktiivsed ja sportlased). [ 2 ] Rootsis läbi viidud üleriigilise populatsiooniuuringu kohaselt oli suletud kahe- või kolmepoolsete hüppeliigese murdude aastane esinemissagedus 33 juhtu 100 000 inimese-aasta kohta ja Taanis 20–40 juhtu 100 000 inimese-aasta kohta. [ 3 ] Huvitav on see, et trimalleolaarsete murdude esinemissageduse tipp on 60–69-aastaste vanuserühmas, saades selles vanuserühmas teiseks levinuimaks hüppeliigese murru tüübiks.
Esmalt esinevad supinatsioon-rotatsiooni (kuni 60%) ja supinatsioon-adduktsiooni (üle 15%) vigastused, millele järgnevad vigastused, mille korral on jala ümine sissepoole pööramine ja samaaegne jala retraktsiooni või väljapoole pöörlemine.
Sellisel juhul on peaaegu 25% juhtudest mõlema pahkluu (nii välise kui ka sisemise) murrud ja 5–10% kolmikmurrud. [ 4 ]
Põhjused nihkunud hüppeliigese murd
Sääre- ja pindluu distaalsete epifüüside (alumiste paksenenud osade) liigespinnad (samuti talusluu keha kõhrega kaetud kumerad pinnad) moodustavad hüppeliigese . Sääreluu distaalne epifüüs moodustab mediaalse (sisemise) hüppeliigese ja pindluu alumine osa moodustab lateraalse (välimise) hüppeliigese. Samuti peetakse sääreluu distaalse otsa tagumist osa tagumiseks hüppeliigeseks.
Hüppeliigese nihkega murdude peamised põhjused on erineva päritoluga traumad (jooksmisel, hüppamisel, kukkumisel, tugeval löögil). Eristatakse selliseid liike nagu supinatsioonimurrud - jala liigse kõrvalekaldega väljapoole; pronatsioonimurrud - jala sissepoole pööramisega, mis ületab liikumise loomulikku amplituudi; rotatsiooni- (pöörlevad) ja ka paindemurrud - jala liigse adduktsiooni ja/või abduktsiooniga selle sundpainutuse ajal.
Kõige sagedamini on mediaalse pahkluu murrud, millega kaasneb selle osa fragmendi nihkumine, eversiooni või välise rotatsiooni tagajärg. Ja külgmise pahkluu murd koos nihkega võib olla pindluu murd vahetult pahkluuliigese kohal. See on kõige levinum pahkluu murru tüüp, mis võib tekkida jala sissepoole või väändumise korral.
Võib esineda bimalleolaarne ehk kahekordselt nihestatud pahkluumurd – nii lateraalse kui ka mediaalse pahkluu murd. Mõlema pahkluu nihestatud murdu peavad ortopeedid kõige raskemaks juhuks. Kolmekordne pahkluumurd (trimalleolaarne) ehk kolmekordne pahkluumurd koos nihestusega hõlmab lisaks sise- ja välispahkluule ka sääreluu tagumise pahkluu alumist osa. [ 5 ]
Riskitegurid
Hüppeliigese murdude riskitegurite hulka kuuluvad:
- Luu mineraalse tiheduse vähenemine osteopeenia, osteoporoosi või hüpertüreoidismi korral;
- Suurenenud füüsiline koormus pahkluu liigestele;
- Liigne kehakaal;
- Menopaus (naistele);
- Hüppeliigese haigused, eriti osteoartriit, deformeeriv osteoartriit või hüppeliigese tenovaginiit;
- Alumise sääreluu ja pindluu ühendavate sidemete nõrgenemine (distaalne intertibiaalne sündesmoos), mis on seotud sagedase jala kallutamise ja pahkluu vigastustega;
- Krooniline pahkluu ebastabiilsus, mis tekib tagumise sääreluu kõõluse düsfunktsiooniga (ja viib täiskasvanutel omandatud lamedate jalgade tekkeni), diabeetilise perifeerse neuropaatia esinemisel - koos pahkluuliigese lihasnõrkusega ja jala deformatsiooniga (mis viib sagedase tasakaalu kaotuseni);
- Jala valeasend ja deformatsioonid süsteemsete haiguste korral.
Pathogenesis
Sõltumata murru lokaliseerimisest on luu terviklikkuse rikkumise patogenees tingitud löögipinna (või muu mehaanilise toime) deformeerivast mõjust neile, mille tugevus on suurem kui luukoe biomehaaniline tugevus. Lisateavet murru tekkemehhanismi kohta leiate väljaandest - murrud: üldine teave.
Sümptomid nihkunud hüppeliigese murd
Hüppeliigese murru kliinilised sümptomid on samad, mis hüppeliigese murru sümptomid. Esimesed nähud on sarnased - ägeda valu, hematoomi, hüppeliigese deformatsiooni ja jala asendi muutuse näol, jala liikumise järsk piiramine koos täieliku võimetusega vigastatud jalale toetuda.
Massiivne turse tekib väga kiiresti ka pärast nihkunud pahkluumurdu, mis hõlmab kogu jala ja osa sääre pehmeid kudesid. [ 6 ]
Kui luustruktuuride terviklikkuse rikkumisega ei kaasne pehmete kudede rebenemist, diagnoositakse pahkluu suletud luumurd koos fragmentide nihkega.
Kui nihkunud fragmendid murduvad läbi pehmete kudede ja naha ning väljuvad tekkinud haava õõnsusse, defineeritakse pahkluu lahtist luumurdu koos fragmentide nihkega. Sellise luumurru korral täheldatakse erineva intensiivsusega sisemist verejooksu ja veritsust.
Ja luu terviklikkuse rikkumine rohkem kui kolme fragmendiga ilma pehmete kudede rebenemiseta on pahkluu kinnine kildmurd nihkega ja pehmete kudede rebendiga on kildmurd avatud murd.
Vormid
Trimalleolaarne hüppeliigese murd hõlmab tavaliselt pindluu distaalset osa (lateraalset hüppeliigest), mediaalset hüppeliigest ja tagumist hüppeliigest. Percival Pott'i välja töötatud esimene hüppeliigese murdude klassifitseerimissüsteem eristas ühe-, kahe- ja kolmekordseid hüppeliigese murde. Kuigi see oli reprodutseeritav, ei eristanud klassifitseerimissüsteem stabiilseid ja ebastabiilseid murde. [ 7 ], [ 8 ] Lauhe-Hansen töötas välja hüppeliigese murdude klassifitseerimissüsteemi, mis põhineb vigastusmehhanismil. [ 9 ] See kirjeldab jala asendit vigastuse ajal ja deformeeriva jõu suunda. [ 10 ] Sõltuvalt hüppeliigese vigastuse raskusastmest eristatakse erinevaid staadiume (I-IV). Lauhe-Hanseni klassifikatsioonist on saanud laialdaselt kasutatav hüppeliigese vigastuste klassifitseerimissüsteem, mis annab lisateavet vigastuse stabiilsuse kohta. Laughe-Hanseni klassifikatsiooni kohaselt saab trimalleolaarset hüppeliigese murdu klassifitseerida SE IV või PE IV astmeks. Kuid Laughe-Hanseni klassifikatsioonisüsteemi on kahtluse alla seatud kehva reprodutseeritavuse ning madala inter- ja intraeksperimentaalse usaldusväärsuse tõttu. [ 11 ]
Üks enimkasutatavaid hüppeliigese murdude klassifikatsioone on Weberi klassifikatsioon, mis eristab sääreluu-malleolaarse sündesmoosiga seotud peroneaalmurde.40 Kuigi Weberi klassifikatsioonisüsteemil on kõrge vaatlejatevaheline ja -sisene usaldusväärsus, ei ole see mitme hüppeliigese murdude puhul piisav. [ 12 ]
Biomehaanilised ja kliinilised uuringud on viinud mediaalse ja tagumise pahkluu klassifitseerimissüsteemide väljatöötamiseni. Mediaalse pahkluu murde saab klassifitseerida Herscovici jt järgi, kes eristavad anteroposteriorsete röntgenülesvõtete põhjal nelja tüüpi (AD) murde. [ 13 ] See on mediaalse pahkluu praegune standardsüsteem, kuid see ei ole piisav mitmete pahkluu murdude korral. [ 14 ] Mediaalse pahkluu murdude kirurgilise ravi näidustused sõltuvad pigem nihke astmest ja sellest, kas see on osa ebastabiilsest pahkluu murrust.
Tagumist hüppeliigest saab klassifitseerida Haraguchi, Bartoniceki või Masoni järgi. Esimene töötas välja kompuutertomograafial (KT) põhineva tagumise hüppeliigese murdude klassifitseerimissüsteemi, mis põhineb KT põiklõikudel. [ 15 ] Mason jt modifitseerisid Haraguchi klassifikatsiooni, täpsustades murru raskusastet ja patomehhanismi. [ 16 ] Bartoníček jt pakkusid välja spetsiifilisema KT-põhise klassifitseerimissüsteemi, mis võtab arvesse ka sääreluu-sääreluu liigese stabiilsust ja peroneaalsälgu terviklikkust. [ 17 ] Need tagumise hüppeliigese klassifitseerimissüsteemid võivad määrata edasise operatiivse või konservatiivse ravi, kuid ei suuda täielikult iseloomustada triitsepsi murru tüüpi.
AO/OTA klassifikatsioon eristab A-tüüpi (infrasündesmootiline), B-tüüpi (transsündesmootiline) ja C-tüüpi (suprasündesmootiline) peroneaalmurde. [ 18 ] Lisaks on AO/OTA tüüpi B2.3 või B3.3 murrud pindluu transsündesmootilised murrud koos posterolateraalse ääre ja mediaalse pahkluu murruga. Sama kehtib ka AO/OTA tüüpi C1.3 ja C2.3 murdude kohta, mis hõlmavad kõiki kolme pahkluud. Sündesmoosi või sellega seotud kahjustuste (nt Le For-Wagstaffe tuberosity) stabiilsuse selgitamiseks võib lisada täiendavaid täpsustusi. AO/OTA klassifikatsioonis puudub mediaalse ja tagumise pahkluu murdude konfiguratsiooni kirjeldus. See on tähelepanuväärne, sest tagumise fragmendi suurus ja nihe on ravi valimisel arvesse võetavad tegurid. [ 19 ]
Ideaalis peaks klassifikatsioonisüsteem olema teadlaste vahel ja sees kõrge usaldusväärsusega, laialdaselt tunnustatud, prognoosimiseks asjakohane ning rakendatav nii uuringutes kui ka kliinikus. Kõige põhjalikum klassifikatsioonisüsteem on AO/OTA klassifikatsioon. See on laialdaselt tunnustatud, kliinilises praktikas hõlpsasti kasutatav ja annab teavet triitsepsi murru tüübi kohta, rõhuasetusega pindluule. Siiski ei ole AO/OTA klassifikatsioonis esindatud oluline tegur, tagumise pahkluu fragmendi konfiguratsioon.
Tüsistused ja tagajärjed
Seda tüüpi luumurdude võimalikud tüsistused ja tagajärjed, näiteks:
- Haava nakatumine (avatud luumurru korral);
- Ankle contracture;
- Hüppeliigese deformatsioon fragmentide ebatäpse ümberpaigutamise tõttu traumajärgse artroosi tekkega;
- Reparatiivse luukoe regeneratsiooni häire, mis viib nn valeliigese moodustumiseni;
- Traumajärgsed harjumuspärased jala nikastused;
- Murru ebaõige sulandumine (nt talusluu väljapoole kallutamine), mis raskendab kõndimist;
- Hüppeliigese impeachment-sündroomi teke koos selle normaalse mehaanika häirimisega.
Diagnostika nihkunud hüppeliigese murd
Hüppeliigese murru ja nihestusega diagnoositakse kliinilise läbivaatuse käigus.
Selle põhikomponent on instrumentaalne diagnostika, sealhulgas pahkluuliigese röntgenülesvõte erinevates projektsioonides. Radiograafia ebapiisava selguse korral kasutatakse kompuutertomograafiat. Lisaks tehakse Doppler-uuring jala verevoolu hindamiseks ning pahkluuliigese magnetresonantstomograafia sidemete kahjustuste ja liigespindade seisundi hindamiseks.
Diferentseeritud diagnoos
Diferentsiaaldiagnoos tehakse pahkluu nikastuse, pahkluu sidemete rebendi, Achilleuse kõõluse rebendi, pahkluu murru ilma nihketa ja talusluu murru abil.
Kellega ühendust võtta?
Ravi nihkunud hüppeliigese murd
Ravimeetodi valik ja kirurgilise fikseerimise ajastus sõltuvad luumurru keerukusest, pehmete kudede terviklikkusest ja turse astmest.
Luuosade minimaalse nihke korral kinnise murru korral on luufragmentide kinnine ümberpaigutamine võimalik lahase või kipssideme abil, samuti kasutatakse hüppeliigese immobiliseerimiseks pneumaatilist ortoosi (täispuhutava voodriga saabas).
Enamasti on aga üle 2 mm nihestuse korral luumurru korralikuks kokkukasvamiseks vaja kirurgilist ravi, mis seisneb luufragmentide ümberpaigutamises ja fikseerimises metalli osteosünteesi abil – intraosseoosse või perkutaanse osteosünteesi abil, kasutades spetsiaalseid roostevabast terasest või titaanist konstruktsioone. [ 20 ] Ja isegi minimaalse nihke korral ei saa radioloogiliselt kinnitatud pahkluu ebastabiilsuse korral ilma kirurgilise sekkumiseta hakkama. [ 21 ], [ 22 ]
Rehabilitatsioon
Nihutatud pahkluumurru korral on luukoe taastumise ajaraam poolteist kuni kaks kuud, kuid see võib võtta kauem aega - kuni kolm kuni neli kuud.
Kuna patsientidel ei ole lubatud vigastatud jalga 4-6 nädala jooksul koormata ja nad ei saa sellele toetuda, antakse pärast nihkunud pahkluumurdu haigusleht kogu raviperioodiks.
Taastusravi ajal, kui hüppeliiges on kipsis, on soovitatav hoida vigastatud jalga istuvas asendis täisnurga all. Paranemist soodustavad harjutused pärast nihkunud hüppeliigese murdu, mis enne kipsi eemaldamist või struktuuri fragmentide fikseerimist piirduvad staatilise lihaspinge (säär, reie, tuharalihas) ja varvaste kokkusurumise-lahtiühendamisega (mis parandab vereringet ja vähendab turset).
Kui luu on hästi paranenud, peaksid patsiendid pärast nihkunud pahkluumurdu tegema järgmisi harjutusi:
- Istudes sirutage ja painutage jalga põlveliigesest, sirutades seda horisontaalselt;
- Põrandal seistes, toetudes tooli seljatoele, liigutage jalg küljele ja taha.
Pärast kipsi eemaldamist tõuske istukile, et tõsta jala esiosa, hoides kontsad põrandal; tõstke ja langetage kontsasid, toetudes varvastele; tehke kandade ja kogu jala pöörlevaid liigutusi, samuti rullige jalga varvastelt kandadele ja taha.
Ärahoidmine
Kas pahkluu murdu on võimalik ära hoida? Üks võimalus on tugevdada luukoe piisava D-vitamiini, kaltsiumi ja magneesiumi saamisega ning hoida sidemete aparaati heas töökorras treenides (või vähemalt rohkem kõndides).
Prognoos
Praeguseks ei ole isoleeritud nihkunud pahkluumurru pikaajalisi tulemusi käsitlevaid uuringuid tehtud, kuid tuleb meeles pidada, et tegemist on keerulise liigesekahjustusega, mille prognoosi määravad murru tüüp, ravi kvaliteet ja tüsistuste olemasolu/puudumine.

