Artikli meditsiiniline ekspert
Uued väljaanded
Labürintiit (sisekõrva põletik)
Viimati vaadatud: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Epidemioloogia
Koondstatistika kohaselt moodustas otogeenne labürindiit 1950. aastate lõpuks 1,4–5,4% mädase keskkõrvapõletiku koguarvust. Arvestades, et labürindiiidi juhtude suurim arv on seotud keskkõrva põletikuga, on ennetamine keskkõrvapõletiku õigeaegne diagnoosimine ja efektiivne ravi, mis mõjutab peamiselt lapsi. Igemete keskkõrvapõletik on põletikulise protsessi ülemineku tagajärg ninaneelust ja neelust kuulmetoru kaudu keskkõrvaõõnde. Seega on nina, ninaneelu ja neelu hoolikas puhastamine ennetav meede nende keskkõrvapõletiku ja otogeensete tüsistuste vastu.
Põhjused labürindiit
Labürindiiti võivad põhjustada mitmesugused viirused, bakterid ja nende toksiinid, trauma. Nakkusallikaks on kõige sagedamini põletikukolle keskkõrva õõnsustes või koljus, mis asub labürindi vahetus läheduses (äge ja krooniline keskkõrvapõletik, mastoidiit, kolesteatoom, petrosiit). Keskkõrva mädase põletiku korral tungib infektsioon labürinti.
Domineeriv roll kuulub bakteritele - streptokokk, stafülokokk, mükobakteri tuberkuloos. Meningogeense labürindiiidi tekitajaks on meningokokk, pneumokokk, mükobakteri tuberkuloos, kahvatu treponema, gripi- ja mumpsiviirused.
Pathogenesis
Labürindiiidi tekkeks on olulised mitmesugused tegurid: organismi üldine ja lokaalne reaktsioonivõime, patogeeni virulentsuse olemus ja aste, põletikulise protsessi avaldumise tunnused keskkõrvas ja koljuõõnes, infektsiooni tungimise teed sisekõrva. Eristatakse järgmisi infektsiooni tungimise tüüpe sisekõrva: tümpanogeenne (keskkõrvaõõnest läbi labürindi akende, fistuli), meningogeenne (aju subarahnoidaalsest ruumist), hematogeenne (läbi veresoonte ja lümfogeensete radade viirusliku etioloogiaga patsientidel).
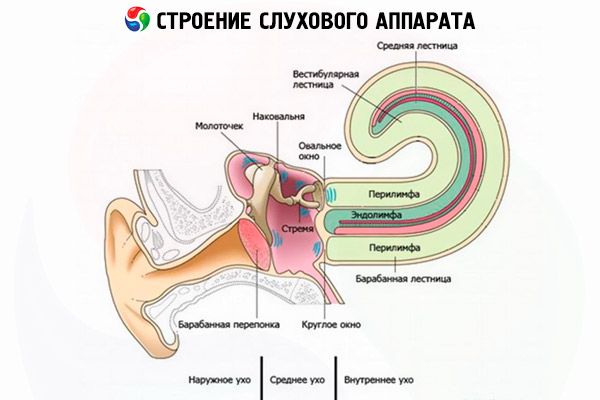
Põletikulise protsessi üleminek keskkõrvast on võimalik labürindi seina mis tahes osas, kuid tavaliselt toimub see labürindi akende membraansete moodustiste ja külgmise poolringikujulise kanali kaudu. Ägeda mädase keskkõrvapõletiku ja kroonilise mädase mesotümpaniidi korral levib põletikuline protsess läbi akende nende terviklikkust rikkumata või läbi murdmata, mis viib ägeda difuusse seroosse või mädase labürindiiidi tekkeni. Kroonilise mädase epitümpaniidi korral toimub põletiku levik luu-labürindi seina hävimise kaudu patoloogilise protsessi tagajärjel, sageli koos akende membraansete moodustiste läbimurdega; nakkus võib läbida mööda "reformitud teid" (sooned, tihendid).
Traumast tingitud labürindiiidi patogeneesis on olulised järgmised tegurid: luu ja membraanse labürindi terviklikkuse rikkumine, turse aste, hemorraagia peri- ja endolümfaatilises ruumis. Kui lisaks labürindiiidile esineb ka vereringe häire ühes sisemise kuulmisarteri terminaalharus (kokkusurumine, vere staas), siis tekib nekrootiline labürindiit. Selliste väikese läbimõõduga arterite nagu sisemise kuulmisarteri kokkusurumist soodustab endolümfaatne turse, mis avaldub eriti sageli seroosse põletikuna. Piiratud labürindiiti täheldatakse ainult kroonilise mädase epitümpaniidi korral koos kaariese ja kolesteatoomiga. Kroonilise mädase epitümpaniidi korral toimub luulabürindi seina hävimine põletikulise protsessi või kolesteatoomi mõjul, mis surve abil aitab kaasa labürindi fistuli tekkele.
Kõige sagedamini lokaliseerub fistul külgmise poolringikujulise kanali piirkonnas, kuid see võib moodustuda ka klambri aluse, neeme ja teiste poolringikujuliste kanalite piirkonnas. Põletiku ägenemise perioodil ilmub keskkõrva eritist, mille tõttu piiratud labürindiit muutub difuusseks. Süüfilise korral on võimalik igasugune konkreetse põletikulise protsessi üleminek labürinti, sealhulgas hematogeenne.
Ajukelme küljel asuvast koljuõõnest tungib infektsioon sisekõrva läbi kõrve akvedukti ja sisemise kuulmekäigu.
Trauma tagajärjel tekkinud labürindiiidi patogeneesis on olulised järgmised tegurid: membraanse ja luulise labürindi terviklikkuse häire, põrutus ning hemorraagia peri- ja endolümfiruumi.
Sisekõrva morfoloogilised muutused seroosse, mädase ja nekrootilise labürindiiidi korral on erinevad.
Seroosset labürindiiti iseloomustab endolümfaatiline turse, turse, vakuolisatsioon ja neuroepiteeli lagunemine. Mädast labürindiiti iseloomustab polümorfonukleaarsete leukotsüütide ja bakterite kogunemine perilümfiruumi laienenud veresoonte taustal. Seejärel toimuvad need muutused endolümfiruumis, turse progresseerub ja tekib labürindi membraanse ja hiljem luuseina nekroos. Soodsa tulemuse korral on võimalik fibroos ja uue kiudude koe moodustumine, mis viib kõigi repektor- ja närvielementide hävimiseni. Nekrootilist labürindiiti iseloomustavad pehmete kudede ja labürindi kapsli vahelduvad mädase põletiku ja nekroosi alad. Põletikuline protsess võib mõjutada kogu labürinti või piirduda ühe selle osaga. Protsess lõpeb labürindi skleroosiga.
Spetsiifilise infektsiooni korral on labürindiiidil mõned morfoloogilised tunnused. Seega avalduvad tuberkuloosse labürindiiidi muutused kahes vormis: proliferatiivne ja eksudatiiv-nekrootiline. Sisekõrva kahjustus süüfilise korral avaldub meningoneurolabürintiidina, millega kaasneb oimusluu ostiit, mis hõlmab membraanset labürinti. Morfoloogilist pilti iseloomustab turse, membraanse labürindi süvenev düstroofia, kiudude proliferatsiooni piirkonnad koos luu resorptsiooniga.
 [ 5 ]
[ 5 ]
Sümptomid labürindiit
Tüüpilistes olukordades avaldub äge labürindiit labürindilaadse äkilise tugeva pearingluse hoona koos iivelduse ja oksendamisega, optilise ja dünaamilise tasakaalu häirete, kõrvas kohinate ja kuulmislangusega. Pearinglus on süsteemne, väga väljendunud; patsient ei saa pead tõsta ega küljele pöörata; väikseimgi liigutus süvendab iiveldust ja põhjustab oksendamist, tugevat higistamist ja näonaha värvuse muutusi. Seroosse labürindiiidi korral püsivad sümptomid 2-3 nädalat ning kaotavad järk-järgult oma raskuse ja kaovad. Mädase labürindiiidi korral võib haigus pärast ägeda põletiku taandumist pikalevenida.
Mõnikord areneb labürindiit primaarse kroonilise haigusena ja seda iseloomustavad perioodilised ilmsed või vähem väljendunud labürindihäirete sümptomid, mis raskendab õigeaegset täpset diagnoosi. Praegu on sellistel juhtudel abiks ajalise luu uuring, kasutades kõrglahutusega neurokuvamismeetodeid.
Kõrva sümptomeid – müra ja kuulmislangust kuni kurtuseni – täheldatakse nii difuusse seroosse kui ka mädase labürindiidi korral. Püsiv kurtus viitab sagedamini mädasele põletikule labürindis.
Meningokokkinfektsioon mõjutab tavaliselt mõlemat labürinti, millega kaasnevad kerged perifeersed vestibulaarsed häired; tasakaaluhäired on sagedasemad. Samaaegse kahepoolse vestibulaarse erutuvuse täieliku kaotusega kaasneb sageli kuulmisfunktsiooni järsk langus,
Tuberkuloosset labürindiiti iseloomustab krooniline latentne kulg ja labürindi progresseeruv düsfunktsioon.
Süüfilise labürindiiidi kliiniline pilt on mitmekesine. Tüüpilisi juhtumeid iseloomustavad kuulmislanguse ja pearingluse vahelduvad episoodid. Omandatud süüfilise korral eristatakse kolme labürindiiidi vormi:
- apoplektiformne - labürindi funktsioonide äkiline ja pöördumatu kombineeritud või isoleeritud kaotus ühes või mõlemas kõrvas. Sageli esineb samaaegselt näonärvi kahjustus (protsess silla-väikeaju nurgas). Esineb süüfilise kõikides staadiumites, kuid sagedamini teises.
- äge vorm (süüfilise korral) - vahelduv müra kõrvades ja pearinglus - suurenevad järsult 2.-3. nädala lõpuks, labürindi funktsioonide järsk pärssimine toimub kiiresti. Täheldatud süüfilise teises ja kolmandas staadiumis.
- krooniline vorm - tinnitus, patsiendile märkamatu järkjärguline kuulmislangus ja vestibulaarse erutuvuse langus, mida saab diagnoosida ainult patsiendi täiendava läbivaatusega. Täheldatud haiguse teises staadiumis.
Kus see haiget tekitab?
Mis teid häirib?
Vormid
Eristatakse labürindiiti.
- Etioloogilise teguri järgi - spetsiifiline ja mittespetsiifiline.
- Patogeneesi järgi - tümpanogeenne, meningogeenne, hematogeenne ja traumaatiline.
- Tümpanogeenne labürindiit tekib nakkusliku aine tungimise tagajärjel sisekõrva keskkõrvaõõnest läbi labürindi akende.
- Meningogeenne labürindiit areneb meningiidi korral nakkustekitajate tungimise tõttu subarahnoidaalsest ruumist läbi kõrve akvedukti või sisemise kuulmiskanali.
- Hematogeenne labürindiit tekib nakkustekitajate tungimise tagajärjel sisekõrva koos vereringega: see esineb sagedamini viirusnakkushaiguste korral.
- Traumaatiline labürindiit tekib trauma tagajärjel (näiteks koljupõhja luumurd, laskehaav).
- Põletikulise protsessi olemuse järgi - seroosne, mädane ja nekrootiline.
- Seroosset labürindiiti iseloomustab perilümfi hulga suurenemine, labürindi endosteumi turse, fibriini ja vere moodustunud elementide ilmumine endo- ja perilümfis.
- Mädane labürindiit on põhjustatud mädase infektsiooni patogeenidest ja seda iseloomustab leukotsüütide infiltratsioon peri- ja endolümfi ning granulatsioonide moodustumine.
- Nekrootilist labürindiiti iseloomustab pehmete kudede ja luulabürindi nekroosipiirkondade olemasolu, mis tavaliselt vahelduvad mädase põletiku fookustega.
- Kliinilise kulgu järgi - äge ja krooniline (manifestne ja latentne).
- Labürindiit on äge seroosne või mädane labürindiit, mis avaldub sisekõrva düsfunktsiooni sümptomite järsku tekkides (pearinglus koos iivelduse ja oksendamisega, keha staatilise ja dünaamilise tasakaalu häired, müra kõrvas, kuulmislangus); seroosse labürindiiidi korral kaovad sümptomid järk-järgult 2-2 nädala pärast, mädase labürindiiidi korral võib haigus muutuda krooniliseks.
- Krooniline labürindiit, mida iseloomustab sisekõrva düsfunktsiooni järkjärguline areng (pearinglus koos iivelduse ja oksendamisega, tinnitus, keha staatilise ja dünaamilise tasakaalu häire, kuulmislangus), fistuli sümptomi esinemine, spontaansed vestibulovegetatiivsed, vestibulosensorsed ja vestibulosomaatilised refleksid.
- Levimuse järgi - piiratud ja hajus (üldistatud).
- Piiratud labürindiit on luulise labürindi seina piiratud ala kahjustus; seda täheldatakse kroonilise keskkõrvapõletiku korral ja selle põhjuseks on granuleeriv osteiit või kolesteatoomi rõhk.
- Difuusne labürindiit on mädane või seroosne labürindiit, mis on levinud luu- ja membraanlabürindi kõikidesse osadesse.
- Viiruslik labürindiit tekib kõige sagedamini vöötohatise taustal, alustades valuga kõrvas ja kõrva taga, vesikulaarsete löövetega välises kuulmekäigus. Kuulmis- ja vestibulaarhäirete kombinatsiooniga kaasneb sageli näonärvi parees. Viirusnakkus levib vestibulaarnärvi, tagumisse poolringikujulisesse kanalisse ja sacculusesse.
Diagnostika labürindiit
Labürindi õigeaegse diagnoosimise aluseks on usaldusväärne ja hoolikalt kogutud anamnees.
Kõige levinum on tümpanogeenne labürindiit. Selle diagnoosimiseks on vaja läbi viia otoskoopia, vestibulomeetria ja audiomeetria, oimusluu röntgenograafia või kompuutertomograafia. Kui patsiendil avastatakse äge või krooniline keskkõrvapõletik, uuritakse fistuli sümptomit.
Piiratud labürindiit fistuliga, kuid sisekõrva neuroepiteeli säilinud funktsiooni taustal, on patognoomiline tunnus fistuli sümptom, st pearingluse ja nüstagmuse ilmnemine haige kõrva suunas, kui õhk surutakse välises kuulmekäigus kokku.
Labürindiiidi olulised diagnostilised tunnused on perifeerse tüübi järgi esinevad spontaansed vestibulaarsed reaktsioonid. Spontaanse nüstagmuse õige hindamine koos harmooniliselt esineva vestibulospinaalse refleksiga on määrava diagnostilise tähtsusega. Nüstagmuse suund ja intensiivsus muutuvad vastavalt põletikulise protsessi raskusastmele ja haiguse staadiumile.
Nii seroosse kui ka mädase labürindiiidi algstaadiumis on spontaanne nüstagm suunatud kahjustatud labürindi poole ja sellel on I, II ja III raskusaste. See nüstagmus on kombineeritud käte ja keha kõrvalekaldega aeglase komponendi suunas, seda täheldatakse mitu tundi, mõnikord päeva, muutes järk-järgult selle suunda vastassuunas (terve labürindi suunas). Spontaanse nüstagmuse ilmnemine vastassuunas on vestibulaaranalüsaatori keskosas kompenseerivate mehhanismide arengu tulemus, mille eesmärk on kahe labürindi funktsionaalse seisundi võrdsustamine. Seda tüüpi nüstagmust täheldatakse ja avastatakse harva, kuna see kestab lühikest aega.
Sageli registreeritakse elektronüstagmograafia abil spontaanne nüstagm, mis visuaalsel hindamisel puudub. 2-3 nädala pärast kaob spontaanne nüstagm. Eksperimentaalsed vestibulaarsed reaktsioonid sellel labürindi perioodil on vastunäidustatud ja sobimatud, kuna need võivad põhjustada suurenenud pearinglust ega aita diagnoosi panna. Hilisemad eksperimentaalsed vestibulaarsed testid võimaldavad aga tuvastada nüstagmuse asümmeetriat piki labürinti, supressioonifaasi ja hinnata tsentraalsete vestibulaarsete kompenseerivate reaktsioonide arengut. Algselt kaasneb vestibulaarse erutuvuse vähenemisega kahjustatud labürindi poolel hüperrefleksia terve labürindi poolel ning haiguse korduval perioodil näitab vestibulomeetria sümmeetrilist hüporefleksiat ja spontaanse nüstagmuse puudumist. Lisaks spontaansele nüstagmusele ilmnevad ka muud labürindi sümptomid - kõnnakuhäired ning pea ja keha kõrvalekalle tervele poolele. Oluline on teada, et labürindiidiga patsiendil pea küljele pööramisega kaasneb spontaanse nüstagmuse suuna muutus, mis viib patsiendi torso hälbe suuna muutumiseni. Aju patoloogia korral kaldub patsient alati kahjustuse poole.
Labürindiidiga patsientide kuulmise uurimisel märgitakse segatüüpi kuulmislangust, enamasti sensorineuraalse kuulmislanguse ülekaaluga.
Kaasasündinud süüfilise korral sõltuvad kulg ja sümptomid nakkuse raskusastmest ja spetsiifilistest muutustest organismis. Haigus algab lapsepõlves ja avaldub sisekõrva düsfunktsiooni sümptomitena. Hilise kaasasündinud süüfilise korral avastatakse sageli atüüpiline fistuli sümptom terve kuulmekile olemasolul ja fistuli puudumisel külgmises poolringikujulises kanalis. Erinevalt tüüpilisest fistuli sümptomist on nüstagm suunatud välise kuulmekäigu kokkusurumisega terve poole ja dekompressiooniga ärritunud kõrva poole.
Traumaatilise labürinditi kulgu eripäraks on vigastuse iseloom ja raskusaste.
Sõelumine
Pole teostatud.
 [ 8 ]
[ 8 ]
Näidustused teiste spetsialistidega konsulteerimiseks
Sõltuvalt haiguse etioloogiast on mõnel juhul vajalik neuroloogi, neurokirurgi või dermatoveneroloogi konsultatsioon.
Mida tuleb uurida?
Diferentseeritud diagnoos
Tümpanogeense ja traumaatilise labürindiidi korral võib mädane infektsioon tungida koljuõõnde, põhjustades koljusisesises tüsistusi - meningiiti ja abstsessi. Koljusisesises tüsistuste diagnoosimine võib olla keeruline. Tüüpilised on üldseisundi halvenemine, palavik, peavalu, suurenenud pearinglus ja väikeaju sümptomid. Tüsistuste kindlakstegemiseks on vajalik aju kompuutertomograafia ning neuroloogi ja neurooftalmoloogi konsultatsioon.
Seega on labürindiiti äratundmiseks vaja:
- sisekõrvahaiguse fakti kindlakstegemine (anamnees);
- veendumaks, et haigus on nakkav;
- selgitada etnoloogilist tegurit;
- määrake protsessi levimus labürindis.
Diagnoos ei ole keeruline, kui esinevad infektsioonist tingitud iseloomulikud vetibulo-kuulmishäired. Arvesse võetakse anamneesilised andmed, otoskoopia tulemused, kuulmis- ja vestibulomeetria testid ning positiivsed fistuli testi tulemused. Praegusel ajal ei ole olulise tähtsusega mitte oimusluu radiograafia, nagu varem, vaid aju ja sisekõrva kompuutertomograafia ja magnetresonantstomograafia. Kõrglahutusega magnetresonantstomograafia ja kompuutertomograafia koos sisekõrva struktuuride visualiseerimisega on muutunud kõige olulisemaks diagnostiliseks meetodiks sisekõrva patoloogiate, sealhulgas põletikulise tekkega labürindiiidi uurimisel.
Audiomeetria ja vestibulomeetria aitavad tuvastada kuulmis- ja vestibulaarhäirete perifeerset olemust. Iseloomulik on see, et mittemädase sisekõrva patoloogia korral on kurtus haruldane (sisekõrva infarkt). Labürindiiidi edukale diagnoosimisele aitab kaasa kõigi patsiendiuuringute meetodite tulemuste põhjalik hindamine. Diferentsiaaldiagnostika tuleks läbi viia ka tagumise koljulõhe ja väikeaju nurga piiratud otogeense pakümeningiidi (arahnoidiit) ning kuulmisarteri ägeda tromboosi korral. Otogeenset arahnoidiiti iseloomustavad otoneuroloogilised sümptomid, mis näitavad VIII, V ja VII kraniaalnärvide juure kombineeritud kahjustust. Sisekuulmisarteri ägedat tromboosi iseloomustavad kuulmis- ja vestibulaarretseptorite funktsiooni kaotuse ägedad sümptomid veresoonte patoloogia (arteriaalne hüpertensioon, ateroskleroos) taustal.
Kellega ühendust võtta?
Ravi labürindiit
Ravi viiakse läbi haiglas, võttes arvesse haiguse etioloogiat ja patogeneesi,
Labürindiiidi ravimite ravi
Konservatiivne ravi hõlmab antibiootikumide kasutamist, võttes arvesse patogeeni tundlikkust ja nende tungimist läbi hematolabürindi barjääri. Labürindiidiga patsientidele määratakse ravimid, millel on põletikuvastane, hüposensibiliseeriv toime, mis normaliseerib ainevahetusprotsesse sisekõrvas ja ajus. Labürindi rünnaku ajal - vestibulolüütikumid. Ravimid, mis parandavad sisekõrva verevarustust.
Labürindiiidi kirurgiline ravi
Otogeense labürindiiidi kirurgiline ravi hõlmab mädase fookuse kohustuslikku eemaldamist keskkõrva õõnsustest ja neemekeseina hoolikat revisjoni. Sanitaarset kõrvakirurgiat tehakse igasuguse labürindiiidi korral. Kirurgilised sekkumised labürindil on näidustatud mädase labürindiiidi ja labürindi sekvestratsiooni korral. Labürintotoomia piirdub mädase fookuse drenaažiga sisekõrvas selle avamise ja patoloogilise sisu eemaldamise teel. Ägeda tüsistusteta labürindiiidi korral tehakse mastoidektoomia ainult juhtudel, kui protsessis on kaasatud mastoidjätke. Labürinthogeensete koljusisesete tüsistuste korral on vaja labürindiektoomiat: eemaldatakse kogu labürint, paljastatakse tagumise koljulõhe kõvakest ja luuakse koljuõõne hea drenaaž.
Ärahoidmine
Keskkõrva infektsioonikollete puhastamine.
Prognoos
Ligikaudsed töövõimetusperioodid on vahemikus 3 nädalat kuni 3 kuud. Perioodid määratakse vestibulaarfunktsiooni aeglase taastumise järgi.

