Artikli meditsiiniline ekspert
Uued väljaanded
Emakakaela papilloom
Last reviewed: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
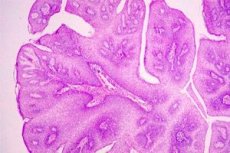
Emakakaela seintel tekkivad tüükakujulised mitmekordsed kasvajad, mida provotseerib papilloomiviirus, nimetatakse emakakaela papilloomiks. Selline viirus võib sattuda suguelunditesse pärast kaitsmata seksuaalset kontakti nakkusallikaga. Sel põhjusel on üldtunnustatud, et see haigus mõjutab sagedamini naisi, kellel pole regulaarset seksuaalpartnerit.
Põhjused emakakaela papilloomid
Kirjeldatakse mitmeid võimalikke papilloomiviiruse kehasse tungimise põhjuseid:
- seksuaalvahekord mehega, kes on papilloomiviiruse kandja. Sellisel juhul ei ole seksuaalse kontakti meetodil ega isegi kondoomi olemasolul mingit tähtsust, peamist rolli mängib viiruse sisenemine organismi. Seega võib viirus naiseni jõuda isegi suudluse kaudu;
- viirust saab edasi anda ka igapäevaelu kaudu, avalikes saunades, solaariumides, basseinides, saunades või rannas;
- nakkus võib mõjutada vastsündinut sünnituse ajal nakatunud emalt;
- Inimese nõrk immuunsus, mida nõrgestab alkohol, suitsetamine, sagedane stress ja seedehäired, loob soodsa tausta haiguse arenguks ja progresseerumiseks.
Emakakaela papilloomiviirus võib mõnda aega elada väliskeskkonnas, seega ei ole soovitatav kasutada teiste inimeste hügieenitarbeid, aluspesu ja rätikuid.
Sümptomid emakakaela papilloomid
Haigus esineb sageli ilma iseloomulike sümptomiteta, mis raskendab papilloomi diagnoosimist. Haiguse hilisemas staadiumis võivad ilmneda järgmised sümptomid:
- põletustunne väliste suguelundite piirkonnas;
- piirkondlike lümfisõlmede suurenemine;
- varem ebatüüpilise eritise ilmnemine.
Papilloomi kliiniline pilt sõltub suuresti patogeeni tüübist. Näiteks terava otsaga kondüloom näitab tavaliselt nakkusprotsessi ägedat staadiumi. Kuid emakakaela lameda papilloomi peetakse kroonilise kahjustuse märgiks, mis põhjustab ülemise epiteelikihi struktuuri häireid. Lisaks ei pruugi infektsioon keha hea immuunkaitse tõttu väliselt avalduda.
Patoloogia visuaalsed ilmingud võivad olla günekoloogilise läbivaatuse ajal märgatavad. Mida arst näeb?
- Tüügaste elementide ilmumine emakakaelal. Lisaks võivad need elemendid vaheldumisi ilmuda ja kaduda. Epiteeli katte värvus ei muutu.
- Düsplaasia piirkonnad on onkoloogiale lähedane seisund. Emakakaelavähk ja papilloomiviirus on väga tihedalt seotud mõisted. Kahjuks suudavad spetsialistid papilloomi pahaloomulist staadiumi sageli tuvastada palju hiljem, kui see oleks eduka ravi jaoks vajalik. See olukord on tingitud asjaolust, et naine ei kahtlusta olemasolevat haigust pikka aega ega pöördu arsti poole. Kompleksne patoloogia avastatakse ainult juhusliku ennetava uuringu käigus.
- Emakakaela epiteeli tükiline moodustis, mida saab mitte ainult näha, vaid ka tunda. See seisund viitab teravate kondüloomide, mitmete või iseseisvate moodustiste ilmumisele nahale. Sellised kondüloomid tekivad tavaliselt viiruspatoloogia ägenemise perioodil.
- Emakakaela papilloom ja erosioon võivad edukalt koos eksisteerida. Kui emakakaela pinnal esineb erosioon, luuakse ideaalsed tingimused viirusnakkuse elutähtsaks aktiivsuseks. Kahe haiguse - erosiooni ja papilloom - samaaegne esinemine suurendab patoloogia muutumise riski vähkkasvajaks.
Emakakaela papilloom raseduse ajal
Raseduse planeerimise ajal avastatud papilloomi tuleb ravida, kuna lisaks protsessi pahaloomulisuse riskile on ka kondüloomide kordumine raseduse ajal, samuti moodustiste kasv, mis võib sünnituse ajal takistuseks saada.
Kui papilloomiviirusega nakatumine toimub raseduse ajal, võib see kujutada endast raseduse katkemise ohtu. Eksperdid vaidlevad endiselt selle üle, kas viirus mõjutab loodet ja põhjustab mitmesuguste defektide teket. On teada vaid see, et viiruse ülekanne emalt embrüole võib olla 5–80%: teadus ei ole veel kindlaks teinud, kuidas see juhtub. Kõige tõenäolisem on see emakakaela kaudu ülespoole või kontakti kaudu - sünnituse ajal. Lapse kaotus papilloomiviiruse poolt võib avalduda hingamissüsteemi papillomatoossete kahjustuste, lapse väliste suguelundite tüükadetaoliste moodustiste tunnustena. Sel juhul ei ole oluline, kas laps sündis loomulikul teel või keisrilõike teel.
Huvitav fakt on see, et papilloomiviirus, mis avastati naisel raseduse ajal, kaob enamikul juhtudel pärast sünnitust jäljetult. Haiguse visuaalsed tunnused vähenevad või kaovad täielikult. Rasedal naisel avastatud papilloomiviirust tavaliselt hiljem ei avastata, see tähendab, et täheldatakse nn spontaanset paranemist.
Kui viirus avastati enne rasedust, väheneb isetervenemise protsent oluliselt.
Kus see haiget tekitab?
Diagnostika emakakaela papilloomid
Papilloomiviiruse tuvastamise peamised diagnostilised meetodid:
- naise günekoloogiline läbivaatus;
- kolposkoopia läbiviimine;
- määrdumisproovi võtmine tsütoloogiliseks uuringuks;
- kudede histoloogiline analüüs;
- PCR-i.
Haiguse visuaalsed tunnused on nii iseloomulikud, et diagnoosi panemiseks piisab sageli lihtsast günekoloogilisest läbivaatusest. Kui naisel on välistel suguelunditel papilloomid, uuritakse emakakaela kindlasti ja võib kasutada isegi uretroskoopilist diagnostilist meetodit.
Emakakaela düsplastiliste muutuste korral saab kasutada kolposkoopia ja biopsia meetodit. Sellistel juhtudel on võimalik läbi viia test äädikhappega. Selle meetodi olemus on järgmine: emakakael paljastatakse peeglites, töödeldakse äädikhappe ja jooditud Lugoli lahusega. Kui papilloomiviirus on olemas, näeb töödeldud piirkond ebaühtlaselt värvunud välja, justkui mosaiigi kujul.
Määrdumisproovi tsütoloogiline uuring viiakse läbi Papanicolaou meetodi (PAP-test) abil. Selle meetodi tulemused jagunevad viide klassi:
- I ja II klass tähendavad kahjustatud koestruktuuri puudumist;
- III klass nõuab täiendavat histoloogilist uuringut;
- IV ja V klass kinnitavad atüüpiliste rakkude avastamist, mis on pahaloomulise protsessi iseloomulik märk.
Histoloogiline uuring annab ka aimu patoloogia pahaloomulisuse võimalikkusest.
Makroskoopiliselt on emakakaela papilloom defineeritud kui roosa või valkja värvusega tüükade moodustised, mis on kujundatud rosettide kujul.
Emakakaela papilloomi histoloogiline struktuur määratakse selle arengu iseärasuste järgi: papilloom moodustub lameepiteeli kiire fokaalse proliferatsiooni tagajärjel; sel juhul ulatuvad epiteeli pindmised kihid limaskesta kohale väikese voldi kujul, millesse kasvavad sidekude ja veresooned, moodustades papilloomi "jala" aluse. Mitmetes vaatlustes on papilloomidel kalduvus sukeldumiskasvule, mis võib viia taustprotsessi pahaloomuliseks muutumiseni.
Polümeraasi ahelreaktsiooni meetod võimaldab määrata viiruse olemasolu, samuti selle tüüpi välja selgitada ja täpsustada. Uuringu käigus määratakse ka ajutised viirusvormid, mis on võimelised isetervenema. Seda asjaolu tuleks arvesse võtta ja sel põhjusel ei tohiks positiivset PCR-i mingil juhul pidada pahaloomulise protsessi kinnituseks. Testi soovitatakse läbi viia vähemalt 15 papilloomiviiruse tüübi suhtes (täpselt sama palju viirusetüüpe on võimelised esile kutsuma onkoloogia ilmnemist).
Kui papilloomi diagnoos düsplaasia taustal on juba kindlaks tehtud, aitab PCR atüüpiliste rakkude tuvastamisel.
Mida tuleb uurida?
Millised testid on vajalikud?
Diferentseeritud diagnoos
Diferentsiaaldiagnoos tuleks läbi viia järgmiste haiguste korral:
- Emakakaela lamerakk-papilloom on mitteviirusliku etioloogiaga healoomuline moodustis, mis tekib sageli pärast emakakaela mehaanilist traumat või põletikulise protsessi tagajärjel. Kolposkoopia abil on näha väikeseid siledaid kasvajaid hüperkeratootiliste ja parakeratootiliste muutustega. Sellised papilloomid eemaldatakse kirurgiliselt;
- leiomüoom on silelihaskoe väike kasvaja, mida sageli täheldatakse teiste fibroidide taustal;
- endometrioosi sümptomid emakakaelal - sinakaspunased ja tumedad laigud aetakse sageli segi tsüstiliste moodustistega. Selliste laikude mikroskoobi all uurimisel saab tuvastada endomeetriumi ja endometrioidnäärmete rakke;
- Erosiivne patoloogia – epiteeli katte terviklikkuse rikkumine keemiliste ainete (pesuvahendid, douching vedelikud jne) ärritava toime või mehaaniliste tegurite (tampoonide, emakasisese vahendi kasutamine) tõttu. Sellisel juhul muutuvad emakakaela kuded lahti, hüpereemiliseks ja võivad esineda verevalumid.
Täpne diagnoos on sageli võimalik ainult kvalifitseeritud põhjaliku diagnostika abil.
Kellega ühendust võtta?
Ravi emakakaela papilloomid
Kuna viirus võib ravi ajal käituda ebasobivalt (võimalik on nii spontaanne paranemine kui ka korduv retsidiiv pärast ravi), ei ole ravi sageli suunatud mitte viiruse enda, vaid papilloomilaadsete ilmingute vastu võitlemisele. Ravi otstarbekuse otsuse teeb tavaliselt spetsialist individuaalselt.
Ravi meetmed peaksid olema suunatud eelkõige organismi kaitsevõime suurendamisele. Selliste meetmete hulka kuuluvad hüpotermia ja stressi ennetamine, vajaliku koguse vitamiinide ja mikroelementide tarbimine, aktiivne eluviis ja piisav puhkus.
Papilloomiviiruse vastu võitlemise peamiste ravimeetodite hulgas on järgmised:
- Hävitusmeetod – lokaalselt manustatav teraapia, mis hõlmab kahjustatud piirkondade eemaldamist mitme meetodi abil: külmravi, laserkiirgus, papilloomide kauteriseerimine emakakaelal, ekstsisioon elektrokirurgia abil, keemilise hävitamise kasutamine (trikloroäädikhappe preparaadid, solkoderm, feresool). Selliseid meetodeid saab kasutada ka raseduse ajal, arvestades võimalikku verejooksu ja sekundaarse infektsiooni ohtu.
- Tsütotoksiinide (kondüliin, podofülliin, fluorouratsiil) kasutamine on rasedatele vastunäidustatud, kuid see on papilloomiviiruse vastases võitluses üsna tõhus.
- Immunoloogiline meetod – hõlmab interferoonide (spetsiaalsete immuunvalkude) kasutamist. Selliste ravimite hulka kuuluvad viferoon, kipferoon, reaferoon.
- spetsiaalsete viirusevastaste ravimite (alpirasiin, tsidofoviir, panaviir) kasutamine.
Kahjuks ei saa papilloomide eemaldamine emakakaelal garanteerida haiguse täielikku kõrvaldamist ja edasiste ägenemiste puudumist. Naine võib jääda latentse infektsiooni passiivseks kandjaks, mis võib aktiveeruda igal ajal, mis talle sobib. Sel põhjusel on pärast ravi lõppu vaja võtta meetmeid haiguse kordumise vältimiseks.
Ärahoidmine
On tõestatud, et isegi kaitstud seksuaalne kontakt kondoomiga ei vähenda papilloomiviiruse nakatumise ohtu. Seetõttu peaksite mängima kindla peale ja külastama günekoloogi ennetava läbivaatuse jaoks vähemalt kord aastas.
Täiendavad ennetavad meetmed:
- regulaarse seksuaalpartneri omamine, juhuslike seksuaalsuhete vältimine;
- Soovitatav on alustada seksi 18-aastaselt, kui emakakaela kuded on juba piisavalt küpsed ja limaskestad saavad iseseisvalt määrata nakkuskaitse taseme;
- seksuaalse ebaviisakuse ennetamine, kunstlikud abordid, kuretaaž;
- aktiivne eluviis, immuunsüsteemi tugevdamine;
- vaktsineerimiste läbiviimine.
Emakakaela papilloomivastane vaktsineerimine toimub samaaegselt mitme kõige ohtlikuma papilloomiviiruse tüübi vastu. Manustatud seerum ei sisalda elusorganisme, seega ei saa see inimesele mingit kahju tekitada. Oluline on mõista, et vaktsineerimist ei kasutata juba olemasoleva haiguse raviks, vaid ainult ennetamiseks.
Vaktsineerimist võib määrata nii naistele kui ka meestele järgmiste patoloogiate ennetamiseks:
- emakakaela pahaloomuline haigus;
- väliste suguelundite, sealhulgas meeste pahaloomulised kahjustused;
- terava otsaga kondüloom;
- eelvähilised patoloogiad.
Vaktsineerimine toimub kolmes etapis: teist vaktsineerimist saab teha 1-2 kuud pärast esimest ja kolmandat 2-4 kuud pärast teist vaktsineerimist. Lõpetatud protseduuri efektiivsus on hinnanguliselt 95-100%.
Sellise vaktsineerimise kõrvaltoimete hulka kuuluvad üldise seisundi halvenemine esimestel päevadel pärast süstimist ja punetus süstekohas.
Vaktsineerimist ei tehta inimestele, kellel on altid allergilised reaktsioonid ravimi mõne komponendi suhtes, rasedatele ega ägeda haiguse kulgu korral. Pärast ägenemiste ravimist saab vaktsineerida.
Prognoos
Papilloomi prognoos võib olla soodne ainult siis, kui keha on viirusest täielikult vabanenud. Täieliku taastumise suurim tõenäosus on saavutatav ainult tervikliku lähenemisviisiga ravile - see on hävitamismeetodite ja viirusevastase ravi kasutamine. Monotoonse või katkestatud ravi korral suureneb retsidiivi oht märkimisväärselt.
Inimesed suhtuvad sugulisel teel levivatesse haigustesse sageli kergelt. Ja kuigi nakkushaigusi saab ravida õigesti valitud antibiootikumidega, on viirusnakkustega võitlemine mõnevõrra keerulisem: viiruseid on raskem tuvastada ja nad käituvad mõnikord äärmiselt ettearvamatult.
Emakakaela papilloom on üks sellistest haigustest, mida mõnel juhul on raske ravida, kuid mõnikord võib see iseenesest paraneda.


 [
[