Artikli meditsiiniline ekspert
Uued väljaanded
Äge flegmonaalne pimesoolepõletik: mädane, haavandiline, gangreeniline.
Last reviewed: 04.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
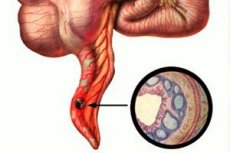
Epidemioloogia
- Naised haigestuvad tõenäolisemalt 15–40-aastaselt, mehed 12–20-aastaselt;
- Mehed põevad seda haigust palju harvemini, kuid naistel on palju parem prognoos ja tüsistuste tekkimise risk väiksem.
- Flegmonaalset apenditsiiti diagnoositakse kõige harvemini alla üheaastastel imikutel ja eakatel.
- Pärast viiekümnendat eluaastat väheneb pimesoolepõletiku tekkimise risk 2 protsendini;
- Pimesoole eemaldamine moodustab 80% kõigist lihtsatest operatsioonidest.
Põhjused flegmonaalne pimesoolepõletik
Haiguse etioloogiat pole lõplikult kindlaks tehtud.
Flegmonaalse apenditsiidi tekkeks on mitu põhjust:
- Pimesoole veresoonte tromboos ja selle tagajärjel selle kudede isheemia. Selle tagajärjel väheneb lümfoidkoe kaitsefunktsioon, tekib põletik ja suureneb oportunistliku floora aktiivsus soolestikus.
- Samuti võib flegmonaalse pimesoolepõletiku põhjuseks olla haiguse katarraalse vormi tüsistuste esinemine.
- Pimesoole mehaaniline sulgemine.
Riskitegurid
Flegmonaalse pimesoolepõletiku tekke suurim risk on kahekümne kuni kolmekümne aasta vanune vanus. Kuigi haigus võib esineda ka absoluutselt igas vanuses.
Enamasti on riskitegurid järgmised:
- endokriinne - paljude serotoniini hormooni tootvate rakkude olemasolu pimesooles (selle limaskestas).
- kasuistlik – võõrkehade (näiteks viinamarjaseemnete, seemnekoorte, kalasoomuste) olemasolu inimese soolestikus.
- toit - kui inimene sööb peamiselt lihatooteid või loomsete valkude poolest rikkaid toite.
Pathogenesis
Enterogeenne nakkustee muutub kõige sagedamini haiguse põhjuseks. Samal ajal ei mängi hematogeenne ja lüfogeenne tee haiguse patogeneesis praktiliselt otsustavat rolli.
Põletiku põhjustajaks on mitmesugused pimesooles leiduvad mikroorganismid (algloomad, viirused ja bakterid). Põhimõtteliselt on see floora anaeroobne vorm (anaeroobsed kookid), harvemini aeroobne (enterokokid, E. coli).
Sümptomid flegmonaalne pimesoolepõletik
Flegmonaalse pimesoolepõletiku ilming on üsna väljendunud:
- Esimene märk on terav valu, tõenäoliselt ebaselge lokalisatsiooniga, mis tugevneb liikumisega. Seejärel valu tugevneb ja omandab täpsema lokaliseerimise.
Muud sümptomid hõlmavad järgmist:
- keha üldine joove ja letargia,
- hallikas või valge katt keelel,
- isupuudus,
- iiveldus, võimalik oksendamine,
- puhitus, kõhulahtisus või vastupidi, kõhukinnisus,
- peavalu ja kerge palavik.
Patsiendi uurimisel tuvastab tervishoiutöötaja järgmised sümptomid:
- valu kohas märgitakse kõhulihaste pinget;
- kõhukelme "libisemise" ja ärrituse positiivsed sümptomid.
Kus see haiget tekitab?
Vormid
Flegmonaalset apenditsiiti on mitut tüüpi:
- Äge flegmonoosne pimesoolepõletik – tekib väga lühikese aja jooksul (mitu tundi). Iseloomulik on äge põletiku algus, mille muutused on pigem mädased kui destruktiivsed.
- Flegmonoos-haavandiline pimesoolepõletik - haavandiliste protsesside tagajärjel pimesoole limaskesta kahjustuse taustal tekib mädane põletik.
- Flegmonaalse pimesoolepõletiku mädane staadium on kehatemperatuuri "tõus", joobeseisundi edasine areng, suurenenud valu intensiivsus - kõik see viitab lokaliseerunud mädaste fookuste esinemisele pimesoole seintel. Põhjuseks on mikroorganismide jätkuv areng.
- Lapse flegmonoosne pimesoolepõletik avaldub kogu pimesoole mädase põletikuna. Makroskoopilisel uuringul on näha, et see on paksenenud, täielikult kaetud fibriiniga, intensiivselt punane. Mikroskoopiliselt on märgatav pimesoole kõigi kihtide infiltratsioon, limaskestal on mädanemise ja kerge hülgamisreaktsiooni tunnused.
Tüsistused ja tagajärjed
Flegmonoosne pimesoolepõletik võib põhjustada väga ebasoodsaid tagajärgi, kui te ei otsi õigeaegselt arstiabi. Need on:
- soolesulgus;
- pimesoole massi või abstsessi välimus;
- niude- või vaagnaveenide venoosseina põletik;
- tromboos;
- peritoniit, mis tekib pimesoole rebenemise tagajärjel;
- maksa veenide mädane põletik;
- sepsis;
- mitme organi puudulikkus;
- surmaga lõppenud tulemus.
Diagnostika flegmonaalne pimesoolepõletik
Kõhuõõne organite ja radiograafia uurimine ei suuda tuvastada pimesoole põletikku.
Röntgenuuring aitab ainult selgitada pimesoolepõletiku eristumist mao või kaksteistsõrmiksoole perforeeritud haavandist.
Sellisel juhul saab seedetrakti ultraheli diagnostikat kasutada flegmonaalse pimesoolepõletiku eristamiseks sapipõie või kusepõie põletikust.
Mida tuleb uurida?
Kuidas uurida?
Diferentseeritud diagnoos
Seda tüüpi uuringuid tehakse terve rühma haiguste õigeks diagnoosimiseks.
Koletsüstiit. Pingeline hüpohondrium paremal küljel, valu "kiirgamine" abaluu või õlga, patsiendi varasemad sapikivitõve tunnused ja ultraheliuuringu tulemused viitavad sapipõie ägedale põletikule ja aitavad seda õigesti eristada pimesoolepõletikust. Sageli laskub sapipõis suurenedes väga madalale (mõnikord isegi nabast allapoole) ja valu on tunda kogu kõhu paremas pooles. Või pimesool, mis muutub põletikuliseks ja asub maksa all, võib stimuleerida ägeda koletsüstiidi teket. Seetõttu võib diagnoosi panemine ilma täiendavate uuringuteta olla väga keeruline.
Pleuropneumoonia ehk kopsu parema alumise lobe põletik. Selle patoloogia eristamiseks pimesoolepõletikust on vaja kuulata kopse. Sellisel juhul on kuulda nõrka hingamist ja vilistavat hingamist. Pleuropneumoonia korral on kuulda ka seda, kuidas pleura hingamisel hõõrub. Kui paremasse õõnsusse on veresoontest kogunenud vedelikku, on kuulda löökpillide tooni tuhmust ja hingamismüra vähenemist. Selle haiguse korral võib esineda ka köha, palavikku ja valu, mis kiirgub kõhu paremasse poolde.
Mesadeniit. Valu lokaliseerumine paremal niudeluu poolel võib arsti eksitada. Kuid hiljutise ülemiste hingamisteede haiguse esinemine anamneesis koos suurenenud lümfisõlmedega ja kuuel protsendil ka jersinioosiga ei jäta diagnoosi osas kahtlust.
Meckkeli divertikuli põletik ( divertikuliit ). Nagu flegmonaalne pimesoolepõletik, vajab see kiiret haiglaravi ja kirurgilist sekkumist. Haigus diagnoositakse harva enne operatsiooni ja laparoskoopiat, mida tehakse diagnoosi kinnitamiseks. Diagnoosi kinnitamiseks on vaja teha 100 cm soole iileumi piirkonna intraoperatiivne revisioon.
Äge pankreatiit. Sarnane pimesoolepõletikule Štšetkin-Blumbergi sümptomi poolest. Väga sageli esineb korduvat oksendamist. Kõhu ülaosa on kergelt paistes. Patsient tunneb end halvasti, kuid temperatuur on peaaegu püsiv. Analüüsid näitavad seedeensüümide kõrgenenud taset uriinis.
Äge soolesulgus. Seda võib olla üsna raske diagnoosida, eriti käärsoole neoplasmi korral. Seda aitavad teha krampvalu, suurenenud peristaltiline müra, kõhukinnisus ja kõhupuhitus. Kloiberi "tassid" on röntgenpildil selgelt nähtavad.
Crohni tõbi. Iseloomulik on tugev valu alakõhus. Harva võib esineda kõhulahtisust ja leukotsütoosi. Paremal küljel on selgelt palpeeritav valulik moodustis. Põhimõtteliselt pannakse diagnoos pimesooleoperatsiooni ajal, kuna haigust ekslikult eeldatakse ägeda pimesoolepõletikuna. Diagnoosi õigeks panemiseks aitab laparoskoopia meditsiinitöötajaid. Samuti on enne kõhuõõne revisiooni vaja pöörata tähelepanu pimesoole muutustele. Kui see ei ole sama, mis enne operatsiooni, tuleks pöörata tähelepanu soole iileumi osale.
Äge gastroenterokoliit. Iseloomulik on spastiline, difuusne valu. Patsient kurdab iivelduse, oksendamise, kõhulahtisuse ja vale roojamisvajaduse üle. Sageli esineb puhitust ja kõhu korinat. Apendikulaarsed sümptomid ei ole sel juhul iseloomulikud.
Paremal küljel esinevad neerukoolikud. Tüüpiline on sagedane urineerimine. Uriiniproovide võtmisel ilmneb makro- või mikrohematuuria. Võib esineda ka kõhupuhitust. Peamine sümptom on Pasternatski sümptom, kuna see ei ole pimesoolepõletiku korral kohustuslik (välja arvatud pimesoole retrotsekaalse paiknemise korral). Diagnoosi kahtluse korral tuleks teha kuseteede röntgenuuring. Tõenäoliselt avastatakse paremas kusejuhas "kivide" olemasolu ja püeloekskretsiooni tunnused. Ja nimmepiirkonna "koputamine" aitab panna absoluutselt täpse diagnoosi. Samuti võite teha novokaiiniblokaadi paremas seemnejuhas või emakas. Neerukoolikute korral valu kiiresti vaibub, pimesoolepõletiku korral aga püsib.
Ravi flegmonaalne pimesoolepõletik
Kui diagnoositakse flegmonaalne apenditsiit, tuleb koheselt läbi viia kirurgiline ravi.
Sekkumine viiakse läbi üldnarkoosis. Kui vastunäidustusi ei ole, tehakse seda endotrahheaalse anesteesia abil. Seda tüüpi anesteesia ei piira kirurgi liikumist ja võimaldab vajadusel teha kõhuõõne laia resektsiooni. Kui patsiendil on individuaalne talumatus, võib kasutada kohalikku anesteesia.
Kõige sagedamini kasutatakse traditsioonilist apendektoomiat või laparoskoopiat.
Laparoskoopia
Kasutatakse, kui:
- pimesooles ei ole põletikulist protsessi;
- sooltel ei ole adhesioone;
- peritoniidi, põletikulise infiltraadi või retroperitoneaalse flegmoni kujul esinevaid tüsistusi ei esine.
Selle rakendamise vastunäidustused on: rasedus kolmandal trimestril, rasvumine, suurenenud verejooks ja ka pimesoole ebatüüpiline asukoht.
Apenditsiidi eemaldamine toimub üldnarkoosis.
Operatsiooni etapid:
- Kõhuseinale on vaja teha kolm punktsiooni (5–10 cm pikkused), nii et üks neist oleks nabal.
- Pimesoole eemaldamiseks sisestage videokaamera ja spetsiaalsed instrumendid.
- Tehke sekkumine.
Selline operatsioon võimaldab vähendada patsiendi haiglas viibimist, vähendab valu intensiivsust operatsioonijärgsel perioodil, soolestiku taastumine on kiirem ja armil on kosmeetiline välimus.
Apenditsiidi rutiin
Sekkumise etapid:
- Kirurgilist välja töödeldakse ja kaetakse steriilsete marli padjakestega.
- Kirurg teeb paremasse niudeluu piirkonda kaldus naha sisselõike (10–12 cm pikkune).
- Pärast nahaaluse rasvkoe läbilõikamist lõikab arst skalpelli ja spetsiaalsete kirurgiliste kääride abil läbi kõhukalduva lihase kõõluse. Seejärel lõigatakse lihas haavapinna ülanurgast läbi ja kõhukelme avatakse nüri konksudega.
- Haav kuivatatakse salvrätikuga. Bakteriaalse floora tuvastamiseks on vaja analüüsi.
- Seejärel leiab arst pimesoole ja eemaldab selle haavaõõnde. Vajalikud adhesioonid lõigatakse läbi. Külgkanali ja niudeluu lohu hoolikaks uurimiseks tuleks peensoole aasad eemale liigutada, kui need segavad. Seda on lihtne teha, kuna pimesool asub suure tõenäosusega pimesoole kuplil. Kirurg, võttes arvesse vajadust fikseerida pimesoole distaalne osa, viib selle alla ligatuuri ja langetab selle ülemise osa kõhuõõnde.
- Pimesoole mesenteeriumile kantakse ligatuur, mis seob usspimesoole arteri. Kui mesenteer on lahti, õmmeldakse ligatuur kinni, et vältida niidi libisemist.
- Seejärel lõigatakse kõhukelme voldik tingimata ära. Pimesool kinnitatakse alusele klambriga ja seotakse kinni.
- Atraumaatilise nõela abil teeb arst, olles eelnevalt 1,5 cm taganenud, ümmarguse õmbluse.
- 0,5 cm õmblusest pannakse klamber uuesti peale ja pimesool lõigatakse ära.
- Operatsiooniarsti assistent töötleb kändu joodilahusega ja pärast spetsiaalsete pintsettidega haaramist sisestab selle ümmarguse õmbluse sisse. Kirurg pingutab selle.
- Enne kupli tagasipanemist tuleb uuesti teha Z-õmblus ja viia pimesoole tipp tagasi kõhuõõnde.
- Kirurg peab verejooksu peatama, kuivatades õõnsuse moodustunud eritisest salvrätikuga.
- Haav loputatakse soolalahusega, et välistada tüsistuste tekkimise võimalus koe jääkide, vere või nakatunud efusiooni tõttu.
- Arst õmbleb lihased kinni 2-3 õmblusega. Seejärel õmbleb ta sünteetiliste niitidega kinni kaldlihase välise aponeuroosi.
Seda tüüpi operatsiooni iseloomustab pikk operatsioonijärgne taastusravi periood.
Retrograadne apendektoomia
Seda tehakse juhtudel, kui pimesoolt ei ole võimalik haavaõõnde isoleerida. Selle erinevus tavalisest pimesooleoperatsioonist seisneb selles, et sel juhul ei lõigata mesenteeriumi kohe ära ja säilitades selle verevarustuse, töödeldakse kändu ning pärast pimesoole eemaldamist.
Flegmonaalse pimesoolepõletiku operatsiooni tunnused:
- Pimesoole limaskesta põletiku tõttu on võimalik efusiooni teke paremas õhuruumis. Seetõttu peab arst kuivatama süvendi, parema külgkanali ja vaagnaõõne, võtma kindlasti analüüsiks eritist. Kui see on hägune, tuleb paralleelselt manustada antibiootikume.
- Kui kirurgil on kahtlusi põletikulise flegmonaalse pimesoole täieliku eemaldamise osas, on vaja kohustuslikku drenaaži paigaldamist kolmeks kuni neljaks päevaks.
- Perforatsiooni vormis tüsistuste korral tehakse apendektoomia absoluutse juurdepääsuga, hõlbustades seeläbi patoloogiliste kudede puhastamist ja eemaldamist.
Postoperatiivne periood
Postoperatiivsete tüsistuste riski vähendamiseks peaks patsient järgima leebe režiimi. Seega on pärast operatsiooni voodist tõusmine võimalik mitte varem kui kuus kuni kaheksa tundi hiljem, kuid ainult siis, kui teadvus ja hingamine on täielikult taastunud.
Patsientidel, kellel on postoperatiivse songa tekkimise oht, võib olla vaja kanda spetsiaalset postoperatiivset sidet.
Patsient peab iga päev sidemeid tegema, hinnates tingimata haava paranemise staadiumi ja kasutades antiseptikume. Sõltuvalt valu intensiivsusest kasutatakse valuvaigisteid.
Juhtudel, kui mädaste tüsistuste vältimiseks oli vaja drenaaži kasutada, on postoperatiivsel perioodil vaja manustada tsefalosporiinide või makroliidide klassi antibakteriaalseid ravimeid.
Kui haava paranemine pole keeruline, eemaldatakse õmblused seitse kuni kaheksa päeva pärast operatsiooni.
Pärast flegmonaalse pimesoolepõletiku operatsiooni ei ole soovitatav umbes kolm kuud rasket füüsilist koormust. Arst võib määrata ainult treeningravi või hingamisharjutusi.
Toitumine pärast flegmonaalse pimesoolepõletiku operatsiooni
Kaks kuni neli nädalat pärast operatsiooni ja haiglast väljakirjutamist tuleb kõhukinnisuse vältimiseks järgida dieeti. Süüa võib ainult arsti poolt soovitatud toite.
Esimesed kaks päeva peaksid sööma ainult vedelat putru ja köögiviljapüreed. Samuti peaksid oma toidusedelisse lisama tarretist või madala rasvasisaldusega keefirit. Seejärel hakka järk-järgult sööma musta leiba vähese võiga. Üleminek tavapärasele, patsiendile tuttavale toidule on võimalik ainult siis, kui enesetunne on suurepärane ja roojamine on normaalne. Kuid ära unusta, et toit ei tohiks olla vürtsikas, marineeritud, suitsutatud, rasvane, praetud ega kõva. Samuti peaksid oma toidusedelist välja jätma kohvi ja tugeva tee, limonaadi ja küpsetised rasvasest tainast. Kogu toit valmistatakse küpsetamise või keetmise teel.
Sa pead sööma väikeste portsjonitena, umbes viis kuni kuus korda päevas.
Rohkem informatsiooni ravi kohta
Prognoos
Kui ravi alustatakse õigeaegselt, on prognoos soodne. Suremus ei ületa 0,03% ja tüsistuste, kõige sagedamini nõrgenenud inimestel peritoniidi, risk ei ületa 9%. Üsna sageli tekib kõhukelme põletik, kuid see piirdub kiiresti rasvkoe või külgnevate siseorganite seintega.
Harva võib tekkida infiltraat, mille järel mõne aja pärast tekivad adhesioonid.


 [
[