Lyumbalynaya punktsiooni
Lumbaalpunktsioon (lumbaalpunktsiooni punktsiooni subarahoidaalruumi seljaaju, seljaaju, lumbaalpunktsioon), - Nõela subarahnoidaalruumi seljaaju diagnostilist või terapeutilistel eesmärkidel.
Nimbaja punktsioon on üks levinumaid neuroloogia uuringute meetodeid. Mõnel juhul (kesknärvisüsteemi nakkushaigused, subaraknoidne hemorraagia) diagnoos põhineb täielikult nimmelülituse tulemustel. Tema andmed täiendavad kliinilist pilti ja kinnitavad polüneuropaatiate, hulgiskleroosi ja neuroleukeemia diagnoosi. Tuleb märkida, et neuroimaging meetodite laiaulatuslik kasutuselevõtt on dramaatiliselt vähendanud diagnostilise nimmelülide arvu. Needling võib mõnikord kasutatakse terapeutilistel eesmärkidel intratekaalseks antibiootikumide ja Kemoterapeutikumidena samuti vähendada intrakraniaalrõhu healoomulise koljusisese hüpertensiooni ja normotensiivseks vesipea.
Täiskasvanutel on tserebrospinaalvedeliku kogumaht umbes 120 ml. Rääkides selle väikeste koguste (10-20 ml) ekstraheerimisest diagnostilistel eesmärkidel, tuleb meeles pidada, et sekretsiooni päevane kogus on 500 ml. Seega on tserebrospinaalvedeliku täielik vedu 5 korda päevas.
Menetluse tähised
Lumbaaretuspunkte tehakse diagnostiliseks või terapeutiliseks otstarbeks.
- Diagnostilisel eesmärgil tehakse tserebrospinaalvedeliku uurimiseks punktsioon. Kui analüüsi tserebrospinaalvedelik on vaja määrata värvi, läbipaistvuse, rakkude koosseisu. Võimalik on uurida vedeliku biokeemilist koostist, viia läbi mikrobioloogilised testid, sealhulgas külvamine erikandjatele. Nimmeosa punktsioonide ajal mõõdetakse vedeliku rõhku, seljaaju subarahnoidset ruumi läbilaskvust kontrollitakse tihendusanalüüside abil.
- Mugav ravi eesmärgist lumbaalpunktsioon läbi eemaldamiseks likööri likööri vereringet ja normaliseerumist kontrollosariikidega seostatakse edastav vesipea ja Sanitaarkaitset likööri kui meningiit erinevate etioloogiate ja ravimite manustamist (antibiootikumid, antiseptikud, tsütostaatikumid).
Eraldage absoluutsed ja suhtelised näpunäited lumba punktsioonist.
- Absoluutne näidustused: kahtlustatakse KNS infektsioonid ( meningiit, entsefaliit, ventriculitis), onkoloogiline koldeid pea- ja seljaaju, normaalrõhul vesipea; lihhoroosi diagnoosimine ja tserebrospinaalsete fistulite avastamine värvide, fluorestseerivate ja radiokontrastainete ainete sisseviimisega subarahnoidsesse ruumi; Subaraknoidse hemorraagia diagnoosimine, kui CT pole võimeline.
- Suhteline tähiste: palavik teadmata põhjusel alla 2-aastased, septiline emboolia veresoonte, demüelineerivaid protsesse, põletikuline polüneuropaatia, Paraneoplastilised sündroomid, süsteemne erütematoosluupus, ja teised.
Tehnika nimmepuncture
Lumbaaretuspunkti saab sooritada patsiendi asendis või istuval kohal. Viimati nimetatud sätet kasutatakse praegu väga harva. Tavaliselt toimub punktsioon patsiendi asendis, mis asub tema küljel, kusjuures pea on kallutatud ettepoole ja painutatud jalgade ja põlveliigestega. Terve täiskasvanu seljaaju koonus paikneb enamasti selgroolülide L 1 ja L 2 keskosade vahel . Dural kott tavaliselt lõpeb S 2 tasemel . Kõhulihaste kondade külge ühendav joon lõikub rindkereprotsessi L 4 või vahelejätmisega lülisamba protsesside L 4 ja L 5 vahel (Jacobi rida).
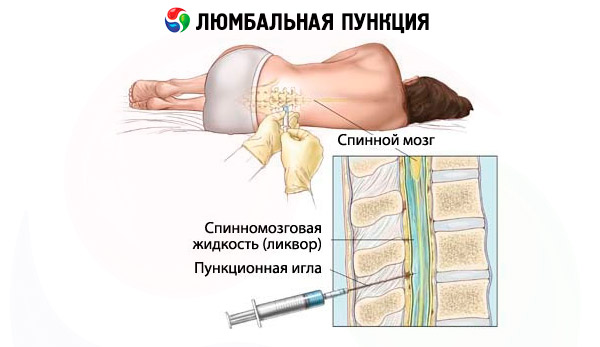
Adult lumbaalpunktsiooni tavaliselt läbi intervalli L 3 -L 4, lapsed peaksid püüdma teha korda läbi pilu L 4 -L 5. Tehke naha töötlemine ankurduse piirkonnas antiseptilise lahusega, seejärel anesteesia anestesiini intradermaalselt, subkutaanselt ja mööda punktsiooni. Torniga spetsiaalne nõel viiakse läbi alamaraknoidruumi läbitorkamisega sagitaaltasapinnas, mis on paralleelselt lukustuvate protsessidega (kerge nurga all). Nõela lõikamine peab olema paralleelne keha pikkusega. Reeglina tekib luukoe obstruktsioon keskjoonest kõrvalekaldumise korral. Sageli, kui nõel läbib kollaseid sidemeid ja tahket medulla, on täheldatud ebaõnnestumist. Sellise juhendi puudumisel saab nõela positsiooni kontrollida tserebrospinaalvedeliku väljanägemisega nõelakabiinil, selleks on vaja mandrili perioodiliselt eemaldada. Kui tüüpiline radikulaarsete ajal valu nõela sisseviimisprotseduuriga tuleks koheselt lõpetada mängu ekstraheerimiseks piisavalt kaugel ning teostama torkavaid nõel teatud kalde suunas Vastaspoolkeral jala. Kui nõela puhkab selgroo, on vaja, et seda kinnitada 0,5-1 cm. Mõnikord luumenit nõela võib katta kuni selg seljaaju, sel juhul aitab lihtne rotatsiooni nõela ümber oma telje ja selle tõmmates 2-3 mm. Vahel isegi siis, kui nõel siseneb dünaamilise kotikesse, ei saa tserebrospinaalset vedelikku tänu selgele tserebrospinaalvedeliku hüpotensioonile põhjustada. Sel juhul aitab tõsta pea otsa, võite paluda patsiendil köha, rakendada tihendustestide. Mitme punktiga (eriti pärast kemoteraapiat ) tekib punktsioonikohas jämedat liimmenetlust. Kui, kui kõik CSF-i tekkimise reeglid ei oleks täidetud, oleks soovitatav proovida punktsioonit teisel tasandil. Nimmepunktsiooni läbimise suutmatusest tingitud harva esineb spinaalset kanali kasvajat ja kaugeleulatuvat protsessi.
Vedelikurõhu ja survejõu mõõtmine
Vahetult pärast nõela paviljongis oleva vedeliku ilmumist on rõhk võimalik mõõta subarahnoidses ruumis, ühendades nõelaga plasttoru või spetsiaalse süsteemi. Rõhu mõõtmisel peab patsient olema võimalikult pingevaba. Normaalne vedeliku rõhk istumisasendis on 300 mm vett, lamades - 100-200 mm vett. Kaudselt võib rõhu taset hinnata CSF lekke määra põhjal (60 tilka minutis tingimusteta normaalsele rõhule). Rõhk suureneb põletikuliste protsesside puhul meninge ja veresoonte põlvedes, vedeliku väljavoolu rikkumine venoosse süsteemi suurenenud rõhu tõttu (venoosne ummikus). Subaraknoidsete ruumide läbipaistvuse määramiseks kasutatakse likviidsuse katseid.
- Québecstedti test. Pärast tserebrospinaalvedeliku esialgse rõhu kindlaksmääramist surutakse jugulaarsed veenid kokku mitte üle 10 s. Samas tõuseb normaalne rõhk keskmiselt 10-20 cm vee võrra. Ja see normaliseerub 10 sekundi pärast kompressiooni lõppemist.
- Kui proovi Stukeya 10 rusikaga vastu surutud kõhu naba, luues ummikuid süsteemi õõnesveeni, kus voolab veri eemale rindkere ja lumbosacral seljaaju, epiduraal veenid. Tavaliselt suureneb rõhk, kuid aeglasem ja mitte nii palju kui Quéquenstedti testi puhul.
Vere segamine likööris
Vere segu tserebrospinaalvedelikus on tüüpiline allaraknoidse hemorraagia puhul. Mõnel juhul võib luuümberpookimine aurust kahjustada ning peavalu vedelikus ilmneb "maapinnast" segu. Intensiivse verejooksu korral ja kui tserebrospinaalset vedelikku on võimatu saada, peate muutma suunda või läbima veel üht taset. Tserebrospinaalvedeliku verega võtmisel tuleb subaraknoidse hemorraagia ja "maaravere" segu vahel diferentsiaaldiagnostika. Sel eesmärgil kogutakse vedelik kolmes katseklaasis. Subaraknoidse hemorraagiaga on kõigi kolme katseklaasi vedelik peaaegu ühesugune. Traumaatilise punktsioonide korral eemaldatakse järk-järgult esimese kuni kolmanda katseklaasi vedelik. Teine meetod on supernatandi värvi hindamine: kollane vedelik (ksanthoekromiid) on usaldusväärne vererõhu märk. Xanthochromeia ilmneb vaid 2-4 tundi pärast subaraknoidset hemorraagiat (hemoglobiini lagunemise tulemus lagunenud punalibledest). Väikest subaraknoidset hemorraagiat võib olla raske visuaalselt eristada põletikulistest muutustest, sellisel juhul peaksite ootama laboriuuringu tulemusi. Harva võib ksantrokroom olla hüperbilirubineemia tagajärg.
Protseduuri vastunäidustused
Kohalolekul mahuline aju moodustumine, ummistusega vesipea, tõendid märkimisväärsete ajuturse ja koljusisese hüpertensiooni on oht telgjoonel herniatsioon ajal lumbaalpunktsiooni see suurendab tõenäosust, kasutades paksu nõela ja eritumist suures koguses vedelikku. Nendes tingimustes lumbaalpunktsiion toimub ainult äärmise vajaduse ja koguse toodangu likööri peab olema minimaalne. Kui sümptomid herniation ajal punktsioon (nüüd väga haruldane olukord) soovitatav kiireloomuliste endolyumbalnoe manustamist vajaliku koguse vedelikuga. Muud vastunäidustused lumbaalpunktsioon ei loeta absoluutne. Nendeks nakkusliku protsesse lumbosakraalse piirkonna rikkumisi vere hüübimine, antikoagulantravi ja antiagregantravina tehnikat (risk epiduraalsele või subduraalsed hemorraagia sekundaarne kokkusurumine seljaaju). Ettevaatust ajal lumbaalpunktsiion (eemaldamine minimaalne arv CSF) vajalikud kahtlustatakse hemorraagia alates lõhkenud aneurüsmid peaaju veresoonte (riski uuesti rebend) ja blokaadi seljaaju subarahoidaalruumi (risk arendada või suurendada neuroloogiline).
Tavaline jõudlus
Tavaliseks uuringuks võetakse vedelik kolmes katseklaasis: üldiselt, biokeemilised ja mikrobioloogilised analüüsid.
Standardsete kliiniliste analüüsi hõlmab hinnangut CSF tihedus, pH, värvuse ja läbipaistvuse likööri enne ja pärast tsentrifuugimist kõigi hindamise cytosis (tavaliselt mitte üle 5 rakku 1 L), proteiinisisalduse määramine. Sõltuvalt vajadusest ja lab ka leida võimalusi lümfotsüütide arvu, eosinofiilide, neutrofiilide, makrofaagid, modifitseeritud rakkude polyblasts, Pplasmarakkusid, arahnoendoteliya rakud, naharakkude teraline sfäärides kasvajarakkude.
Tserebrospinaalvedeliku suhteline tihedus on tavaliselt vahemikus 1,005-1,008, see suureneb põletikulistes protsessides, mida vähendatakse liigse vedeliku moodustumisega. Tavaliselt on pH 7,35-7,8, siis väheneb, entsefaliit, halvatus, paralüüs tõusu (enne ravi), süüfilis ajus, epilepsia, kroonilise alkoholismi.
Kollane vedelik oleks võimalikult kõrge valgusisalduse korral kannatab subarahnoidset verejooks ja hüperbili. Melanoomi ja kollatõve metastaasidega võib tserebrospinaalvedelik olla pime. Olulised neutrofiilide rakkude arv on iseloomulik bakteriaalse infektsiooni, lümfotsüütiline - viiruse ja krooniliste haiguste puhul. Eosinofiilid on iseloomulikud parasitaarhaigustele. Kui 1 μl sisaldab 200-300 leukotsüüti, muutub CSF hägusemaks. Diferentseerumiseks leukotsütoos tulenevad subarahnoidaalne hemorraagia, nõuab loendamise leukotsüüdid arvestades asjaolu, et veri erütrotsüütidest 700 ligikaudu ühe leukotsüütide. Proteiinisisalduse ei ületa üldjuhul 0,45 g / l ja suureneb, entsefaliit, ajukasvaja ja seljaaju, ning erinevat liiki vesipea, seljaaju subarahoidaalruumi blokaad, kartsinomatoosi, neurosüüfilise, GBS, põletikulised haigused. See mängib olulist rolli näiteks kolloidne reaktsiooni - reaktsiooni Lange ( "kuldne reaktsiooni"), kolloidne mastiksi reaktsiooni lõppu Takata-Ara jt.
Biokeemilistes analüüs tserebrospinaalvedelik hinnata glükoosi (tavaliselt vahemikus 2,2-3,9 mmol / l) ja laktaadi (tavaliselt vahemikus 1,1-2,4 mmol / l). Hindamine peaks toimuma, võttes arvesse, et glükoosi glükoosisisaldus sõltub veresuhkru kontsentratsioonist (40-60% sellest väärtusest). Vähendatud glükoosi - sageli märk meningiit erinevate etioloogiate (tavaliselt bakteriaalset päritolu, sealhulgas tuberkuloossete), suurendades glükoosi kontsentratsiooniga likööri on võimalik isheemilise ja hemorraagilise insuldi.
Madal likööri kloriidide iseloomulikus meningiit, tuberkuloossete konkreetsemalt neurosüüfilise, brutselloosi, suurenemine - ajukasvaja, aju abstsess, echinococcosis.
Mikrobioloogia labori värvust saab äigepreparaadina või tserebrospinaalvedelik sette sõltuvalt etioloogias patogeeni: Gram - Arvatava bakteriaalse infektsiooni, happe mikroorganismid - Arvatava tuberkuloos, tint - Arvatava seeninfektsioon. Tserebrospinaalvedeliku teraviljad viiakse läbi spetsiaalsel meediumil, sealhulgas meediumil, sorbivad antibiootikumid (massiivse antibiootikumravi puhul).
On suur hulk tuvastamise teste konkreetsetele haigustele nagu p eaktsiya Wasserman, riskiinfosüsteemi ja RIBT välistada neurosüüfilise, teste erinevat antigeenide kirjutades tuumoriantigeenide, määramiseks antikehade erinevate viiruste jne Bakterioloogilist kontrolli saab eristada meningokokk, Pneumokokkidel Haemophilus, Streptococcus, Staphylococcus, Listeria, Mycobacterium tuberculosis. Bakterioloogiliste uuringute eesmärk on tuvastada likööri patogeenide erinevate nakkuste: coccal rühm (meningo, pneumaatiline, Staphylococcus ja Streptococcus), nagu meningiit ja aju abstsess, Treponema pallidum - neurosüüfilise, Mycobacterium tuberculosis - tuberkuloosseid meningiit, Toxoplasma - koos toksoplasmoosi, tsüstid mullid - tsüstitserkoosiga. Viroloogilist uuringud eesmärk on luua CSF viirushaigused (mõned vormid entsefaliidi).
Tüsistused pärast protseduuri
Komplikatsioonide kogurisk on hinnanguliselt 0,1-0,5%. Võimalikud tüsistused hõlmavad järgmist.
- Aksiaalne kiil:
- akuutne haavandumine punktsiooniga intrakraniaalse hüpertensiooni tingimustes;
- krooniline süst lumbaalsete kordunurkade tagajärjel;
- Meningism.
- Nakkuslikud komplikatsioonid.
- Peavalud, tavaliselt mööda lamavas asendis.
- Hemorraagilised tüsistused, tavaliselt seotud verehüübimishäiretega.
- Epidermoidsed tsüstid, mis on tingitud madala nõelu või mandrilõelaga nõelate kasutamisest.
- Juure kahjustamine (püsiva valu sündroomi võimalik areng).
- Kahju lülivahekettani moodustada ketas song.
Kontrastainete, anesteetikumide, keemiaravi, antibakteriaalsete ravimite sisseviimine subarahnoidsesse ruumi võib põhjustada meningeaalse reaktsiooni. Seda iseloomustab tsütosi esimese päeva suurenemine 1000 rakuni, proteiinisisalduse suurenemine normaalse glükoosisisalduse ja steriilse külvamisega. See reaktsioon väheneb tavaliselt kiiresti, kuid harvadel juhtudel võib see põhjustada arahhnoidiiti, radikuliti või müeliidi.
