Artikli meditsiiniline ekspert
Uued väljaanded
Fokaalsed epileptilised krambid lastel ja täiskasvanutel
Viimati vaadatud: 12.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
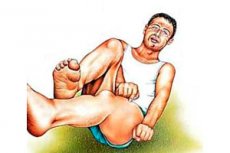
Fokaalne epilepsia on iidsetest aegadest tuntud ajukahjustus, mis avaldub spetsiifiliste krampide, mida nimetatakse epilepsiahoogudeks, kujul. Tänapäeva maailmas toob selliste hoogude peale mõtlemine kaasa õuduse ja tuimuse. Kuigi iidsetel aegadel peeti seda haigust pühaks, kuna see avaldus paljudel tolleaegsetel suurkujudel, keda peeti pühakuteks ja prohvetiteks.
Mis on fokaalne epilepsia?
Inimese närvisüsteem on keeruline mehhanism, mille tegevus põhineb neuronite ärritusest tingitud ergastus- ja pärssimisprotsessidel väliste või sisemiste tegurite mõjul. Sel viisil reageerib meie keha muutustele, mis toimuvad selle sees või ümbritsevas ruumis.
Kõik inimkehal olevad sensoorsed retseptorid, närvikiudude võrgustik ja aju on varustatud neuronitega. Tänu neile elektriliselt erutatavatele rakkudele on meil võime tunda, tajuda, sooritada eesmärgipäraseid tegevusi ja olla neist teadlikud.
Ergastus on neuroni energiaülekande protsess läbi närvisüsteemi, mis edastab signaali (elektriimpulsi) ajju või vastupidises suunas (perifeeriasse). Tervel inimesel toimub neuronite ergastusprotsess ärritavate tegurite mõjul. Epilepsiat nimetatakse patoloogilise ergastuse koldeteks, mille neuronid satuvad spontaanselt ilma tõsiste põhjusteta lahinguvalmiduse seisundisse, moodustades liiga kõrge laengu.
Aju suurenenud erutuvuse kolded võivad olla erineva kuju ja suurusega. Kolded võivad olla kas üksikud, selgelt piiritletud (haiguse lokaliseeritud vorm) või mitmed, hajutatud aju eri osadesse (üldistatud vorm).
Epidemioloogia
Ukrainas kannatab statistika kohaselt epilepsia all 1-2 inimest sajast. Üle 70% epilepsia diagnoosi juhtudest on tingitud patoloogia kaasasündinud vormist. See on silmatorkav näide haiguse üldistatud vormist, mille põhjused on tõenäoliselt peidetud geneetilises anomaalias. Sellest hoolimata on teatud protsent patsiente, kellel diagnoositakse idiopaatiline fokaalne epilepsia, millel on selgelt määratletud erutusfookus ühes konkreetses ajuosas.
Põhjused fokaalne epilepsia
Fokaalne epilepsia liigitatakse krooniliseks neuroloogiliseks haiguseks. See võib olla kaasasündinud ilma aju struktuuri anatoomiliste defektideta. Sellisel juhul täheldatakse ainult neuronite häireid, mis saadavad perifeeriasse valesid signaale, mille tulemuseks on mitmesuguse iseloomuga patoloogiliste nähtuste ilmnemine.
Primaarse (idiopaatilise) epilepsia sümptomeid võib täheldada juba varases lapsepõlves ja noorukieas. See reageerib hästi ravimravile ja aja jooksul epilepsiahoogude sagedus väheneb.
Ajus toimuvad ergastusprotsessid vahelduvad pidevalt närvisüsteemi pärssimisega, seega annavad aju kontrollstruktuurid sellele võimaluse rahuneda ja puhata. Kui kontroll pole õigel tasemel, on aju sunnitud pidevalt olema erutatud olekus. Seda nähtust nimetatakse suurenenud konvulsiivseks valmisolekuks, mis on iseloomulik epilepsiale.
Geneetiliste ebaõnnestumiste põhjuseks võib olla hapnikupuudus loote arengu eri etappidel, emakasisesed infektsioonid, joove, loote hüpoksia sünnituse ajal. Vale geneetiline teave võib kanduda edasi ka järgnevatele põlvkondadele, kes pole ülaltoodud teguritega kokku puutunud.
Kuid haigus võib tekkida ka hiljem.Seda patoloogia vormi nimetatakse omandatud (sekundaarseks, sümptomaatiliseks) ja selle sümptomid võivad ilmneda igas vanuses.
Sümptomaatilise fokaalse epilepsia tekke põhjused on juurdunud orgaanilistes ajukahjustustes, mis on põhjustatud:
- traumaatilised ajukahjustused (peale selle võivad haiguse ilmingud ilmneda järgnevatel kuudel pärast vigastust, näiteks põrutus, või olla hilinenud iseloomuga, tuletades end meelde mitme aasta pärast),
- sisemised bakteriaalsed ja viirusnakkused (antud juhul on riskifaktorid: haiguse enneaegne või mittetäielik ravi, voodipuhkuse ignoreerimine patoloogia ägedas staadiumis, haiguse enda fakti ignoreerimine),
- varasem meningiit või entsefaliit (aju struktuuride põletik),
- ägedad tserebrovaskulaarsed õnnetused, mis põhjustavad ajukoe hüpoksiat, varasemad isheemilised ja hemorraagilised insuldid,
- emakakaela osteokondroos, mis võib esile kutsuda vereringehäireid aju piirkonnas,
- healoomulised ja pahaloomulised kasvajad ajus, aneurüsmid;
- arteriaalne hüpertensioon,
- krooniline alkoholism (alkoholismi fokaalne epilepsia on põhjustatud aju toksilisest kahjustusest ja ainevahetushäiretest selle kudedes, mis on regulaarse alkoholi kuritarvitamise tagajärg).
Kuid idiopaatilise fokaalse epilepsia puhul on iseloomulikumad närvisüsteemi mitmesugused defektid (düsgenees).
Samuti on haiguse vahepealne vorm, mida nimetatakse fokaalseks epilepsiaks, mis on seotud BEEP-iga (lapsepõlve healoomulised epileptiformsed mustrid). BEEP-i diagnoositakse 2–4%-l alla 14-aastastest lastest. Igal kümnendal sellisel lapsel diagnoositakse epilepsia.
Arstid usuvad, et selle fokaalse epilepsia vormi põhjuseks on sünnitrauma, st lapse sünnituse ajal saadud orgaaniline ajukahjustus. Seega võib arsti viga põhjustada epilepsiahooge lapsel, kellel pole kaasasündinud patoloogiaid.
Pathogenesis
Fokaalse epilepsia patogeneesi aluseks on samuti aju neuronite kontrollimatu spontaanne ergastamine, kuid selle haigusvormi korral on sellisel patoloogilisel fookusel piiratud mõõtmed ja selge lokaliseerimine. Seega tuleks fokaalset epilepsiat mõista kui haiguse lokaliseeritud vormi, mille sümptomid on vähem väljendunud kui generaliseerunud krampide korral, kui ergastamine toimub aju erinevates osades. Sellest tulenevalt on krampide sagedus sel juhul väiksem.
Paljud inimesed seostavad epilepsiahoogu konvulsiivse rünnakuga, kuigi tegelikult võib täheldada tervet sümptomite kompleksi, mis eelneb ebatavalistele krampidele. Neuronite liigne tühjenemine ajus provotseerib lühiajaliste patoloogiliste seisundite tekkimist, mida iseloomustavad tundlikkuse, motoorse aktiivsuse, vaimsete protsesside häired, vegetatiivsete sümptomite ilmnemine ja teadvusehäired.
Selle patoloogia kõige ebatavalisem omadus on see, et patsiendid ei suuda enamasti rünnaku üksikasju meenutada, kuna nad isegi ei taipa, mis nendega juhtus. Lihtsa rünnaku ajal võib patsient jääda teadvusele, kuid ei suuda oma reaktsioone ja tegevusi kontrollida. Nad saavad aru, et neil on olnud rünnak, kuid ei suuda üksikasju kirjeldada. Selline rünnak kestab tavaliselt mitte rohkem kui 1 minut ja sellega ei kaasne inimesele tõsiseid tagajärgi.
Kompleksse epilepsiahoo ajal tekib lühiajaline teadvusekaotus või segasus. Ja kui inimene teadvusele tuleb, ei suuda ta aru saada, mis temaga juhtus, kui ta satub ootamatult valesse asendisse või kohta, kus krambihoog teda tabas. Sellise krambi kestus võib varieeruda 1 kuni 3 minutit, mille järel patsiendil võib olla veel mitu minutit raskusi orienteerumisega selles piirkonnas, segaduses sündmuste, ruumiliste ja ajaliste koordinaatide osas.
Sümptomid fokaalne epilepsia
Fokaalse epilepsia kliinilisest pildist rääkides on oluline meeles pidada, et tegemist on väikese, piiratud epileptogeense fookusega ajus ning haiguse sümptomid muutuvad olenevalt selle fookuse asukohast. Igasuguse epilepsia eripäraks on aga korduvate epilepsiahoogude esinemine, mis arenevad järk-järgult, kuid lõpevad lühikese aja jooksul.
Nagu me juba mainisime, tekivad lihtsad krambid ilma patsiendi teadvust kaotamata, keerulisi krampe aga iseloomustavad teadvushäired ja segasus. Kõige sagedamini tekivad keerulised epileptilised krambid lihtsate krampide taustal ning seejärel täheldatakse teadvushäiret. Mõnikord esinevad automatismid (sõnade, liigutuste, tegevuste mitmekordne monotoonne kordus). Sekundaarse generaliseerumise korral tekivad keerulised krambid täieliku teadvuskaotuse taustal. Alguses ilmnevad lihtsa krambi sümptomid ja kui erutus levib ajukoore teistesse osadesse, tekib toonilis-klooniline (generaliseerunud) krambihoog, mis on tugevam kui fokaalne. Teadvusehäire või -kaotuse korral tunneb patsient veel tund aega reaktsioonide teatud pidurdumist ja tal on halb otsustusvõime.
Lihtsad epileptilised paroksüsmid võivad esineda motoorsete, sensoorsete, autonoomsete, somatosensorsete häirete korral, esineda visuaalsete ja kuulmishallutsinatsioonide ilmnemisel, lõhna- ja maitsemeele muutustel ning isegi vaimsete häirete korral.
Kuid need kõik on üldised fraasid. Millised sümptomid võivad avalduda fokaalse epilepsia üksikute vormide ja tüüpide puhul?
Idiopaatilist fokaalset epilepsiat iseloomustavad haruldased krambid ühepoolsete motoorsete ja/või sensoorsete sümptomitega. Krambid algavad kõige sagedamini kõnehäirete, keele ja suu kudede tuimuse, neelu spasmide jms-ga. Patsientidel esineb sageli nõrgenenud lihastoonust, keha ja jäsemete tõmblevaid liigutusi, liikumiskoordinatsiooni ja ruumis orienteerumise häireid ning nägemissüsteemi häireid.
Laste fokaalne epilepsia on enamasti kaasasündinud ja sellel on idiopaatilise vormi sümptomid. Imikutel võib haigus avalduda värisevate silmalaugude, klaasistunud, tardunud pilgu, tardumise, pea tahapoole kallutamise, keha kaardumise ja krampide kujul. Tahtmatu roojamine ja urineerimine ei ole haiguse diagnoosimise põhjuseks, kui neid täheldatakse alla 2-aastastel lastel.
Lapse läheneva rünnaku esimesed märgid võivad olla järgmised sümptomid: lapse uni on häiritud, ilmneb suurenenud ärrituvus, ta hakkab ilma põhjuseta kapriisne olema. Varases lapsepõlves kaasnevad rünnakutega sageli teadvusekaotus, kapriisid, lapse suurenenud pisaravool.
Vanematel lastel võib esineda äkiline tardumine ilma reaktsioonita ümbritsevale ja stiimulitele, pilk võib ühel hetkel tarduda. Fokaalse epilepsia korral esinevad sageli nägemis-, maitsmis- ja kuulmishäired. Pärast krambihoogu jätkab laps oma toimetuste tegemist nii, nagu poleks midagi juhtunud.
Laste epilepsiahoogudega ei pea tingimata kaasnema krambid. 5–8-aastastel tüdrukutel on sageli täheldatud krampideta krampe (tuntud ka kui absaansid), mis kestavad alla 30 sekundi.
Noorukieas kaasnevad epilepsiahoogudega sageli keele hammustamine ja vahu teke suust. Pärast krampe võib laps tunda end unisena.
Haiguse sümptomaatilisel vormil on kliiniline pilt, mis vastab kahjustatud piirkonna lokaliseerimisele ajus, kuna aju erinevad osad vastutavad meie elu erinevate aspektide eest.
Kui suurenenud neuronaalse erutuvuse tsoon asub oimupiirkonnas ( temporaalne epilepsia ), on epilepsiahoog lühike (pool minutit kuni minut). Krambile eelneb ere aura: patsient võib kurta ebamäärase valu üle kõhus, poolreaalsete illusioonide (pareidoolia) ja hallutsinatsioonide, haistmismeele, ruumilis-ajalise taju ja oma asukoha teadvustamise häirete üle.
Epilepsiahood võivad esineda nii teadvusekaotuse kui ka teadvuse säilimisega, kuid teadlikkus toimuvast jääb häguseks. Haiguse ilmingud sõltuvad epileptogeense fookuse asukohast. Kui see asub mediaalses tsoonis, siis täheldatakse osalist teadvusekaotust, st inimene võib mõneks ajaks tarduda.
Pärast motoorse ja kõnetegevuse järsku peatumist kogevad täiskasvanud valdavalt motoorset automatismi. Teisisõnu, inimene võib korduvalt ja alateadlikult korrata mõningaid lihtsaid tegevusi või žeste. Lastel domineerivad suulised automatismid (huulte surumine, imemise imiteerimine, lõualuude kokkusurumine jne).
Võib täheldada ajutisi vaimseid häireid: ebareaalsuse tunne selle suhtes, mis toimub mäluhäirete, enesetaju häirete jms korral.
Inimese ajalises tsoonis asuva kahjustuse külgmist asukohta piinavad õudusunenäolised hallutsinatsioonid (visuaalsed ja kuulmislikud), suurenenud ärevus, mittesüsteemne pearinglus, ajutine teadvusekaotus ja tasakaalukaotus ilma krampide ilmnemiseta (ajaline sünkoop).
Kui kahjustus leitakse aju domineerivas poolkeras, võib mõnda aega pärast rünnakut täheldada kõnehäireid (afaasiat).
Haiguse progresseerumisel võivad teatud staadiumis tekkida sekundaarsed generaliseerunud krambid, mis esinevad 50%-l fokaalse temporaalse epilepsiaga patsientidest. Sellisel juhul täheldatakse lisaks teadvusekaotusele ka toonilis-kloonilisi krampe, millega tavaliselt seostame epilepsia mõistet: jäsemete tuimus sirutatud olekus, pea tahapoole viskamine, vali vägivaldne karje (mõnikord justkui urisemine) koos aktiivse väljahingamisega, seejärel jäsemete ja keha tõmblemine, uriini ja roojamise spontaanne eritumine, patsient võib keelt hammustada. Rünnaku lõpus täheldatakse kõne- ja neuroloogilisi häireid.
Haiguse hilisemates staadiumides võivad patsiendi isiksuseomadused muutuda ning ta võib muutuda konfliktsemaks ja ärrituvamaks. Aja jooksul on mõtlemine ja mälu häiritud ning ilmneb aeglane mõtlemine ja kalduvus üldistumisele.
Fokaalne oimusagara epilepsia on üks levinumaid haiguse sümptomaatilise vormi tüüpe, mida diagnoositakse igal neljandal patsiendil.
Fokaalse frontaalse epilepsia puhul, mida õigustatult peetakse kõige populaarsemaks patoloogia tüübiks, ei ole aura ilmumine tüüpiline. Rünnak toimub tavaliselt säilinud teadvuse taustal või unes, on lühiajaline, kuid kipub olema järjestikune (korduvad rünnakud).
Kui epilepsiahoog algab päevasel ajal, võib täheldada silmade ja pea kontrollimatuid liigutusi, keeruliste motoorsete automatismide ilmnemist (inimene hakkab liigutama käsi ja jalgu, imiteerides kõndimist, jooksmist, jalgrattasõitu jne) ja psühho-emotsionaalseid häireid (agressiivsus, närviline erutus, viskamine, karjumine jne).
Kui epileptogeenne fookus asub preksentraalses keerus, võivad tekkida äkilised toonilis-kloonilise iseloomuga motoorsed häired, mis lokaliseeruvad keha ühel küljel ja esinevad tavaliselt säilinud teadvuse taustal, kuigi mõnikord kramp üldistub. Alguses inimene tardub hetkeks ja seejärel täheldatakse peaaegu kohe lihaste tõmblemist. Need algavad alati samast kohast ja levivad kehapoolele, kus kramp algas.
Krampide levikut saab takistada jäseme kinnihoidmisega kohas, kust need algasid. Kuid rünnaku esialgne fookus võib asuda mitte ainult jäsemetel, vaid ka näol või kehal.
Kui inimesel tekivad une ajal krambid, võivad esineda lühiajalised häired nagu uneskäimine, parasomniad (jäsemete liikumine ja tahtmatud lihaste kokkutõmbed magaval inimesel) ja öine enurees. See on haiguse üsna kerge vorm, mille puhul neuronite suurenenud erutuvust täheldatakse piiratud alal ja see ei levi teistesse piirkondadesse.
Fokaalne kuklaluu epilepsia avaldub peamiselt nägemishäiretena. Need võivad olla nii tahtmatud silmaliigutused kui ka nägemishäired: selle halvenemine, ajutine pimedus, erineva iseloomu ja keerukusega visuaalsete hallutsinatsioonide ja illusioonide ilmnemine, nägemisvälja ahenemine, nõlvade (tühjade alade nägemisväljas) teke, vilkuvate tulede, sähvatuste, mustrite ilmumine silmade ette.
Nägemis- ja motoorsete häirete osas võib täheldada silmalaugude värisemist, silmade kiireid võnkuvaid liigutusi üles-alla või küljelt küljele (nüstagm), silmapupillide järsku ahenemist (mioos), silmamuna veeremist jne.
Kõige sagedamini täheldatakse sellist hoogu migreenilaadse peavalu ja kahvatu naha taustal. Lastel ja mõnedel täiskasvanutel võivad nendega kaasneda kõhuvalu ja oksendamise hood. Rünnaku kestus võib olla üsna pikk (10–13 minutit).
Parietaalvööndi fokaalne epilepsia on haiguse kõige haruldasem sümptomaatiline vorm, mille põhjuseks on tavaliselt aju kasvaja ja düsplastilised protsessid. Patsiendid kurdavad tundlikkuse halvenemist, millel on iseloomulikud sümptomid: kipitus, põletustunne, äge lühiajaline valu tuimuspiirkonnas. Inimene võib tunda, et tuim jäseme puudub üldse või on ebamugavas asendis, võib esineda pearinglust ja segasust.
Kõige sagedamini tekib tundlikkuse kadu näos ja kätes. Kui epileptogeenne fookus asub paratsentraalses keerus, võib tuimust tunda ka kubemes, reites ja tuharates. Kui kahjustatud on posttsentraalne keerus, ilmnevad sümptomid piiratud alal ja levivad järk-järgult teistesse piirkondadesse.
Kui tagumine parietaalne tsoon on mõjutatud, on täiesti võimalik, et ilmnevad visuaalsed hallutsinatsioonid ja illusoorsed pildid, samuti on häiritud objektide suuruse, nende kauguse jms visuaalne hindamine.
Kui aju domineeriva poolkera parietaalne tsoon on kahjustatud, tekivad kõne- ja vaimse aritmeetika häired. Ruumilise orientatsiooni häireid täheldatakse siis, kui kahjustus lokaliseerub mitte-domineerivas poolkeras.
Rünnakud esinevad peamiselt päeva jooksul ja kestavad mitte rohkem kui 2 minutit. Kuid nende esinemissagedus võib olla suurem kui patoloogilise fookuse teistes lokalisatsioonides.
Ebaselge tekkepõhjusega krüptogeenne fokaalne epilepsia võib esineda alkoholismi ja narkomaania taustal ning olla ka peamürgistuse, viiruspatoloogiate, maksa- ja neeruhaiguste tagajärg. Tavaliselt tekivad epilepsia korral krambid spontaanselt, kuid selle patoloogia vormi korral võivad neid esile kutsuda ere valgus, valjud helid, järsud temperatuurimuutused, äkiline ärkamine, sündmus, mis põhjustas emotsioonide laine jne.
Arvatakse, et haigusega kaasneb ainevahetushäire. Keha rasvasisaldus jääb samaks, kuid veetase pidevalt suureneb ja see hakkab kogunema kudedesse, sealhulgas ajukoesse, mis provotseerib rünnaku algust.
Üsna sageli esinevad erineva kestusega rünnakud koos teadvusekaotuse ja neuroloogiliste häiretega. Nende regulaarne kordumine võib viia vaimsete häireteni.
Tõsise ja pikaajalise rünnaku eelkäijateks peetakse: unetust, tahhükardiat, peavalu, eredaid visuaalseid hallutsinatsioone vilkuvate tuledega.
Fokaalset epilepsiat koos krampide sekundaarse üldistumisega iseloomustavad järgmised ilmingud:
- Esiteks tekib mõne sekundi jooksul aura, mille sümptomid on ainulaadsed, st erinevatel inimestel võivad esineda erinevad sümptomid, mis viitavad krambihoo algusele,
- Seejärel kaotab inimene teadvuse ja tasakaalu, lihastoonus langeb ja ta kukub põrandale, tehes spetsiifilist karjet, mille põhjustab õhu raskendatud läbiminek läbi äkki ahenenud häälepilu koos rindkere lihaste järsu kokkutõmbumisega. Mõnikord lihastoonus ei muutu ja kukkumist ei toimu.
- Nüüd saabub tooniliste krampide faas, mil inimese keha tardub 15-20 sekundiks ebaloomulikku poosi välja sirutatud jäsemete ja tahapoole visatud või küljele pööratud peaga (see pöördub kahjustuse vastasküljele). Hingamine peatub mõneks ajaks, kaelaveenid paisuvad, nägu muutub kahvatuks, mis võib järk-järgult omandada sinaka varjundi, ja lõualuud on tihedalt kokku surutud.
- Pärast toonilist faasi algab klooniline faas, mis kestab umbes 2-3 minutit. Selle faasi jooksul täheldatakse lihaste ja jäsemete tõmblemist, käte ja jalgade rütmilist painutamist ja sirutamist, pea võnkuvat liikumist, lõualuude ja huulte liigutusi. Samad paroksüsmid on iseloomulikud nii lihtsale kui ka keerulisele atakile.
Järk-järgult krampide tugevus ja sagedus vähenevad ning lihased lõdvestuvad täielikult. Epilepsiajärgsel perioodil võib esineda reageerimisvõime puudumist stiimulitele, pupillide laienemist, silmade reaktsiooni puudumist valgusele, kõõluste ja kaitsereaktsioone.
Nüüd veidi infot alkoholisõpradele. Alkoholi kuritarvitamise taustal fokaalse epilepsia teke pole haruldane. Tavaliselt on krambid põhjustatud peavigastustest, mis sageli tekivad alkoholimürgistuse, võõrutussündroomi ja äkilise alkoholist loobumise korral.
Alkohoolse epilepsia sümptomiteks on: minestamine ja teadvusekaotus, krambid, põletustunne, jäsemete lihaste pigistus- või väändumistunne, hallutsinatsioonid, oksendamine. Mõnel juhul täheldatakse lihastes põletustunnet, hallutsinatsioone ja deliiriume ka järgmisel päeval. Pärast hoogusid võivad tekkida unehäired, ärrituvus ja agressiivsus.
Aju edasine kokkupuude alkoholitoksiinidega viib krampide sagenemiseni ja isiksuse halvenemiseni.
Vormid
Fokaalne epilepsia on üldistatud nimetus haigustele, millel on selgelt määratletud neuronite liigse ergastamise tsoon, mida iseloomustavad korduvad epileptilised krambid. Kuna tegemist on neuroloogilise sfääri haigusega, eristavad selle valdkonna spetsialistid kolme fokaalse epilepsia vormi: idiopaatiline, sümptomaatiline ja krüptogeenne.
Idiopaatiline fokaalne epilepsia, mida me juba mainisime, on haigustüüp, mille põhjuseid pole täielikult uuritud. Kuid teadlased eeldavad, et kõik taandub aju küpsemise häiretele sünnieelsel perioodil, millel on geneetiline iseloom. Samal ajal ei näita aju instrumentaalse diagnostika seadmed (MRI ja EEG seadmed) mingeid muutusi.
Haiguse idiopaatilist vormi nimetatakse ka healoomuliseks fokaalseks epilepsiaks. Arst viitab diagnoosi pannes just sellele vormile:
- healoomuline lapsepõlve (rolandiline) epilepsia või epilepsia tsentraal-temporaalsete piikidega,
- healoomuline kuklaluu epilepsia varajaste ilmingutega (Panayotopoulose sündroom, tekib enne 5. eluaastat),
- healoomuline kuklaluu epilepsia, mis avaldub hilisemas eas (Gastaut' tüüpi epilepsia diagnoositakse üle 7-aastastel lastel),
- lugemise primaarne epilepsia (kõige haruldasem patoloogia tüüp, mille puhul epileptogeenne fookus paikneb ajupoolkera parietaal-temporaalses tsoonis, mis vastutab suuresti kõne eest, on sagedamini meessoost populatsioonis tähestikulise kirjutamisega),
- autosomaalselt dominantne otsmikusagara epilepsia öiste paroksüsmidega,
- perekondlik oimusagara epilepsia
- mitteperekondlikud ja perekondlikud healoomulised epilepsiahood imikueas,
- perekondlik oimusagara epilepsia jne.
Sümptomaatilisel fokaalsel epilepsial on seevastu spetsiifilised põhjused, mis koosnevad igasugustest aju orgaanilistest kahjustustest ja mis ilmnevad instrumentaalsete uuringute käigus omavahel ühendatud tsoonide kujul:
- anatoomilise kahjustuse tsoon (peavigastuse, vereringehäirete, põletikuliste protsesside jms tagajärjel tekkinud ajukahjustuse otsene fookus),
- patoloogiliste impulsside moodustumise tsoon (kõrge erutuvusega neuronite lokaliseerimise piirkond),
- sümptomaatiline tsoon (erutusjaotuse piirkond, mis määrab epilepsiahoogude kliinilise pildi),
- ärritav tsoon (ajuosa, kus EEG abil tuvastatakse suurenenud elektriline aktiivsus väljaspool krampe),
- funktsionaalse defitsiidi tsoon (selle piirkonna neuronite käitumine provotseerib neuroloogilisi ja neuropsühhiaatrilisi häireid).
Haiguse sümptomaatiline vorm hõlmab järgmist:
- Püsiv osaline epilepsia (sünonüümid: kortikaalne, pidev, Kovževnikovi epilepsia), mida iseloomustab ülakeha lihaste (peamiselt näol ja kätel) pidev tõmblemine.
- Teatud tegurite poolt esile kutsutud epileptilised sündroomid, näiteks osalise (fokaalse) epilepsiahood, mis tekivad järsu ärkamise või tugevate psühho-emotsionaalsete tegurite mõjul.
- Fokaalne temporaalne epilepsia, mille puhul on mõjutatud aju temporaalne tsoon, mis vastutab mõtlemise, loogika, kuulmise ja käitumise eest. Sõltuvalt epipatoloogilise fookuse lokaliseerimisest ja ilmnevatest sümptomitest võib haigus esineda järgmistel vormidel:
- amügdala,
- hipokampus
- külgmine (tagumine ajaline),
- saareline.
Kui mõlemad oimusagarad on mõjutatud, võime rääkida kahepoolsest (bitemporaalsest) oimusagarast epilepsiast.
- Fokaalne frontaalne epilepsia, mida iseloomustab aju otsmikusagarate kahjustus koos kõnehäirete ja tõsiste käitumishäiretega (Jacksoni epilepsia, uneepilepsia).
- Fokaalne parietaalne epilepsia, mida iseloomustab kehapoole tundlikkuse vähenemine.
- Fokaalne kuklaluu epilepsia, mis esineb erinevas vanuses ja mida iseloomustab nägemiskahjustus. Samuti võivad esineda probleemid liigutuste koordineerimisega ja suurenenud väsimus. Mõnikord levib protsess ka otsmikusagaratesse, mis raskendab diagnoosimist.
Haiguse eriliik on multifokaalne epilepsia, mille korral aju vastaspoolkerades moodustuvad järjestikku peegelsiledad epileptogeensed kolded. Esimene kolde ilmneb tavaliselt imikueas ja mõjutab aju teise poolkera sümmeetrilises piirkonnas asuvate neuronite elektrilist erutuvust. Teise kolde ilmnemine põhjustab häireid psühhomotoorses arengus, siseorganite ja -süsteemide töös ja struktuuris.
Mõnikord, täiskasvanutel esinevate epilepsia ilmsete sümptomite korral, ei suuda arstid haiguse põhjust kindlaks teha. Diagnostika ei näita orgaanilist ajukahjustust, kuid sümptomid viitavad vastupidisele. Sellisel juhul on diagnoosiks "krüptogeenne fokaalne epilepsia", st latentne epilepsia.
Krüptogeenne ja sümptomaatiline fokaalne epilepsia võib esineda sekundaarse generaliseerumisega, kui protsessis osalevad mõlemad ajupoolkerad. Sellisel juhul tekivad koos fokaalsete (osaliste) krampidega ka generaliseerunud keerulised krambid, mida iseloomustab täielik teadvusekaotus ja vegetatiivsete ilmingute esinemine. Sellisel juhul ei ole krampide esinemine vajalik.
Mõned sündroomid võivad esineda kahte tüüpi krampidega (fokaalsed ja generaliseerunud):
- vastsündinute krambid imikutel,
- raske müoklooniline epilepsia, mis tekib varases lapsepõlves,
- uneepilepsia, mis tekib aeglase laine une faasis ja mida iseloomustavad pikad piikide ja lainete kompleksid,
- Landau-Kleffneri sündroom ehk sekundaarne epileptiline afaasia, mis tekib 3-7-aastaselt ja mida iseloomustavad afaasia (retseptiivse kõnehäire) ja kõneekspressiivsuse häirete (kõne alaareng) sümptomid, EEG-s ilmnevad epileptilised paroksüsmid ning patsiendil esinevad ka lihtsad ja keerulised epileptilised krambid (7 patsiendil 10-st).
Tüsistused ja tagajärjed
Hoolimata asjaolust, et fokaalset epilepsiat peetakse haiguse kergemaks vormiks kui üldistatud, ei näe selle sümptomid mitte ainult väga inetud välja, vaid kujutavad endast ka teatud ohtu patsiendile. Loomulikult ei esine krampe nii sageli ja on vähem väljendunud kui üldistatud krampide korral, kuid isegi need haruldased krambid kujutavad endast suurt vigastusohtu koos järsu toonuse languse ja põrandale kukkumisega, eriti kui läheduses pole kedagi, kes sellises olukorras toetada saaks.
Teine suur oht on lämbumise suur tõenäosus, mis on tingitud oksendamise sattumisest hingamisteedesse või õhuvoolu blokeerimisest patsiendi keele kukkumisega sisse. See võib juhtuda, kui läheduses pole kedagi, kes rünnaku ajal patsiendi keha külili keeraks. Lämbumine omakorda võib viia patsiendi surmani, olenemata epilepsia põhjusest ja tüübist.
Rünnaku ajal hingamisteedesse oksendamine võib esile kutsuda ägeda põletikulise protsessi tekke kopsukoes ( aspiratsioonipneumoonia ). Kui see juhtub regulaarselt, võib haigusel olla keeruline kulg, mille suremus on umbes 20–22 protsenti.
Frontaalse fokaalse epilepsia korral võivad paroksüsmid esineda järjestikku poole tunni jooksul lühikese intervalliga hoogude vahel. Seda seisundit nimetatakse epileptiliseks seisundiks. Järjestikuste krampide esinemine võib olla ka teist tüüpi epilepsia tüsistus.
Inimkehal lihtsalt pole aega intervallide ajal taastuda. Hingamispeetuse korral võib see põhjustada aju hüpoksiat ja sellega seotud tüsistusi (hoogude kogukestus üle poole tunni, oligofreenia, laste vaimne alaareng, patsiendi surm 5–50% tõenäosusega, võivad tekkida käitumishäired). Eriti ohtlik on konvulsiivne epileptiline seisund.
Kui haigust ei ravita, tekib paljudel patsientidel vaimne ebastabiilsus. Nad on altid ärrituvus- ja agressiivsuspuhangutele ning hakkavad grupis konfliktidesse sattuma. See mõjutab inimese suhteid teiste inimestega, tekitab takistusi tööl ja igapäevaelus. Mõnel juhul põhjustab kaugelearenenud haigus lisaks emotsionaalsele ebastabiilsusele ka tõsiseid vaimseid häireid.
Fokaalne epilepsia on lastel eriti ohtlik, kuna regulaarsed rünnakud võivad põhjustada vaimse arengu viivitusi, kõne- ja käitumishäireid, mis tekitab teatud raskusi õppimisel ja suhtlemisel eakaaslaste, õpetajate, vanematega ning akadeemilise tulemuslikkuse langust koolis.
Diagnostika fokaalne epilepsia
Arstid diagnoosivad fokaalset epilepsiat perioodiliselt korduvate epilepsiahoogude põhjal. Üksikuid paroksüsme ei peeta tõsise haiguse kahtluse põhjuseks. Kuid isegi sellised krambid on piisav alus arsti poole pöördumiseks, kelle ülesanne on haigus varajases staadiumis tuvastada ja sümptomite progresseerumist ennetada.
Isegi üks fokaalne paroksüsm võib olla sümptomiks raskest ajukahjustusest, näiteks aju kasvajaprotsessidest, veresoonte väärarengust, kortikaalse tsooni düsplaasiast jne. Ja mida varem haigus avastatakse, seda suurem on selle võitmise võimalus.
Selle probleemiga tuleks pöörduda neuroloogi poole, kes viib läbi patsiendi füüsilise läbivaatuse, kuulab tähelepanelikult patsiendi kaebusi, pöörates tähelepanu sümptomite olemusele, nende kordumise sagedusele, rünnaku või rünnakute kestusele, krambile eelnenud sümptomitele. Epilepsiahoogude tekke järjekord on väga oluline.
Oluline on mõista, et patsient ise mäletab rünnaku sümptomitest (eriti üldistatud rünnakust) sageli vähe, seega võib vaja minna sugulaste või rünnaku pealtnägijate abi, kes saavad üksikasju anda.
Patsiendi perekonnas esinevate epilepsia episoodide tuvastamiseks on kohustuslik uurida patsiendi haiguslugu ja perekonnaanamneesi. Arst küsib kindlasti patsiendilt (või tema sugulastelt, kui tegemist on väikese lapsega), millises vanuses krambid või absanssidele vastavad sümptomid ilmnesid, samuti rünnakule eelnenud sündmustest (see aitab mõista, mis aju neuronite ergastamist provotseeris).
Fokaalse epilepsia korral ei ole laboratoorsed uuringud olulised diagnostilised kriteeriumid. Üldised uriini- ja vereanalüüsid, mida arst võib sel juhul määrata, on pigem vajalikud kaasuvate patoloogiate tuvastamiseks ja erinevate organite funktsionaalsuse määramiseks, mis on oluline ravimravi ja füsioteraapia määramiseks.
Kuid ilma instrumentaalse diagnostikata on täpne diagnoos võimatu, sest eelneva põhjal saab arst ainult oletada, millises ajupiirkonnas epileptogeenne fookus asub. Epilepsia diagnoosimise seisukohast on kõige informatiivsemad:
- EEG (elektroentsefalogramm). See lihtne uuring võimaldab mõnikord tuvastada epikolletes suurenenud elektrilist aktiivsust isegi hoogude vahel, kui inimene läheb arsti juurde (transkriptsioonil on see näha teravate piikide või suurema amplituudiga lainetena kui ülejäänud).
Kui EEG ei näita interiktaalse perioodi jooksul midagi kahtlast, viiakse läbi provokatiivseid ja muid uuringuid:
- EEG hüperventilatsiooniga (patsient peab 3 minutit kiiresti ja sügavalt hingama, mille järel täheldatakse neuronite elektrilise aktiivsuse suurenemist,
- EEG koos fotostimulatsiooniga (valgusvälgatuste abil),
- Unepuudus (neuronite aktiivsuse stimuleerimine une puudumise tõttu 1-2 päevaks),
- EEG rünnaku ajal,
- Subduraalne kortikograafia (meetod, mis võimaldab määrata epileptogeense fookuse täpset lokaliseerimist)
- Aju MRI. Uuring võimaldab tuvastada sümptomaatilise epilepsia põhjuseid. Viilude paksus on sel juhul minimaalne (1-2 mm). Kui struktuurilisi ja orgaanilisi muutusi ei tuvastata, paneb arst patsiendi anamneesi ja kaebuste põhjal krüptogeense või idiopaatilise epilepsia diagnoosi.
- Positronemissioontomograafia (aju PET). Seda kasutatakse harvemini, kuid see aitab tuvastada epifookuse kudedes ainevahetushäireid.
- Kolju röntgenülesvõte. Seda tehakse vigastuste või muude uuringute võimatuse korral.
Lisaks võib määrata biokeemilise vereanalüüsi, suhkru ja infektsioonide vereanalüüsi, koe biopsia ja järgneva histoskoopilise uuringu (kui on kahtlus onkoloogilise protsessi suhtes).
Diferentseeritud diagnoos
Diferentsiaaldiagnostika aitab kindlaks teha haiguse vormi (fokaalne või üldistatud), teha täpse diagnoosi, võttes arvesse kahjustuse lokaliseerimist, eristada emotsionaalsete seisundite poolt esile kutsutud isoleeritud epilepsiahooge epilepsiast endast kui kroonilisest haigusest, millega kaasnevad korduvad krambid.
Kellega ühendust võtta?
Ravi fokaalne epilepsia
Patsiendi ravi võib määrata neuroloog või epileptoloog, kui selline spetsialist on raviasutuses olemas. Fokaalse epilepsia ravi aluseks on ravimite võtmine, samas kui füsioteraapiat selle patoloogia korral üldse ei määrata, et mitte esile kutsuda rünnakut, või tehakse seda erilise ettevaatusega (tavaliselt on need spetsiaalsed treeningravi harjutused, mis aitavad tasakaalustada aju ergastus- ja pärssimisprotsesse). On vaja koheselt kohaneda asjaoluga, et ravimite võtmine ei ole ajutine, vaid pidev kogu patsiendi elu jooksul.
Peamised epilepsiavastased ravimid on krambivastased: "karmasepiin", "klobasaam", "lakosamiid", " lamotrigiin ", "fenobarbitaal", valproehappe preparaadid jne. Ravimid valitakse individuaalselt ja kui head efekti ei ole, asendatakse need teistega. Sellise ravi eesmärk on krampide arvu märkimisväärne vähenemine ja sümptomite leevendamine.
Kui fokaalset epilepsiat põhjustavad muud haigused, siis lisaks epilepsiahoogude peatamisele on vaja ravida ka põhihaigust, vastasel juhul on tulemus ebapiisav.
Sümptomaatiliste epilepsia tüüpide hulgas reageerivad kukla- ja parietaalvormid hästi ravimitele. Kuid epileptilise fookuse ajalise lokaliseerimise korral võib paari aasta pärast tekkida resistentsus epilepsiavastaste ravimite toime suhtes. Sellisel juhul on soovitatav kirurgiline ravi.
Kirurgilise ravi näidustuste hulka võivad kuuluda patsiendi seisundi halvenemine, hoogude arvu ja kestuse suurenemine, intellektuaalsete võimete vähenemine jne. Neurokirurgid teostavad ajukirurgiat, eemaldades kas epileptogeense fookuse ise või neoplasmid (kasvajad, tsüstid jne), mis provotseerivad neuronite patoloogilist erutuvust (fokaalne või laiendatud resektsioon koos külgnevate kudede eemaldamisega, kus epiaktiivsus ulatub). Sellised operatsioonid on võimalikud ainult siis, kui epileptogeense fookuse lokaliseerimine on diagnostiliste uuringute (kortikograafia) tulemusel selgelt määratletud.
Keskkonnal on epilepsia eduka ravi puhul suur roll. Patsient ei tohiks kunagi tunda end alaväärsena ega tunda end teiste poolt hukka mõistetuna või haletsetuna. Hood esinevad perioodiliselt ja mõjutavad harva inimese suhtlemis- ja õppimisvõimet. Laps ja täiskasvanu peaksid elama täisväärtuslikku elu. Neil ei ole keelatud füüsiline aktiivsus (võivad olla vaid mõned piirangud, mis hooge ennetavad).
Ainus, mida soovitatakse, on kaitsta patsienti tugevate emotsionaalsete šokkide ja raske füüsilise koormuse eest.
Fokaalse epilepsia ravimid
Kuna fokaalsete epilepsiahoogude ravi on krambivastaste ainete kasutamiseta võimatu, räägime neist nüüd.
"Karmasepiin" on populaarne krambivastane ravim, mida kasutatakse epilepsia, idiopaatilise neuralgia, ägedate maniakaalsete seisundite, afektiivsete häirete, alkoholist võõrutamise, diabeetiliste neuropaatiate jne raviks. Ravim on nime saanud toimeaine järgi, mis on dibensasepiini derivaat ja millel on normotooniline, maniakaalne ja antidiureetiline toime. Epilepsia ravis hinnatakse ravimi krambivastast toimet, mis on saadaval tablettide ja siirupi kujul. Seda saab kasutada laste raviks.
Monoteraapia korral alla 4-aastastel lastel arvutatakse annus valemi järgi: 20–60 mg kehakaalu kilogrammi kohta päevas, olenevalt sümptomite raskusest. Iga kahe päeva tagant tuleb annust suurendada 20–60 mg võrra. Üle 4-aastaste laste algannus on 100 mg. Seejärel tuleb seda suurendada 100 ml võrra igal nädalal.
4-5-aastastele lastele on ette nähtud 200-400 mg päevas (kui on vaja tablette), 5-10-aastastele lastele on ette nähtud 400-600 mg päevas. Teismelistele on ette nähtud 600 mg kuni 1 g ravimit. Päevane annus tuleb jagada 2-3 annuseks.
Täiskasvanutele määratakse ravim annuses 100-200 mg üks või kaks korda päevas. Annust suurendatakse järk-järgult 1,2 g-ni päevas (maksimaalselt 2 g). Optimaalse annuse määrab raviarst.
Ravimit ei ole ette nähtud ülitundlikkuse korral selle komponentide suhtes, luu vereloomehäirete, anamneesi uurimisel ilmnenud ägeda porfüüria korral. Ravimi väljakirjutamine südame AV-blokaadi ja MAO inhibiitorite samaaegse kasutamise korral on ohtlik.
Ravimi määramisel südamepuudulikkuse, hüponatreemia, maksa- ja neerufunktsiooni häirete, eesnäärme düsplastiliste protsesside ja silmasisese rõhu tõusuga patsientidele tuleb olla ettevaatlik. See hõlmab ka eakaid inimesi ja alkoholismi all kannatavaid inimesi.
Ravimi võtmine võib põhjustada pearinglust, unisust, ataksiat, asteenilisi seisundeid, peavalu, akommodatsioonihäireid, allergilisi reaktsioone. Harvemini esinevad hallutsinatsioonid, ärevus ja isutus.
"Fenobarbitaal" on hüpnootilise toimega ravim, mida kasutatakse ka epilepsia krambivastases ravis, et peatada generaliseerunud ja fokaalsed krambid erinevas vanuses patsientidel.
Ravimi annus määratakse individuaalselt vereanalüüside jälgimisega. Määratakse minimaalne efektiivne annus.
Lastele määratakse ravim kiirusega 3-4 mg toimeainet kehakaalu kilogrammi kohta, võttes arvesse laste ja noorukite suurenenud ainevahetust. Täiskasvanute puhul kohandatakse annust - 1-3 mg kehakaalu kilogrammi kohta, kuid mitte rohkem kui 500 mg päevas. Ravimit võetakse 1 kuni 3 korda päevas.
Eakate või neerufunktsiooni häirega patsientide ravis võib annus olla väiksem.
Ravimit ei ole ette nähtud ülitundlikkuse korral selle komponentide, porfüüria, hingamisdepressiooni, raskete maksa- ja neerupatoloogiate, ägeda mürgistuse, sealhulgas alkoholimürgistuse, raseduse ja imetamise ajal. Välja kirjutatud üle 6-aastastele patsientidele.
Ravimi võtmisega võib kaasneda pearinglus, liigutuste koordinatsioonihäired, peavalud, käte värisemine, iiveldus, soole- ja nägemisprobleemid, vererõhu langus, allergilised ja muud reaktsioonid.
"Convulex" on valproehappel põhinev ravim, mis liigitatakse epilepsiavastaseks ravimiks, kuna sellel on krambivastane toime erinevat tüüpi ja vormide epilepsia korral, samuti palavikuga krampide korral lastel, mis ei ole seotud haigusega. See on saadaval siirupi, tablettide, suukaudseks manustamiseks mõeldud tilkade ja süstelahuse kujul.
Ravimi annus määratakse sõltuvalt patsiendi vanusest ja kehakaalust (150 kuni 2500 mg päevas), annuse kohandamisega eakatel patsientidel ja neerupatoloogiatega patsientidel.
Ravimit ei tohi välja kirjutada ülitundlikkuse korral selle komponentide, hepatiidi, maksa- ja kõhunäärme talitlushäirete, porfüüria, hemorraagilise diateesi, ilmse trombotsütopeenia, uurea ainevahetushäirete, imetamise ajal. Mitte kasutada samaaegselt meflokviini, lamotrigiini ja naistepuna preparaatidega.
Ettevaatlik tuleb olla mitmete ravimitega ravimisel raseduse ajal, orgaanilise ajukahjustuse korral, kuni 3-aastaselt. Soovitatav on hoiduda rasedusest, kuna on oht sünnitada kesknärvisüsteemi patoloogiatega lapsi.
Nagu eelmised ravimid, taluvad patsiendid ka Convulexi hästi. Kuid võimalikud on ka järgmised kõrvaltoimed: iiveldus, kõhuvalu, isutus ja väljaheitehäired, pearinglus, käte värisemine, ataksia, nägemishäired, vere koostise muutused, kehakaalu muutused, allergilised reaktsioonid. Tavaliselt täheldatakse selliseid sümptomeid, kui toimeaine tase vereplasmas ületab 100 mg liitri kohta või ravi viiakse läbi samaaegselt mitme ravimiga.
"Klobazam" on rahusti, millel on rahustav ja krambivastane toime, mis on ette nähtud epilepsia kompleksravi osana. Seda kasutatakse üle 3-aastaste patsientide raviks.
Täiskasvanutele määratakse ravim tableti kujul päevase annusega 20 kuni 60 mg. Ravimit võib võtta üks kord (öösel) või kaks korda päevas. Eakatel patsientidel on vaja annust kohandada (mitte rohkem kui 20 mg päevas). Laste annus on 2 korda väiksem kui täiskasvanute annus ja selle määrab arst sõltuvalt patsiendi seisundist ja võetud ravimitest.
Ravimit ei ole ette nähtud ülitundlikkuse korral ravimi suhtes, hingamishäirete (hingamiskeskuse depressioon), raskete maksapatoloogiate, ägeda mürgistuse, raseduse esimesel trimestril, ravimisõltuvuse korral (tuvastatud anamneesi uurimise teel). Ärge määrake alla 6 kuu vanustele lastele.
Müasteenia, ataksia, bronhiaalastma, maksa- ja neerupatoloogiate korral tuleb olla ettevaatlik.
Ravimi võtmise ajal võivad patsiendid tunda väsimust, unisust, pearinglust, sõrmede värisemist, iiveldust ja kõhukinnisust. Mõnikord esinevad allergilised reaktsioonid. Võimalik on bronhospasmi teke. Ravimi suurte annuste pikaajalisel manustamisel on võimalikud erinevate organite rasked pöörduvad talitlushäired.
Koos krambivastaste ravimitega võite võtta vitamiine, fütotoitaineid, antioksüdante - ravimeid, mis parandavad ajutegevust ja aitavad suurendada eriravi efektiivsust. Omega-3-rasvhapped vähendavad ka hoogude arvu. Kuid epileptik võib võtta mis tahes ravimeid alles pärast arstiga konsulteerimist.
Rahvapärased abinõud
Olgu öeldud, et rahvameditsiin on edukas ka fokaalse epilepsia ravis, mida peetakse haiguse kergemaks vormiks. Rahvameditsiin mitte ainult ei sega ravimteraapiat, vaid isegi võimendab selle toimet ja vähendab epilepsiahoogude arvu. Sellisel juhul saate koos kasutada erinevate looduse kingituste retsepte ja taimravi.
Näiteks aprikoosituumad võivad lastel epilepsia raviks sobida. Peate valima mittekibedad isendid, koorima need ja andma lapsele koguses, mis vastab lapse täisealiste aastate arvule. Soovitatav on tuumad tarbida hommikul enne sööki. Jätkake ravi kuu aega, mille järel peate tegema sama pika pausi, jälgides, kas hood korduvad. Vajadusel korrake ravikuuri.
Kui patsient kannatab öiste hoogude all, võite osta kirikust mürri ja fumigeerida tuba sellega enne magamaminekut vähemalt poolteist kuud. See aitab patsiendil rahuneda ja lõõgastuda.
Samuti võite võtta palderjanijuure leotist kolm korda päevas, mis tuleb eelnevalt purustada. Valage 1 spl taimset materjali 200–250 ml jahedasse vette ja laske 8 tundi tõmmata. Täiskasvanutele on soovitatav võtta 1 spl leotist, lastele – 1 tl.
Epilepsiahaigetele on soovitatavad ürdivannid. Nende täitmiseks võite valmistada metsaheina infusiooni või männipungade, haava- ja pajuokste, kalmusejuurte segu (valage purustatud tooraine peale keeva veega ja laske tõmmata). Vanni ei tohiks võtta kauem kui 20 minutit. Vee temperatuur ei tohiks ületada 40 kraadi.
Igasuguse epilepsia korral on kasulik padja täidisele lisada kuivatatud ürte, näiteks piparmünti, tüümiani, humalat (käbisid), magusat ristikut, liivateed ja saialilli (õisi). Patsient peaks sellisel padjal igal ööl magama.
Alkohoolse epilepsia korral on kasulik võtta apteegist ostetud angelica pulbrit (0,5 g) kolm korda päevas ja juua kohvi, mis on valmistatud kooritud rukki-, odra-, kaera- ja tammetõruteradest, millele on lisatud võilillejuured ja sigur. Kõik komponendid valatakse keeva veega ja tõmmatakse leotada.
Sümptomaatilise fokaalse epilepsia raviks lisaks põhiravile võite proovida rünnakuid peatada järgmise retsepti abil: võtke 3 supilusikatäit head musta teed, kuivatatud kummeliõisi ja kuivatatud koirohtu, keetke 1 liiter keeva vett ja laske vähemalt 4 tundi tõmmata. Valmistatud infusiooni tuleks pärast kurnamist päeva jooksul ära juua. Vajalik on kolm igakuist kuuri, mille vahel on 1 kuu.
Haiguse ravis aitab ka kiviõli, mis sisaldab tohutul hulgal inimkehale kasulikke aineid. Soovitatav on lahjendada 3 g kiviõli 2 liitris vees ja võtta seda ravimit kuu aega kolm korda päevas enne sööki. Ühekordne annus on 1 klaas. Ravi tuleks läbi viia regulaarselt üks kord aastas.
Epilepsia raviks sobib ka pojengi kroonlehtedest valmistatud alkoholtinktuur. 0,5 liitri hea viina kohta võta kolm supilusikatäit taimset materjali. Ravimit tõmmatakse 3-4 nädalat. Seda tuleks võtta kolm korda päevas, 1 teelusikatäis korraga.
Erinevate rahvapäraste abinõude kasutamisel ei tohiks unustada uimastiravi. Internetis on teateid, et paljudel inimestel aitas uimastiravist keelduda Domani hapnikumaski kasutamine. Seda ravivõimalust võib samuti kaaluda, kuid kui see ei too soovitud paranemist, on parem naasta traditsioonilise ravi juurde, mida toetavad rahvapärased retseptid.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Homöopaatia
Tõenäoliselt on rahvameditsiini järgijatel lihtsam kui homöopaatia austajatel. Tõsiasi on see, et meie riigis on vähesed homöopaadid, kes tegelevad generaliseerunud või fokaalse epilepsiaga patsientide ravimisega. Ja ravimeid, mis selle patoloogia puhul aitaksid, pole nii palju.
Aju seisundi ja toimimise parandamiseks võite võtta homöopaatilist ravimit Cerebrum compositum. Kuid selline ravi üksi ei aita haiguse rünnakutest vabaneda.
Öised ja menstruatsiooni ajal esinevad epilepsiahood, samuti soojuse poolt süvenevad krambid on osa kärnkonna mürgist valmistatud homöopaatilise ravimi Bufa rana patogeneesist.
Nux vomica't saab kasutada öiste krampide raviks. Cuprumil on ka kasulik mõju närvisüsteemile, seega kasutatakse seda ka epilepsia raviks, millega kaasnevad krambid, millele eelneb karjumine.
Homöopaatiliste ravimite kasutamisel (ja neid peaks määrama homöopaatiline arst) epilepsia raviks peate mõistma nende toimepõhimõtet. Ravimite võtmine halvendab esialgu patsientide seisundit. KUID see on ajutine olukord, millele järgneb hoogude arvu vähenemine ja intensiivsuse vähenemine.
Ärahoidmine
Mis puutub haiguste ennetamisse, siis kõik sõltub haiguse vormist. Haiguse sümptomaatilist vormi aitavad vältida õigeaegne ravi, mis põhjustab hoogude teket, õige toitumine ning tervislik ja aktiivne eluviis.
Lapse idiopaatilise haiguse vormi vältimiseks peaks lapseootel ema raseduse ajal ja enne rasestumist suitsetamisest, alkoholi tarvitamisest ja narkootikumide tarvitamisest loobuma. See ei anna 100% garantiid, et lapsel sellist kõrvalekallet ei teki, kuid vähendab sellise tulemuse tõenäosust. Samuti on soovitatav tagada lapsele piisav toitumine ja puhkus, kaitsta pead ülekuumenemise ja vigastuste eest, pöörduda viivitamatult lastearsti poole, kui ilmnevad ebatavalised sümptomid, ja mitte paanikasse sattuda, kui tekib kramp, mis ei viita alati haigusele.
Prognoos
Sellise haiguse nagu fokaalse epilepsia prognoos sõltub täielikult kahjustatud piirkonna lokaliseerimisest ja haiguse etioloogiast. Haiguse idiopaatilised vormid on ravimitega kergesti korrigeeritavad ja ei tekita ravis raskusi. Intellektuaalseid ja käitumishäireid sel juhul ei täheldata. Noorukieas võivad rünnakud lihtsalt kaduda.
Nõuetekohase ravi korral kaovad rünnakud pooltel patsientidest järk-järgult nullini ja veel 35% märgib, et paroksüsmide arv on märgatavalt vähenenud. Tõsiseid vaimse tervise häireid täheldatakse vaid 10% patsientidest, samas kui 70% patsientidest ei ole intellektipuudeid. Kirurgiline ravi tagab peaaegu 100% leevenduse rünnakutest lähitulevikus või kaugemas tulevikus.
Sümptomaatilise epilepsia korral sõltub prognoos krampe põhjustavast patoloogiast. Kergema kulguga frontaalset epilepsiat on kõige lihtsam ravida. Alkohoolse epilepsia ravi prognoos sõltub suuresti sellest, kas inimene suudab alkoholi joomisest loobuda.
Üldiselt nõuab igasuguse epilepsia ravi närvisüsteemi stimuleerivate jookide (alkoholi ja kofeiini sisaldavate vedelike) tarbimise vältimist, suures koguses puhta vee ja valgurikaste toitude (pähklite, kana, kala, vitamiinitoodete ja kõrge polüküllastumata rasvhapete sisaldusega roogade) tarbimist. Samuti on epileptikutel ebasoovitav töötada öövahetuses.
Fokaalse või generaliseerunud epilepsia diagnoosi korral on patsiendil õigus saada töövõimetust. Iga mõõduka intensiivsusega krampidega epileptik saab taotleda 3. rühma töövõimetust, mis ei piira tema töövõimet. Kui inimesel esinevad lihtsad ja keerulised krambid koos teadvusekaotusega (patoloogias sekundaarse generaliseerumisega) ja vaimsete võimete vähenemisega, võib talle anda isegi 2. rühma töövõimetust, sest sel juhul on töövõimalused piiratud.
Fokaalne epilepsia on kergem haigus kui haiguse generaliseerunud vorm, kuid sellegipoolest võivad epileptilised krambid patsiendi elukvaliteeti mõnevõrra halvendada. Ravimite võtmise vajadus, vigastusohtlikud krambid, võimalikud tüsistused ja krambi pealt näinud ümbritsevate inimeste kahtlustavad pilgud (ja mõnikord rumalad, taktitundetud küsimused) võivad mõjutada patsiendi suhtumist endasse ja ellu üldiselt. Seetõttu sõltub palju epileptikute sugulastest ja sõpradest, kes saavad suurendada inimese enesekindlust ja motiveerida teda haigusega võitlema. Inimene ei tohiks haigust tajuma surmaotsusena. See on pigem inimese omadus ja tema tahtejõu ning soovi proovikivi elada tervet ja täisväärtuslikku elu.

