Artikli meditsiiniline ekspert
Uued väljaanded
Repolarisatsiooniprotsesside häired EKG-l
Viimati vaadatud: 29.06.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
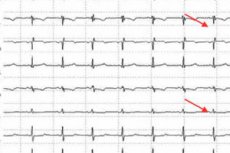
Kui nii ST-segment kui ka T-hammas on muutunud (nihkunud), registreerib arst EKG-s repolarisatsioonihäire. Tervel inimesel on ST-segment isoelektriline ja sellel on sama potentsiaal kui T- ja P-hamba vahelisel intervallil.
ST-segmendi muutus isojoonest võib olla tingitud erinevatest teguritest, alates müokardi kahjustusest ja vatsakeste müokardi depolarisatsiooni asünkrooniast kuni reaktsioonini teatud ravimitele või elektrolüütide tasakaaluhäiretele.
Põhjused EKG repolarisatsioonihäired
Repolarisatsioon on närvirakkude barjääri esialgse puhkepotentsiaali taastamise faas pärast närvivõnkumist. Võnkumise ajal muutub barjääri struktuur molekulaarsel tasandil ajutiselt, mille tulemusel muutub see ioonidele läbitavaks. Ioonid suudavad tagasi difundeeruda, mis on vajalik esialgse elektrilaengu taastamiseks. Pärast seda näitab närv taas valmisolekut edasisteks võnkumisteks.
EKG-l repolarisatsioonihäirete kõige levinumad põhjused on:
- Südame isheemiatõbi;
- Ventrikulaarse lihaskoe suurenenud ja liigne koormus;
- Vale depolarisatsioonijärjestus;
- Vee ja elektrolüütide tasakaalu häire;
- Reaktsioon teatud ravimite võtmisele.
Algkooliealistel ja kuni noorukiealistel inimestel on sageli üsna intensiivsed repolarisatsioonihäired, mis korreleeruvad positiivse dünaamikaga ilma spetsiaalsete terapeutiliste meetmeteta.
Metaboolse (funktsionaalse) päritoluga repolarisatsioonihäiretega patsientidel võib esineda positiivne prognoos. Selliste häiretega inimesi on oluline haiglatingimustes põhjalikult uurida, kaasates komplekssete ravimeetmete saamiseks täiendavaid spetsialiste. Võimalik on välja kirjutada kortikosteroidravimeid, Panangini, Anapriliini, vitamiine, kokarboksülaasi. Dispanseri jälgimine on kohustuslik.
Pathogenesis
EKG-l repolarisatsioonihäire tekkemehhanismi pole seni piisavalt uuritud. Arvatavasti tekib häire ioonvoo muutuste tõttu kardiomüotsüütide repolarisatsiooni staadiumis, sealhulgas muutuste tõttu, mis on seotud kaaliumi- ja naatriumiioonide tasakaalustamatusega. Tasakaalustamatus mõjutab negatiivselt müokardi juhtivuse kvaliteeti ja erutuvust, mis avaldub vastavalt elektrokardiogrammil.
Arvukate katsete käigus on teadlased leidnud, et repolarisatsioonihäireid võivad põhjustada mitmesugused tegurid. Neid saab jagada mitmesse kategooriasse:
- Neuroendokriinse aparaadi talitlushäiretest või ebaõigest toimimisest tingitud patoloogilised protsessid, mis kaudselt koordineerivad kogu kardiovaskulaarse mehhanismi sidusust;
- Südamepatoloogiad (pärgarteri haigus, hüpertroofilised muutused, vee-elektrolüütide tasakaalu häired);
- Ravimite mõju, teatud ravimite tarvitamine, millel on ebasoodne mõju südame seisundile ja tööle.
Oluline on arvestada võimalike mittespetsiifiliste repolarisatsioonihäiretega EKG-l – eriti noorukieas patsientidel diagnoositud kõrvalekalletega. Probleemi täpseid põhjuseid noorukitel pole tänaseni kindlaks tehtud. Praktiseerivad arstid näitavad, et seda probleemi avastatakse üsna sageli, kuigi nad märgivad, et paljudel juhtudel kaob häire noorukitel ilma meditsiinilise sekkumiseta.
Südamelihase elektrilist ebastabiilsust peetakse oluliseks prognostiliseks teguriks, mis peegeldab müokardi haavatavust ohtlike rütmihäirete esinemise suhtes.
Ravimid, mis võivad põhjustada QT-intervalli pikenemist
- Antiarütmikumid (kinidiin, lidokaiin, flekainiid, amiodaroon, bepridiil).
- Südameravimid (adrenaliin, vinpotsetiin).
- Allergiavastased ravimid (terfenadiin, ebastiin).
- Antibakteriaalsed ravimid (erütromütsiin, asitromütsiin, epirubitsiin, klaritromütsiin, oleandomütsiini fosfaatestrid).
Vormid
EKG-l diagnoositakse müokardi repolarisatsioonihäire ligikaudu 6–12%-l elanikkonnast. Varajane repolarisatsioon võib kulgeda soodsalt, kui patsiendil ei esine ohtlikke sümptomeid, nagu teadvusehäired, krambilaadne tahhükardia, perekonnaanamnees (äkksurma perekonnaanamnees).
Sõltuvalt EKG muutustest jaguneb varajase repolarisatsiooni sündroom mitmeks tüübiks:
- Soodsa kuluga sündroom.
- Keskmise-keskmise riskiga.
- Keskmise suurusega risk.
- Ohtliku kuluga sündroom.
Prognostilist rolli mängivad sugu ja etniline kuuluvus ning kaasuvad südame-veresoonkonna haigused. Näiteks vanematel meespatsientidel on prognoos halvem.
Samal ajal võib täiskasvanute EKG-l esinev repolarisatsioonihäire olla normi variant, kui ST-segmendi elevatsiooniga kaasneb ST-segmendi eralduspunkti ülespoole liikumine QRS-kompleksist.
Noorukieas on probleem üsna levinud, mis võib olla seotud nii ülemäära intensiivse sporditegevusega kui ka südamelihase orgaaniliste kahjustustega mitraalklapi prolapsiga.
Naistel võib EKG-l repolarisatsiooni häire olla seotud hormonaalse aktiivsuse iseärasustega. Seega on naissuguhormoonid östrogeen ja progesteroon võimelised neid protsesse muutma. Igakuisetsükli esimeses faasis on ibutiliidi infusiooni ajal täheldatud korrigeeritud Q-Tc pikenemist. Arvatavasti võib progestiinide asendamine avaldada soodsat mõju menopausi perioodil.
EKG-l raseduse ajal täheldatud repolarisatsioonihäire võib olla normi variant, olles kardiovaskulaarse aparaadi omamoodi reaktsioon uuele seisundile. Sellest hoolimata tuleks kõiki naisi, kellel on avastatud probleem, põhjalikult uurida, et välistada kardiovaskulaarne patoloogia.
Lapse EKG-l repolarisatsiooni rikkumine ei kujuta kaugeltki alati ohtu tervisele ja elule. Probleem võib olla ajutine, põhjustatud hiljutisest ägedast respiratoorsest viirusinfektsioonist, aneemiast (madal hemoglobiin) või alatoitumusest. Sellistel juhtudel on sageli ette nähtud dünaamiline jälgimine regulaarsete plaaniliste visiitidega laste kardioloogi juurde.
Alumise seina repolarisatsioonihäire EKG-l kujutab endast ST-segmendi ja T-hamba nihkumist. Tervel inimesel on elektrokardiograafial näha isoelektriline ST-segment, mille potentsiaal on sama kui T- ja P-hamba vahelisel vahel.
Idiopaatilise ventrikulaarse tahhükardiaga inimestel avastatakse EKG-l sageli külgseina repolarisatsioonihäire. Lühenenud QT-intervalli on teada kaks varianti:
- Püsiv (ei mõjuta pulssi);
- Mööduv (määratud südame löögisageduse aeglustumise tõttu).
- Probleem on tavaliselt seotud geneetiliste häiretega, kõrgenenud kehatemperatuuriga, kõrgenenud kaaliumi- ja kaltsiumitasemega veres;
- Suurenev atsidoos, närvisüsteemi toonuse muutused.
EKG-l nähtav eesseina repolarisatsioonihäire ise on enamasti kaasasündinud anatoomiline tunnus, mitte haigus. Kui puuduvad muud riskifaktorid, nagu rasvumine, suitsetamine, kõrge kolesteroolitase, siis tüsistusi tavaliselt ei esine. Märkimisväärsem risk sellises olukorras on valediagnoos, kui EKG-l nähtav kerge vatsakeste repolarisatsioonihäire aetakse ekslikult tõsisemate patoloogiliste seisunditega - eelkõige müokardiidi või südame isheemiatõvega. Vale diagnoosi korral määratakse patsiendile ravi, mis pole tegelikult vajalik, seega võib see üldiselt põhjustada korvamatut kahju. Selle vältimiseks tuleks läbi viia põhjalik diagnoos, mis hõlmab mitmeid meetodeid ja korraga mitut spetsialisti.
EKG-l olev difuusne repolarisatsioonihäire võib tähendada:
- Mõnel juhul normi variant;
- Põletikuline protsess müokardis;
- Müokardi ebaõiged ainevahetusprotsessid - näiteks seotud hormonaalse tasakaalu muutustega;
- Kardioskleroosi areng;
- Vee-elektrolüütide ainevahetuse häired, eriti südamelihases.
Oluline on mõista, et hajusate muutuste intensiivsus võib olla erinev, sealhulgas üsna väike. Näiteks on see sageli tingitud pelgalt vanusega seotud muutustest müokardis.
Difuussed repolarisatsioonihäired ei ole iseseisev diagnoos ega üksikpatoloogia. See on vaid üks diagnostilistest markeritest, mis viitab vajadusele põhjalikuma uuringu järele.
Diagnostika EKG repolarisatsioonihäired
Diagnostilised meetmed põhinevad elektrokardiograafia tulemustel. Spetsialist pöörab tähelepanu tüüpilistele muutustele - eelkõige ST-segmendi elevatsioonile ja J-lainele.
Diagnoosi selgitamiseks ja diferentsiaaluuringuteks kasutatakse sageli täiendavaid meetodeid, nagu ehhokardiograafia, koormustestid, Holteri monitooring ja elektrofüsioloogiline diagnostika.
Instrumentaalne diagnostika ehhokardiograafia (ECHO-CG, südame ultraheli) vormis hõlmab ultraheli vibratsioonide kasutamist südame struktuuri visualiseerimiseks ja selle funktsiooni uurimiseks. ECHO-CG võimaldab teil määrata südame suurust, kuju ja jõudlust, hinnata klapisüsteemi, perikardi ja südamelihase seisundit, avastada väärarenguid ja muid patoloogiaid. Tänu ehhokardiograafiale on võimalik jälgida repolarisatsioonihäirete ravi dünaamikat. Meetodit peetakse ohutuks ja ligipääsetavaks, kuna see ei vaja spetsiaalseid ettevalmistavaid meetmeid.
Lisaks määratakse repolarisatsioonihäirega patsiendile laboratoorsed testid:
- Vere ja uriini üldised kliinilised uuringud;
- Vere biokeemiline uuring (vere glükoosiindeks, üldkolesterool fraktsioonidega, somatotropiin, katehhoolamiinid, ALAT, AST);
- Vere molekulaargeneetiline testimine;
- Südamebiopsia proovide tsütoanalüüs (südamekudede morfostruktuuri hindamiseks).
Mida tuleb uurida?
Diferentseeritud diagnoos
Patsiendid, kes kurdavad valu rinnus ja kellel on samal ajal elektrokardiogrammil repolarisatsioonihäired, vajavad alati diferentsiaaldiagnostikat. Näiteks tuleks EKG-l varajased ventrikulaarse repolarisatsioonihäired eristada eesmisest müokardiinfarktist, mille puhul ST-elevatsioon on suurem, QT-intervall pikem ja R-amplituud V4-s on väiksem.
- Varajase repolarisatsiooni ja infarkti selgeks eristamiseks kasutatakse spetsiaalset indekseerimist, mis põhineb kolmel elektrokardiograafilisel parameetril:
- STe - ST elevatsioon 60 ms pärast J-d V3 juhtmes (mm);
- QT-d - südame löögisageduse järgi korrigeeritud QT-intervall (ms);
- RV4 on R-lainekuju amplituud V4 juhtmes (mm).
Valemis kasutatakse määratud parameetreid:
Indeksi definitsioon = (1,196 * Ste) + (0,059 * QTc) + (0,326 * RV4 )
Enamikul juhtudel näitab skoor üle 23,4 ägedat koronaarsündroomi koos ST-segmendi elevatsiooniga, mis on tingitud eesmise interventricularis haru oklusioonist.
Ravi EKG repolarisatsioonihäired
Kasutatav ravistrateegia sõltub EKG repolarisatsioonihäire algpõhjusest. Kui arst suutis selle põhjuse tuvastada, peaks terapeutiliste meetmete peamine suund olema sellele mõju, mille järel tehakse teine diagnoos. Kui repolarisatsioonihäire põhjust ei ole kindlaks tehtud, põhineb ravi järgmiste ravimirühmade kasutamisel:
- Multivitamiinid (kasutatakse südame täieliku funktsiooni säilitamiseks, tagades oluliste komponentide omastamise organismis);
- Kortikosteroidhormoonid (esiteks on oluline võtta kortisooni, millel on kasulik mõju südame-veresoonkonnale);
- Kokarboksülaas g/x (aitab optimeerida süsivesikute ainevahetust, parandab troofilisi protsesse kesk- ja perifeerses närvisüsteemis);
- Panangin, Anaprilin (β-blokaatorite rühm, ette nähtud ainult äärmuslikel juhtudel).
Aktiivse EKG repolarisatsioonihäirete ravi standard on β-adrenoretseptorite blokaatorite kasutamine ülemäärastes annustes (lastel - kuni 2 mg kehakaalu kilogrammi kohta päevas). Selliste ravimite kasulik toime on seotud sümpaatiliste mõjude blokeerimisega kardiovaskulaarsele aparaadile ja vatsakeste lihasseina repolarisatsiooni hajumise vähendamisega, mis võimaldab vältida hilisemaid arütmiahooge.
B-adrenoretseptorite blokaatoreid kombineeritakse edukalt magneesiumi (magneesiumsulfaat), kaaliumi ja naatriumikanali blokaatoritega (flekainiid, meksiletiin).
Kui patsiendil repolarisatsioonihäire taustal esineb ärevust, foobiaid, täiendatakse ravi lühikeste rahustite (nt diasepaami) kuuridega.
Rahustid on ette nähtud 3 korda päevas, harvemini - üks kord päevas( pärastlõunal).Selliste ravimite võtmine on soovitatav planeerimata erutuse, psühho-emotsionaalse stressi perioodidel.
Rahustava fütoteraapia regulaarsed kuurid aitavad sageli vältida neuroleptikumide ja rahustite väljakirjutamist.
Kesknärvisüsteemi ja kesknärvisüsteemi sümpaatilist osa stimuleerivad taimsed adaptogeenid sobivad patsientidele, kes kurdavad letargia, letargia, apaatia, püsiva unisuse ja sooritusvõime languse üle.
Mõnel repolarisatsioonihäire juhul on näidustatud nootroopikumide - kesknärvisüsteemi aktiveerivate ravimite - kasutamine. Selliste ravimite hulka kuuluvad: Piratsetaam (2,4-3,2 g päevas, võimalikud kõrvaltoimed - pearinglus, ataksia), Aminoloon, Picamilon.
Ülierutuvuse korral on ette nähtud rahustava toimega nootroopikumid: fenibut, pantogaam, glütsiin (3-6 tabletti päevas kolme annusena) jne.
Südamelihase düstroofia ennetamiseks ja kardiotserebraalsete ühenduste stabiliseerimiseks kasutatakse energiatroopse ja antioksüdantse toimega membraani stabiliseerivaid aineid. Sellised ravimid on:
- Ubikinoon;
- L-karnitiin;
- Mehhiko;
- Lipohape;
- B-vitamiinid.
Oluline energiat moodustav rakuline komponent – koensüüm Q10 (ubikinoon) – on ATP sünteesiprotsessides väga oluline. Ravimit võetakse tavaliselt 30 mg päevas üks kord päevas, et parandada organismis energeetilisi protsesse.
EKG-l repolarisatsioonihäire ravimeetodite hulka kuuluvad ka töö ja puhkuse pädev korraldamine, päevakava järgimine, regulaarne füüsiline aktiivsus, massaaž, aroomiteraapia, psühhoteraapia, toitumine, nõelravi (vajadusel). Õige päevakava, piisav uneaeg, kehakaalu kontroll, tasakaalustatud ja kvaliteetne toitumine ning halbade harjumuste vältimine - need tegurid mängivad üliolulist rolli bioloogiliste rütmide stabiliseerimisel, südame-veresoonkonna, parasümpaatilise ja sümpatoadrenaalse süsteemi parandamisel.
Terapeutilise füsioteraapia roll on eriline. Repolarisatsioonihäire füsioteraapia aluseks peaks olema treening, mis optimeerib üldist sooritusvõimet, südame- ja kopsufunktsiooni, kohandab südame-veresoonkonna ja hingamissüsteemi mitmesuguste füüsiliste ja psühho-emotsionaalsete stressidega ning suurendab organismi vastupidavust. Igasugune terapeutiline treening peaks olema määratud ja koordineeritud eriarsti poolt, lähtudes inimese üldisest tervislikust seisundist, tema füüsilisest vormist, patoloogia kliinilisest pildist jne.
Südame isheemiatõve diagnoosi korral on patsiendil soovitatav teha doseeritud füüsilist koormust, kõndida mõõdukas tempos, doseerida trepist ronimist. Kui koormusmomendid on õigesti arvutatud, ei teki patsiendil õhupuudust, nõrkust, valu rinnus, vererõhu muutusi ega südame rütmihäireid.
Ravivõimlemine võib hõlmata mitmesuguseid hingamisharjutusi, lõdvestus-, tasakaalu- ja koordinatsiooniharjutusi. Kohustuslikud on korrigeerivad harjutused ja vastupidavustreening. Õigesti valitud koormus parandab müokardi ainevahetusprotsesse, vähendab selle hapnikuvajadust ja ennetab tüsistuste (sh tromboosi) teket.
Peaaegu kõigil EKG-l esinevate repolarisatsioonihäirete juhtudel soovitavad arstid spaaravi. Vastunäidustused võivad olla:
- Dekompenseeritud vereringepuudulikkus;
- Raske ateroskleroos;
- Raske hüpertensioon, millel on kalduvus tserebraalse vereringe puudulikkuse tekkeks;
- Sagedased stenokardiahood.
Nõrgenenud patsientidele on soovitatav kardioloogiline sanatooriumipuhkus, mis hõlmab õrna protseduuriprogrammi. Veeprotseduurid piirduvad hõõrumisega ja klimatoteraapia - aeroteraapiaga.
Füsioteraapia
EKG repolarisatsioonihäirete kompleksse ravi oluline osa on ravimivaba ravi. See hõlmab psühhoteraapia, autotreeningu, stressitaluvuse suurendamise ja närvisüsteemi üldise seisundi normaliseerimise kasutamist.
Soovitatav on läbida füsioteraapia kursused, mis hõlmavad järgmist:
- Magneesiumi elektroforees;
- Elektroforees broomiga selgroo ülemise kaelasegmendi piirkonnas);
- Hüdroteraapia, ravivannid, mudaravi;
- Manuaalne teraapia (seljamassaaž, rindkeremassaaž).
Repolarisatsioonihäire korral südamelihase verevarustuse optimeerimiseks saab kasutada:
- Paravertebraalne amplipulsteraapia piirkonnas C5 - D6;
- Darsonvaliseerimine südamekoha refleksogeensetel aladel;
- Magnetoteraapia rindkere lülisamba piirkonnas või südame piirkonnas, et vähendada trombotsüütide agregatsiooni suurenemist, parandada mikrotsirkulatsiooni ja optimeerida müokardi hapnikuvarustust;
- Hüdrobalneoteraapia, vihma- ja ringdušid, vesiniksulfiid-, pärl- ja jodobroomvannid;
- Üldine aeroionisatsioon;
- Terapeutiline võimlemine (kõndimine, kõndimine, terapeutiline võimlemine);
- Hapnikravi.
Füsioteraapiat ei määrata patsientidele, kellel on ebastabiilne või spontaanne stenokardia, raske vereringepuudulikkus, krooniline südame aneurüsm, samuti müokardiinfarkti ägedas perioodis, intensiivsete arütmiate, ägeda vegetatiivse-endokriinse düsfunktsiooniga.
Taimne ravi
EKG-l esinevad repolarisatsioonihäire mõõdukad sümptomaatilised ilmingud ei vaja sageli spetsiifilisi ravimeetodeid. Arst võib soovitada fütoteraapiat, kasutades rahustava toimega ürte - eriti palderjanijuurt ja emaürti. Järgmine ravimtaimede kollektsioon on efektiivne:
- Salvei;
- Ledum;
- Emaürt;
- naistepuna;
- Viirpuu;
- Palderjan.
Selline kollektsioon mitte ainult ei paranda südame tööd, vaid omab ka kerget dehüdratsiooniefekti.
Südame stabiliseerimiseks on soovitatavad erinevad taimsed segud, olenevalt esinevate häirete eripärast:
- Tahhükardiaga patsiendid peaksid jooma infusioone, mis põhinevad palderjanijuurel, emajuurel, humalakäbidel, aniisiseemnetel, köömnetel, apteegitillil.
- Bradükardiaga patsientidele on näidustatud raudrohi, aralia, eleutherococcus'i keedised ja infusioonid.
- Rütmihäirete korral on kasulik juua viirpuu ja kibuvitsa, vaarika ja maasika lehtede, teeroosi õite infusioone.
Repolarisatsioonihäire korral ei tohiks fütoteraapiat iseseisvalt, ilma arstiga nõu pidamata, praktiseerida. Ravimtaimedel on ka vastunäidustused:
- Müokardiinfarkt;
- Äge ajuvereringehäire;
- Äge stenokardiahoog;
- Paroksüsmaalne tahhükardia.
Enne mis tahes fütopreparaatide kasutamist peaksite kindlasti konsulteerima kardioloogiga.
Kirurgiline ravi
Kui ravimravi ei anna positiivset mõju, kasutatakse elektriliste südamestimulaatorite implanteerimist. Minimaalne efektiivne stimulatsioonikiirus on 70 lööki minutis. Samuti on võimalik paigutada kardioverter-defibrillaatoreid koos β-blokaatorite samaaegse manustamisega. Südamestimulaatori paigaldamine on näidustatud raske bradükardiaga patsientidel interiktaalses faasis.
Patsientidel, kellel esineb beetablokaatorite talumatus või ebaefektiivsus, südamestimulaatorite toime puudumine ja kardioverter-defibrillaatori paigaldamise vastunäidustused, tehakse vasak-emakaela-rindkere sümpaatoganglikoomia. See võimaldab tasakaalustada südame innervatsiooni sümpaatilist tasakaalutust. Sümpatektoomia tehakse T1-T4 ja tähtganglioni (või selle alumise kolmandiku) tasandil. Vaatamata selle meetodi tõhususele on EKG-s teavet repolarisatsioonihäire võimalike hilisemate kordumiste kohta kaugematel perioodidel.
Pikaajaline praktika näitab, et tervislik eluviis, piisav füüsiline ja stressikoormus ning täiendavad spaa- ja füsioteraapia meetodid võivad repolarisatsioonimuutustega patsientidel tüsistuste teket oluliselt ennetada. Taastusravi ja ennetavat ravi soovitatakse siis, kui paljud kroonilised südamehaigused avastatakse pärast retsidiivi staadiumi ja üldise seisundi stabiilsuse taustal. Täiendava ravi vajadust hindab arst individuaalselt.
Prognoos
Üldiselt on EKG-l repolarisatsioonihäirel enamikul juhtudel soodne prognoos.

