Artikli meditsiiniline ekspert
Uued väljaanded
Kopsu hüpertensioon
Viimati vaadatud: 12.07.2025

Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Pulmonaalne hüpertensioon (pulmonaalne arteriaalne hüpertensioon) on rõhu tõus kopsuarterite süsteemis, mis võib olla tingitud kopsuveresoonkonna takistuse suurenemisest või kopsuverevoolu mahu olulisest suurenemisest. See patoloogia on enamikul juhtudel sekundaarne; kui põhjus on teadmata, nimetatakse seda primaarseks. Primaarse pulmonaalse hüpertensiooni korral kopsuveresooned ahenevad, tekivad hüpertroofia ja fibroos.
Pulmonaalne hüpertensioon põhjustab parema vatsakese ülekoormust ja puudulikkust. Pulmonaalse hüpertensiooni sümptomiteks on väsimus, õhupuudus pingutusel ning mõnikord ebamugavustunne rinnus ja minestamine. Diagnoos pannakse kopsuarteri rõhu mõõtmise teel. Pulmonaalse hüpertensiooni ravi hõlmab vasodilataatoreid ja mõnel raskel juhul kopsu siirdamist. Prognoos on üldiselt halb, kui ravitavat põhjust ei tuvastata.
Tavaliselt on kopsuarteris rõhk:
- süstoolne - 23–26 mm Hg
- diastoolne - 7-9 mm Hg
- keskmine -12-15 mm Hg
WHO soovituste kohaselt on kopsuarteris süstoolse rõhu normi ülempiir 30 mm Hg ja diastoolne - 15 mm Hg.
Põhjused pulmonaalne hüpertensioon
Pulmonaalne hüpertensioon tekib siis, kui keskmine kopsuarteri rõhk on puhkeolekus > 25 mmHg või füüsilise koormuse ajal > 35 mmHg. Paljud seisundid ja ravimid põhjustavad kopsuhüpertensiooni. Primaarne pulmonaalne hüpertensioon on pulmonaalne hüpertensioon ilma nimetatud põhjusteta. Tulemus võib aga olla sarnane. Primaarne pulmonaalne hüpertensioon on haruldane, esinemissagedusega 1–2 inimest miljoni elaniku kohta.
Primaarne pulmonaalne hüpertensioon esineb naistel kaks korda sagedamini kui meestel. Diagnoosimise keskmine vanus on 35 aastat. Haigus võib olla perekondlik või sporaadiline; sporaadilised juhtumid on ligikaudu 10 korda sagedasemad. Enamikul perekondlikel juhtudel esineb mutatsioone luu morfogeneetilise valgu retseptori 2. tüüpi (BMPR2) geenis, mis kuulub transformeeriva kasvufaktori (TGF)-beeta retseptorite perekonda. Ligikaudu 20%-l sporaadilistest juhtudest esineb ka BMPR2 mutatsioone. Paljudel primaarse pulmonaalse hüpertensiooniga inimestel on angioproteiin 1 tase kõrgenenud; angioproteiin 1 näib vähendavat BMPR1A, BMPR2-ga seotud valgu, taset ja võib stimuleerida serotoniini tootmist ja endoteeli silelihasrakkude proliferatsiooni. Muude võimalike seotud tegurite hulka kuuluvad serotoniini transpordi häired ja inimese herpesviirus 8 infektsioon.
Primaarset pulmonaalhüpertensiooni iseloomustab muutlik vasokonstriktsioon, silelihaste hüpertroofia ja veresoonte seina ümberehitus. Arvatakse, et vasokonstriktsioon on tingitud ühelt poolt suurenenud tromboksaani ja endoteliin 1 aktiivsusest (vasokonstriktorid) ning teiselt poolt vähenenud prostatsükliini ja lämmastikoksiidi aktiivsusest (vasodilataatorid). Veresoonte obstruktsiooni tõttu suurenenud kopsuveresoonkonna rõhk süvendab endoteeli kahjustust. Kahjustused aktiveerivad intima pinnal koagulatsiooni, mis võib süvendada hüpertensiooni. Seda võib soodustada ka trombootiline koagulopaatia, mis on tingitud plasminogeeni aktivaatori inhibiitori 1. tüüpi ja fibrinopeptiid A suurenenud tasemest ning koeplasminogeeni aktivaatori aktiivsuse vähenemisest. Fokaalset koagulatsiooni endoteeli pinnal ei tohiks segi ajada kroonilise trombemboolse pulmonaalarteri hüpertensiooniga, mille põhjustavad organiseeritud kopsu trombembooliad.
Lõppkokkuvõttes viib primaarne pulmonaalne hüpertensioon enamikul patsientidest parema vatsakese hüpertroofiani koos dilatatsiooni ja parema vatsakese puudulikkusega.
Pulmonaalse hüpertensiooni põhjused on esitatud klassifikatsioonis.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Pulmonaalse hüpertensiooni etioloogiline klassifikatsioon
Vasaku vatsakese puudulikkus
- Isheemiline südamehaigus.
- Arteriaalne hüpertensioon.
- Aordiklapi defektid, aordi koarktatsioon.
- Mitraalregurgitatsioon.
- Kardiomüopaatia.
- Müokardiit.
Suurenenud rõhk vasakus aatriumis
- Mitraalklapi stenoos.
- Vasaku aatriumi kasvaja või tromboos.
- Triatriaalne süda, mitraalklapi supravalvulaarne rõngas.
Kopsuveeni obstruktsioon
- Mediastinaalne fibroos.
- Kopsuveenide tromboos.
Parenhümatoossed kopsuhaigused
- Kroonilised obstruktiivsed kopsuhaigused.
- Interstitsiaalsed kopsuhaigused (levinud protsessid kopsudes).
- Äge raske kopsukahjustus:
- täiskasvanute respiratoorse distressi sündroom;
- raske difuusne pneumoniit.
Kopsuarteri süsteemi haigused
- Primaarne pulmonaalne hüpertensioon.
- Korduv või massiivne kopsuemboolia.
- Kopsuarteri in situ tromboos.
- Süsteemne vaskuliit.
- Distaalne kopsuarteri stenoos.
- Suurenenud kopsuvereringe:
- kaasasündinud südamerike vasakult paremale šundi liikumisega (vatsakeste vaheseina defekt, kodade vaheseina defekt);
- avatud arterioosjuha.
- Ravimitest ja toidust põhjustatud pulmonaalne hüpertensioon.
Pulmonaalne hüpertensioon vastsündinutel
- Säilinud loote vereringe.
- Hüaliinmembraani haigus.
- Diafragma song.
- Mekooniumi aspiratsioon.
Hüpoksia ja/või hüperkapnia
- Elamine kõrgmäestikes.
- Ülemiste hingamisteede obstruktsioon:
- laienenud mandlid;
- obstruktiivse uneapnoe sündroom.
- Rasvunud hüpoventilatsiooni sündroom (Pickwicki sündroom).
- Primaarne alveolaarne hüpoventilatsioon.
Paljud autorid peavad sobivaks klassifitseerida pulmonaalhüpertensiooni sõltuvalt selle arengu ajast ning eristada ägedaid ja kroonilisi vorme.
Ägeda pulmonaalhüpertensiooni põhjused
- PE või tromboos in situ kopsuarteri süsteemis.
- Äge vasaku vatsakese puudulikkus mis tahes päritoluga.
- Astmaatiline seisund.
- Respiratoorse distressi sündroom.
Kroonilise pulmonaalse hüpertensiooni põhjused
- Suurenenud kopsuverevool.
- Ventrikulaarne vaheseina defekt.
- Kodade vaheseina defekt.
- Avatud arteriaalne juha.
- Suurenenud rõhk vasakus aatriumis.
- Mitraalklapi defektid.
- Vasaku koja müksoom või tromb.
- Mis tahes päritoluga krooniline vasaku vatsakese puudulikkus.
- Suurenenud resistentsus kopsuarteri süsteemis.
- Hüpoksiline genees (kroonilised obstruktiivsed kopsuhaigused, kõrgmäestiku hüpoksia, hüpoventilatsiooni sündroom).
- Obstruktiivne genees (korduv kopsuemboolia, farmakoloogiliste ainete mõju, primaarne pulmonaalne hüpertensioon, difuusne sidekoehaigus, süsteemne vaskuliit, veno-oklusioonhaigus).
Sümptomid pulmonaalne hüpertensioon
Pulmonaalse hüpertensiooni esimesed kliinilised sümptomid ilmnevad siis, kui vererõhk kopsuarteris suureneb normiga võrreldes 2 korda või rohkem.
Pulmonaalse hüpertensiooni peamised subjektiivsed ilmingud on selle sündroomi kõigi etioloogiliste vormide puhul praktiliselt samad. Patsiendid on mures:
- õhupuudus (patsientide varaseim ja levinum kaebus) esialgu füüsilise koormuse ajal ja hiljem puhkeolekus;
- nõrkus, suurenenud väsimus;
- minestamine (põhjustatud aju hüpoksiast, kõige tüüpilisem primaarse pulmonaalhüpertensiooni korral);
- püsiva iseloomuga valu südame piirkonnas (10–50% patsientidest, olenemata pulmonaalse hüpertensiooni etioloogiast); põhjustatud suhtelisest koronaarpuudulikkusest, mis on tingitud parema vatsakese müokardi raskest hüpertroofiast;
- hemoptüüs on kopsuhüpertensiooni sagedane sümptom, eriti kopsuarteris oleva rõhu olulise suurenemise korral;
- hääle kähedus (täheldatud 6-8% patsientidest ja põhjustatud vasaku tagasivoolunärvi kokkusurumisest oluliselt laienenud kopsuarteri poolt);
- valu maksa piirkonnas ja turse jalgades ja säärtes (need sümptomid ilmnevad kopsuarteri hüpertensiooniga patsientidel kopsupuudulikkuse tekkega).
Peaaegu kõigil juhtudel esineb progresseeruv hingeldus pingutusel ja kerge väsimus. Hingamishäirega võib kaasneda ebatüüpiline ebamugavustunne rinnus ja pearinglus või peapööritus pingutusel. Need pulmonaalhüpertensiooni sümptomid on peamiselt põhjustatud ebapiisavast südame väljundmahust. Raynaud' sündroom esineb ligikaudu 10%-l primaarse pulmonaalhüpertensiooniga patsientidest, kellest 99% on naised. Hemoptüüs on haruldane, kuid võib lõppeda surmaga; düsfoonia, mis on tingitud korduva kõrinärvi kokkusurumisest laienenud kopsuarteri poolt (Ortneri sündroom), on samuti haruldane.
Kaugelearenenud juhtudel võivad pulmonaalhüpertensiooni sümptomiteks olla parema vatsakese eufooriline lööve, difuusne teine südametoon (S2) koos rõhutatud S-i kopsukomponendiga (P), kopsu väljutusklõps, parema vatsakese kolmas südametoon (S3) ja kägiveenide laienemine. Maksa ummistus ja perifeerne turse on kaugelearenenud staadiumis tavalised.
Portopulmonaalne hüpertensioon
Portopulmonaalne hüpertensioon on raskekujuline kopsuarteri hüpertensioon koos portaalhüpertensiooniga patsientidel, kellel puuduvad sekundaarsed põhjused.
Pulmonaalne hüpertensioon esineb patsientidel, kellel esinevad mitmesugused seisundid, mis põhjustavad portaalhüpertensiooni koos tsirroosiga või ilma. Portopulmonaalne hüpertensioon on kroonilise maksahaigusega patsientidel harvem kui hepatopulmonaalne sündroom (3,5–12%).
Esimesteks sümptomiteks on õhupuudus ja väsimus, esineda võib ka valu rinnus ja hemoptüüsi. Patsientidel esinevad füüsilised leiud ja EKG muutused, mis on iseloomulikud pulmonaalhüpertensioonile; võivad tekkida cor pulmonale tunnused (jugulaarveenide pulsatsioon, tursed). Trikuspidaalregurgitatsioon on sage. Diagnoosi kahtlustatakse ehhokardiograafia põhjal ja see kinnitatakse parema südame kateetri abil.
Ravi - primaarse pulmonaalhüpertensiooni ravi, välja arvatud hepatotoksilised ravimid. Mõnedel patsientidel on vasodilataatorravi efektiivne. Tulemuse määrab aluseks olev maksapatoloogia. Portopulmonaalne hüpertensioon on maksasiirdamise suhteline vastunäidustus suurenenud tüsistuste ja suremuse riski tõttu. Pärast siirdamist kogevad mõned mõõduka pulmonaalhüpertensiooniga patsiendid patoloogia pöördumist.
Kus see haiget tekitab?
Mis teid häirib?
Diagnostika pulmonaalne hüpertensioon
Objektiivsel uurimisel ilmneb tsüanoos ja pikaajalise kopsuhüpertensiooni korral omandavad sõrmede distaalsed falangid "trummipulkade" kuju ja küüned "kellaklaaside" välimuse.
Südame auskultatsioonil ilmnevad pulmonaalhüpertensiooni iseloomulikud tunnused - teise tooni rõhutamine (sageli lõhenemine) a.pulmonalis'e kohal; süstoolne porisemine xiphoid protsessi piirkonnas, mis süveneb sissehingamisel (Rivero-Corvallo sümptom) - märk trikuspidaalklapi suhtelisest puudulikkusest, mis on tekkinud seoses parema vatsakese müokardi väljendunud hüpertroofiaga; pulmonaalhüpertensiooni hilisemates staadiumides võib diastoolset porisemist tuvastada vasakul asuvas teises roietevahelises ruumis (a.pulmonalis'e kohal), mis on põhjustatud kopsuarteri klapi suhtelisest puudulikkusest koos selle olulise laienemisega (Graham-Stilli porisemine).
Südame löökpillid tavaliselt ei näita pulmonaalhüpertensiooni patognoomilisi sümptomeid. Harva on võimalik tuvastada veresoonte tuhmuse piiri laienemist vasakul asuvas teises roietevahelises ruumis (kopsuarteri laienemise tõttu) ja südame parema piiri nihkumist paremast parasternaalsest joonest väljapoole parema vatsakese müokardi hüpertroofia tõttu.
Pulmonaalse hüpertensiooni patognomoonilised tunnused on: parema vatsakese ja parema aatriumi hüpertroofia, samuti märgid, mis näitavad rõhu suurenemist kopsuarteris.
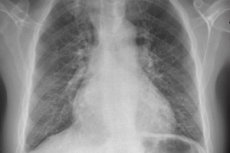
Nende sümptomite avastamiseks kasutatakse järgmist: rindkere röntgenülesvõtet, EKG-d, ehhokardiograafiat, parema südame kateetrit koos rõhu mõõtmisega paremas kojas, paremas vatsakeses ja kopsuarteri tüves. Parema südame kateetri teostamisel on soovitatav määrata ka kopsu kapillaaride rõhk ehk kopsuarteri kiilrõhk, mis peegeldab rõhu taset vasakus kojas. Kopsuarteri kiilrõhk suureneb südamehaiguste ja vasaku vatsakese puudulikkusega patsientidel.
Pulmonaalhüpertensiooni põhjuste väljaselgitamiseks on sageli vaja kasutada teisi uurimismeetodeid, näiteks kopsude röntgen- ja kompuutertomograafiat, kopsude ventilatsiooni-perfusiooni radionukliidstsintigraafiat ja angiopulmonograafiat. Nende meetodite kasutamine võimaldab meil määrata kopsude parenhüümi ja veresoonte süsteemi patoloogiat. Mõnel juhul on vaja pöörduda kopsubiopsia poole (hajusate interstitsiaalsete kopsuhaiguste, kopsuveenide oklusiooni, kopsukapillaaride granulomatoosi jne diagnoosimiseks).
Pulmonaalse südamehaiguse kliinilises pildis võib täheldada kopsuarteri süsteemis hüpertensiivseid kriise. Kriisi peamised kliinilised ilmingud on:
- äkiline lämbumine (kõige sagedamini esineb õhtul või öösel);
- tugev köha, mõnikord verega segatud rögaga;
- ortopnea;
- raske üldine tsüanoos;
- erutus on võimalik;
- pulss on sagedane ja nõrk;
- a.pulmonalis'e väljendunud pulsatsioon 2. roietevahelises ruumis;
- kopsukoonuse (conus a.pulmonalis) pundumine (löökpillidel avaldub see veresoonte tuhmuse laienemises vasakpoolses teises roietevahelises ruumis);
- parema vatsakese pulsatsioon epigastriumis;
- teise tooni aktsent kopsupeal;
- kägiveenide turse ja pulsatsioon;
- vegetatiivsete reaktsioonide ilmnemine uriini spastilise vormi kujul (suure hulga kerge uriini eritumine madala tihedusega), tahtmatu roojamine pärast kriisi lõppu;
- Pleshi refleksi (hepatojugulaarse refleksi) ilmnemine.
Primaarse pulmonaalhüpertensiooni diagnoosi kahtlustatakse patsientidel, kellel esineb märkimisväärne hingeldus pingutuse ajal ja kellel puuduvad muud haigused, mis võivad põhjustada pulmonaalhüpertensiooni.
Patsientidele tehakse esialgu rindkere röntgenülesvõte, spiromeetria ja EKG, et teha kindlaks düspnoe sagedasemad põhjused, millele järgneb Doppler-ehhokardiograafia parema vatsakese ja kopsuarteri rõhu mõõtmiseks ning võimalike anatoomiliste kõrvalekallete tuvastamiseks, mis põhjustavad sekundaarset pulmonaalset hüpertensiooni.
Primaarse pulmonaalhüpertensiooni kõige sagedasem radiograafiline leid on laienenud hilarid koos märgatava perifeerse ahenemisega („kärbitud“). Spiromeetria ja kopsumahud võivad olla normaalsed või näidata kerget kitsendust, kuid süsinikmonooksiidi (DL) difusioonivõime on tavaliselt vähenenud. Levinud EKG muutuste hulka kuuluvad paremale teljele hälve, R > S V-s; SQ T-lained ja teravnenud P-lained.
Kliiniliselt mitteilmsete sekundaarsete põhjuste diagnoosimiseks tehakse täiendavaid uuringuid. Nende hulka kuuluvad ventilatsiooni-perfusiooni skaneerimine trombemboolse haiguse avastamiseks; kopsufunktsiooni testid obstruktiivsete või restriktiivsete kopsuhaiguste tuvastamiseks; ja seroloogilised testid reumaatiliste haiguste kinnitamiseks või välistamiseks. Kroonilist trombemboolset pulmonaalarteri hüpertensiooni kahtlustatakse kompuutertomograafia või kopsu skaneerimise abil ja diagnoositakse arteriograafia abil. Muud uuringud, näiteks HIV-testimine, maksafunktsiooni testid ja polüsomnograafia, tehakse sobivates kliinilistes olukordades.
Kui esmane hindamine ei näita sekundaarse pulmonaalhüpertensiooniga seotud seisundeid, tuleks teha kopsuarteri kateeter, et mõõta parema südame ja kopsuarteri rõhku, kopsu kapillaaride kiilrõhku ja südame väljundmahtu. Parema kodade vaheseina defekt tuleks välistada O2 küllastuse mõõtmisega . Primaarne pulmonaalhüpertensioon on defineeritud kui keskmine kopsuarteri rõhk üle 25 mm Hg võimalike põhjuste puudumisel. Enamikul primaarse pulmonaalhüpertensiooniga patsientidest on aga oluliselt kõrgem rõhk (nt 60 mm Hg). Protseduuri ajal kasutatakse sageli vasodilataatoreid (nt inhaleeritav lämmastikoksiid, intravenoosne epoprostenool, adenosiin); parema vatsakese rõhu langus vastusena nendele ravimitele aitab suunata ravimite valikut. Biopsiat kasutati kunagi laialdaselt, kuid seda ei soovitata enam selle kõrge haigestumuse ja suremuse tõttu.
Kui patsiendil diagnoositakse primaarne pulmonaalne hüpertensioon, uuritakse perekonna anamneesi, et teha kindlaks võimalik geneetiline ülekanne, millele viitavad perekonnas suhteliselt tervete inimeste enneaegse surma juhtumid. Perekondliku primaarse pulmonaalse hüpertensiooni korral on geneetiline nõustamine vajalik, et teavitada pereliikmeid haiguse riskist (umbes 20%) ja soovitada neil läbida sõeluuring (ehhokardiograafia). Tulevikus võib perekondliku primaarse pulmonaalse hüpertensiooni korral olla väärtuslik BMPR2 geeni mutatsioonide testimine.
Mida tuleb uurida?
Millised testid on vajalikud?
Kellega ühendust võtta?
Ravi pulmonaalne hüpertensioon
Sekundaarse pulmonaalhüpertensiooni ravi eesmärk on ravida algpõhjust. Kroonilise trombemboolia tõttu raske pulmonaalarteri hüpertensiooniga patsientidele tuleks teha pulmonaaltromboendarterektoomia. See on keerulisem operatsioon kui erakorraline kirurgiline embolektoomia. Ekstrapulmonaalses vereringes eemaldatakse organiseeritud vaskulariseeritud tromb piki kopsutüve. See protseduur ravib pulmonaalarteri hüpertensiooni märkimisväärsel protsendil juhtudest ja taastab ekstrapulmonaalse funktsiooni; spetsialiseeritud keskustes on operatiivne suremus alla 10%.
Primaarse pulmonaalhüpertensiooni ravi areneb kiiresti. See algab suukaudsete kaltsiumikanali blokaatoritega, mis võivad vähendada kopsuarteri rõhku või kopsuveresoonkonna resistentsust ligikaudu 10–15%-l patsientidest. Erinevat tüüpi kaltsiumikanali blokaatorite efektiivsuse vahel ei ole erinevust, kuigi enamik eksperte väldib verapamiili selle negatiivse inotroopse toime tõttu. Sellele ravile reageerimine on soodne prognostiline märk ja patsiendid peaksid seda ravi jätkama. Kui ravivastust ei ole, alustatakse teiste ravimitega.
Intravenoosne epoprostenool (prostatsükliini analoog) parandab funktsiooni ja pikendab elulemust isegi patsientidel, kes on kateetri paigaldamise ajal resistentsed vasodilataatorite suhtes. Ravi puuduste hulka kuuluvad vajadus püsiva tsentraalse kateetri järele ja märkimisväärsed kõrvaltoimed, sh punetus, kõhulahtisus ja baktereemia pikaajalise tsentraalse kateetri viibimise tõttu. Alternatiivseid ravimeid – inhaleeritavaid (iloprost), suukaudseid (beraprost) ja subkutaanseid (treprostiniil) prostatsükliini analooge – uuritakse.
Suukaudne endoteliini retseptori antagonist bosentan on samuti efektiivne mõnedel patsientidel, tavaliselt neil, kellel on kergem haigus ja kes ei reageeri vasodilataatoritele. Uuritakse ka suukaudset sildenafiili ja L-arginiini.
Prognoos
Kopsusiirdamine pakub ainsat lootust tervenemiseks, kuid sellega kaasneb suur tüsistuste risk äratõukereaktsiooni ja infektsiooni tõttu. Bronhioliidi obliteransi tõttu on viieaastane elulemus 60%. Kopsusiirdamine on reserveeritud patsientidele, kellel on New Yorgi Südameassotsiatsiooni IV staadiumi südamepuudulikkus (defineeritud kui õhupuudus minimaalse aktiivsusega, mis nõuab voodi- või toolirahu) ja kes ei ole prostatsükliini analoogidele reageerinud.
Paljud patsiendid vajavad südamepuudulikkuse raviks täiendavaid ravimeid, sealhulgas diureetikume, ja trombemboolia ennetamiseks peavad nad saama ka varfariini.
Ravimata patsientide keskmine elulemus on 2,5 aastat. Põhjuseks on tavaliselt äkksurm parema vatsakese puudulikkuse tõttu. Viieaastane elulemus epoprostenooliga on 54%, samas kui vähemusel patsientidest, kes reageerivad kaltsiumikanali blokaatoritele, ületab see 90%.
Pulmonaalhüpertensioonil on halb prognoos, kui esinevad sellised sümptomid nagu madal südame väljundmaht, kõrgem kopsuarteri ja parema koja rõhk, vasodilataatoritele reageerimise puudumine, südamepuudulikkus, hüpokseemia ja üldise funktsionaalse seisundi halvenemine.

